Из сказанного следует, что кортикостероидные препараты изолированно не применяют, а лишь в комбинации с препаратами золота, D-пеницил-ламином, цитостатиками. Если воспалительный процесс упорно держится в каком-либо суставе, то хороший эффект получают при внутрисуставном введении триамцинолона ацетонида (кеналога) или гидрокортизона.
Исключение делают для внутрисуставного введения кортикостерои-дов (гидрокортизона, кеналога) при длительном воспалительном процессе в каком-либо наиболее пораженном суставе.
Физиотерапевтические методы: фонофорез гидрокортизона, электрофорез гиалуронидазы, тепловые процедуры — способствуют уменьшению местного воспалительного процесса в суставах. Положительный эффект оказывают также аппликации димексида в сочетании с анальгином или реопирином на наиболее пораженные суставы при болях и признаках воспаления.
Санаторно-курортное лечение показано при отсутствии признаков активности РА и поражениях внутренних органов (радиоактивные, сульфидные ванны).
552
Имеются попытки использовать иммуномодулирующие средства (лева-мизол), однако судить об эффективности такого лечения преждевременно.
Кроме лекарственных, физиотерапевтических и санаторно-курортных методов лечения, применяют так называемые нестандартные методы лечения, к которым относятся:
1) плазмаферез — удаление плазмы крови с целью снижения содер
жания циркулирующих иммунных комплексов;
2) лейкоцитоферез — удаление лейкоцитов (иммунных лимфоцитов);
3) облучение пораженных суставов лазерным лучом низкой мощности
(наружное или внутрисуставное) с целью воздействия на синовиальную
оболочку;
4) криотерапия (воздействие сверхнизких температур на суставы) с
целью уменьшения выраженности воспалительного процесса в суставе;
5) хирургические методы лечения (ранняя синовэктомия, реконструк
тивные операции, замена пораженного сустава протезом).
Прогноз. У большинства больных прогноз благоприятный. Он ухудшается при проявлении клинических признаков васкулита и развитии амилоид оза почек. Болезнь в молодом возрасте, сохранение активности процесса более 1 года, высокий титр РФ и наличие ревматоидных узелков делают прогноз в отношении восстановления функции сустава неблагоприятным.
Профилактика. Заключается в предупреждении обострений заболеваний и дальнейшего прогрессирования поражения суставов. В отношении родственников больного возможно проведение первичной профилактики (избегать переохлаждений, тщательно лечить интеркуррентные инфекции).
ОСТЕОАРТРОЗ
Остеоартроз (ОА) — дистрофическое заболевание суставов, конечностей и позвоночника, в основе которого лежит прогрессирующая дегенерация суставного хряща вплоть до его полного уничтожения, сопровождающаяся разрастаниями краевых поверхностей суставных костей и вторичным синовитом.
Дегенерация суставного хряща является нормальным физиологическим процессом и после 60 лет отмечается в 100 % случаев. Этапы возрастной дегенерации хрящевой ткани:
1) уменьшение содержания хондроитинсульфата, что приводит к из
менению гидродинамических свойств хряща и скорости диффузии пита
тельных веществ;
2) замещение основного вещества хряща соединительной тканью
вследствие гибели хондроцитов;
3) потеря эластичности и упругости хряща;
4) разволокнение хрящевой ткани, появление изъязвлений с обнаже
нием подлежащей кости в зоне наибольшей нагрузки (обычно в середине
суставной поверхности кости).
При ОА происходит подобная, только более ранняя и быстрая дегенерация хряща, сопровождающаяся изменениями окружающих тканей.
553
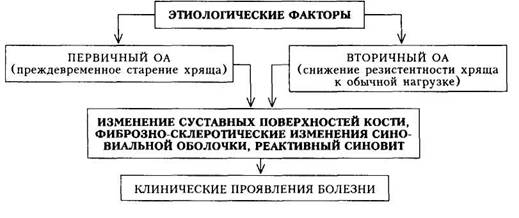
Этиология. Различают первичный и вторичный ОА. Первичный ОА — развитие преждевременного старения хряща суставов, ранее не поврежденных патологическим процессом. Вторичный О А — поражение хряща суставов, ранее подвергавшихся патологическим воздействиям.
При первичном ОА имеют значение следующие факторы: 1) генетический (в семьях, где имеются больные ОА, это заболевание встречается в 2 раза чаще, чем в контрольной группе); 2) эндокринный (в климактерическом периоде О А развивается более быстрыми темпами); 3) постоянная микротравматизация сустава неадекватными физическими нагрузками (в частности, спортивными).
При вторичном ОА отмечается снижение резистентности хряща к обычной (физиологической) нагрузке вследствие: 1) травм хряща; 2) врожденных нарушений статики; 3) слабости мышц и связок; 4) бывших ранее артритов; 5) нарушений конгруэнтности суставных поверхностей.
Патогенез. При ОА все этапы возрастной дегенерации хряща протекают быстрее и в более молодом возрасте. В патогенезе клинических проявлений ОА играют роль три фактора: 1) изменение суставных поверхностей кости; 2) фиброзно-склеротические изменения синовиальной оболочки; 3) реактивный синовит.
Основное вещество хряща, покрывающего суставную поверхность хряща (кислые и нейтральные мукополисахариды), перерождается, местами исчезает, замещаясь плотной соединительной тканью. Хондроциты гибнут, хрящ становится тусклым, сухим, теряет эластичность, может растрескиваться и изъязвляться с обнажением подлежащей кости. Однако этот процесс нетождественен эрозивному артриту при РА, при котором разрушение хряща осуществляется рыхлой соединительной тканью — паннусом. Субхондрально развивается остеосклероз, на периферии суставных поверхностей возникают разрастания кости — остеофиты.
Фиброзно-склеротические изменения захватывают капсулу сустава и синовиальную оболочку. Возникают также фиброзные изменения связочного аппарата с их кальцинацией, что обусловливает подвывихи сустава.
Реактивный синовит (воспаление синовиальной оболочки) возникает вследствие раздражения внутрисуставным детритом — кусочками некро-тизированного хряща. Иногда отмечается гипертрофия ворсин синовиальной оболочки с хрящевой или костной метаплазией, отрыв таких измененных ворсин ведет к появлению суставных «мышей».
Патогенез О А представлен на схеме 32.
Клиническая картина. ОА встречается преимущественно у женщин 40 — 60 лет. Основным проявлением является суставной синдром. Выделяют следующие основные формы поражения суставов при ОА:
• поражение тазобедренного сустава — коксартроз. Это наиболее тя
желая форма болезни, встречается в 40 % всех случаев О А. Первич
ная форма наблюдается преимущественно у женщин в климактери
ческом периоде, вторичная — у лиц до 40 лет (на почве врожден
ной дисплазии сустава, ранее перенесенного артрита);
• поражение коленного сустава — гонартроз. Течение более легкое,
встречается в 33 % случаев. Первичная форма наблюдается преиму
щественно у женщин в климактерическом периоде, вторичная
форма — результат травмы сустава, нарушения статики;
554
|
Схема 32. Патогенез остеоартроза |
• поражение дистальных межфаланговых суставов с образованием
узелков Гебердена (костные разрастания в области суставов).
Встречается у V3 всех больных О А. Наблюдается преимущественно
у женщин в климактерическом периоде;
• поражение суставов позвоночника — межпозвоночных дисков
(спондилез или остеохондроз позвоночника) и синовиальных меж
позвоночных суставов (спондилоартроз).
На I этапе диагностического поиска выявляется основная жалоба больного — боли в пораженном суставе и некоторое ограничение подвижности в нем. Боли имеют ряд особенностей, они связаны с нагрузкой пораженного сустава, поэтому получили наименование «механических». Болезнь обычно начинается незаметно, и вначале больные отмечают лишь неясные, неинтенсивные боли в пораженных суставах (или одном суставе), обычно появляются к концу дня и исчезают в покое. По мере развития патологических изменений в суставе боли становятся интенсивнее и длительнее, для их появления достаточно небольшой физической нагрузки. Отмечают так называемые стартовые боли — возникают в начале ходьбы, постепенно больной «врабатывается» и боли стихают, но затем при длительной нагрузке появляются вновь и исчезают (уменьшаются) лишь при прекращении нагрузки. Боли в пораженных суставах (тазобедренном, позвоночнике) могут появляться при длительной фиксированной позе — работа сидя, длительное пребывание в вертикальном положении, для уменьшения болевых ощущений больной должен обязательно изменить позу. Причины болей достаточно разнообразны — трение измененных суставных поверхностей друг о друга, растяжение измененной капсулы сустава и связочного аппарата, сдавление нервных окончаний фиброзной тканью капсулы сустава. Особое место занимают реактивные синовит, тендовагинит, обусловленные раздражением синовиальной оболочки детритом, а также неспецифическими факторами — переохлаждением, чрезмерной для больных физической нагрузкой. При развитии реактивного синовита больные отмечают отечность пораженного сустава, увеличение его в объеме, резкое усиление болей при движении. Иногда отмечается повышение температуры тела до субфебрильных цифр.
555
Движения в суставе в начале процесса слегка ограничены (из-за болей), в дальнейшем по мере развития изменений капсулы сустава и связочного аппарата амплитуда движений может значительно ограничиваться (в особенности при коксартрозе). В ряде случаев развивается так называемая блокада сустава — внезапная резкая боль, почти полная невозможность движений в суставе, что обусловлено ущемлением суставной «мыши» между суставными поверхностями.
Своеобразны жалобы больных при поражении позвоночника. Отмечаются не только боли в пораженном отделе при длительной фиксированной позе, но и болевые ощущения в других местах (например, в грудной клетке, что иногда имитирует стенокардию, а также нижних конечностях, что сочетается со слабостью в мышцах бедер).
На II этапе диагностического поиска можно выявить изменения в пораженных суставах. Так, дистальные межфаланговые суставы кистей становятся менее подвижными, в них развиваются анкилозы, а также определяются узловатые образования — узелки Гебердена, представляющие костные разрастания. Такие же костные образования могут определяться и в проксимальных межфаланговых суставах — узелки Бушара. Постепенно искривляются и заостряются ногтевые фаланги пальцев кисти.
Могут развиться подвывихи в мелких суставах кисти, стопы, а также в голеностопном суставе (при ОА в результате чрезмерных физических нагрузок и повторных травм).
В случае поражения межпозвоночных дисков и суставов позвоночника могут наблюдаться болезненность при поколачивании остистых отростков позвонков, а также симптомы вторичного корешкового синдрома вследствие сдавления остеофитами нервных корешков.
Если поражен тазобедренный сустав, то нарушается походка в связи с укорочением конечности вследствие сплющивания головки бедра. Фиброз-но-склеротические изменения капсулы сустава нарушают отведение конечности. Постепенно развивается атрофия мышц бедра.
При поражении коленного сустава отмечается хруст, отчетливо слышимый при пальпации сустава во время движения. Можно обнаружить деформацию коленного сустава, развившуюся вследствие утолщения и сморщивания капсулы сустава, а также за счет остеофитов.
Пальпация выявляет также болезненность по ходу суставной щели в медиальной ее части, а также в местах прикрепления сухожилий к костям. При развитии вторичного синовита появляется припухлость пораженного сустава, пальпация становится болезненной, объем движений уменьшается. Снижается чувствительность кончиков пальцев, возникают парестезии, чувство онемения.
Физикальное обследование больного позволяет утвердиться в предположении о наличии ОА.
На III этапе диагностичесого поиска необходимо отвергнуть ряд заболеваний, протекающих со сходным суставным синдромом, а также уточнить характер и выраженность поражений суставов.
При исследовании периферической крови при ОА не отмечается никаких патологических сдвигов. Лишь при наличии реактивного синовита можно отметить появление нерезко выраженных острофазовых показателей (небольшое увеличение СОЭ — до 20 — 25 мм/ч, появление СРВ).
Точно так же при биохимическом исследовании крови не выявляют никаких сдвигов, характерных для ОА; иммунологические показатели не
556
изменены (РФ отсутствует, нет LE-клеток, не определяются антитела к гладкой мышечной ткани, к ДНК, антинуклеарный фактор).
Рентгенологическое исследование суставов выявляет изменения, прогрессивно нарастающие параллельно длительности болезни и тяжести клинической картины. Выделяют четыре стадии рентгенологических изменений.
Стадия I — нормальная суставная щель, нерезко выражены остеофиты.
Стадия II — выраженные остеофиты, незначительное сужение суставной щели.
Стадия III — множественные остеофиты, явное сужение суставной щели, умеренная деформация суставных поверхностей кости, субхонд-ральный остеосклероз.
Стадия IV — резко выраженные многочисленные остеофиты, резко выраженное сужение суставной щели, далеко зашедший остеосклероз, резко выраженная деформация суставных поверхностей.
При поражении позвоночника отмечаются следующие варианты поражения:
а) спондилез — по краям тел позвонков появляются так называемые
шипы — остеофиты;
б) спондилоартроз — поражение суставов позвоночника (как извест
но, у каждого грудного позвонка имеется четыре межпозвоночных и два
позвоночно-реберных сустава);
в) остеохондроз — поражение межпозвоночных дисков, нередко с
формированием так называемых грыж Шморля и пролабированием пуль-
парного ядра межпозвоночного диска в том или ином направлении.
Диагностика. ОА диагностируют на основании выявления характерных клинических признаков (боли, темп развития болезни, характер поражения определенных суставов) и данных рентгенологического исследования. При постановке диагноза необходимо учитывать возраст больного, пол и факторы, могущие быть причиной возникновения ОА.
Институт ревматологии в 1983 г. предложил следующие критерии О А, основанные на оценке симптомов по количеству баллов:
1) боль в суставах в конце рабочего дня и в 1-ю половину ночи —
3 балла;
2) усиление болей при физической нагрузке и ослабление ее в покое
— 3 балла;
3) деформация сустава за счет костных разрастаний (включая узелки
Гебердена и Бушара) — 4 балла;
4) рентгенологические признаки: а) сужение суставной щели — 2 бал
ла; б) остеосклероз — 5 баллов; в) остеофитоз — 6 баллов.
Диагноз ОА считается «определенным» при наличии 8 баллов и более. Диагноз считается «вероятным» при наличии 4 — 7 баллов. При «вероятном» или «определенном» диагнозе обязателен один из первых трех признаков. При наличии 3 баллов и менее диагноз ОА отвергается.
Вместе с тем необходимо исключить ряд заболеваний, при которых поражение суставов напоминает клиническую картину О А. В первую очередь необходимо исключить РА у лиц пожилого возраста. Основой для такой дифференциации является следующее: поражение крупных суста-
557
bob при РА появляется после длительного периода болезни, сам РА дебютирует поражением мелких суставов кисти и стопы (проксимальных меж-фаланговых, но отнюдь не дистальных, что типично для ОА). Узелки Ге-бердена иногда принимают за ревматоидные узелки, однако последние локализуются в других местах (под кожей локтевых суставов). Исследование синовиальной жидкости при ОА не выявляет характерных для РА признаков воспаления, а при биопсии синовиальной оболочки диагностируют фиброз, а также незначительную клеточную инфильтрацию.
Формулировка развернутого клинического диагноза учитывает: 1) локализацию поражения; 2) фазу заболевания (обострение, ремиссия); 3) наличие вторичных изменений в мышцах, нервных корешках и пр.
Лечение. Назначают комплексное лечение, которое преследует следующие цели: ликвидация болевого синдрома — основной причины обращения больного к врачу; нормализация обменных процессов и прежде всего снижение массы тела (тучные пациенты должны похудеть, особенно при поражении суставов ног и позвоночника), а также обменных процессов в суставном хряще; улучшение функции пораженных суставов.
• Ликвидация болевого синдрома обеспечивается снятием воспали
тельного процесса, для чего наиболее часто назначают нестероид
ные противовоспалительные препараты (НПО). Они оказываются
эффективными в меньших дозах, чем при лечении РА. Рациональ
но, однако, начинать лечение с полной дозы, а при достижении
обезболивающего эффекта дозу снижают до необходимой поддер
живающей. При улучшении состояния препараты отменяют, но при
обострении возможно повторное назначение.
Обезболивающий эффект оказывают аппликации димексида на пораженный сустав (особенно с добавлением анальгина).
Внутрисуставное введение кортикостероидов (гидрокортизон или ке-налог) показано лишь при выраженном воспалительном процессе (вторичный синовит), сопровождающемся болями, опуханием сустава и резким нарушением его функции.
• Нормализация обменных процессов и прежде всего снижение массы
тела является обязательным условием лечения ОА, так как ее избы
ток способствует повышенной функциональной нагрузке на пора
женные суставы.
Для улучшения обменных процессов в дистрофически измененных хрящах применяют различные препараты. Румалон — стерильный экстракт хрящей и костного мозга телят — вводят внутримышечно (курс — 25 инъекций по 1 мл). Клиническое улучшение развивается медленно — обычно после 2-го курса лечения. В последующем проводят курсы инъекций 1 раз в год.
Другой препарат — артепарон, представляющий собой гликозамино-гликанполисульфат (вещество, входящее в состав нормального хряща). Препарат вводят внутримышечно, а также внутрисуставно и периартикулярно. Предполагают, что препарат действует по принципу конкурентного связывания лизосомных ферментов, обусловливающих поражение хряща при О А.
• Улучшение функции пораженных суставов достигается применени
ем физиотерапевтических методов лечения: ЛФК, тепловые проце-
558
дуры (парафиновые аппликации, озокерит), электропроцедуры (токи УВЧ или ультразвук на область пораженных суставов). Используют также электрофорез лидазы и йодида калия, способствующий рассасыванию фиброзной ткани капсулы сустава и прикрепляющихся к суставу сухожилий.
При стихании обострения и уменьшения болей хороший эффект оказывает санаторно-курортное лечение (лечебные грязи, радиоактивные или сульфидные ванны).
Следует помнить, что какое-либо одно лечебное средство или процедура обычно неэффективны, улучшение состояния наступает при длительном проведении комплексного лечения.
Прогноз. ОА (в особенности первичный) редко приводит к потере трудоспособности. Однако при локализации процесса в тазобедренном суставе вследствие быстро прогрессирующего ограничения движений больной становится инвалидом.
Профилактика. Первичная профилактика сводится к борьбе с внешними факторами, которые могут способствовать развитию дегенеративных изменений в суставном хряще (избегать постоянной микротравматизации суставов, длительной функциональной перегрузки; нормализация массы тела и пр.).
ПОДАГРА
Подагра — заболевание, обусловленное нарушением обмена пуринов; характеризуется гиперурикемией, рецидивирующим острым, а в последующем и хроническим артритом, а также поражением почек.
Сущность заболевания состоит в нарушении обмена мочевой кислоты, в результате чего в суставах и околосуставной клетчатке откладываются кристаллы мононатриевых уратов, приводящие к развитию артрита. Кроме того, отмечаются избыточное образование уратных камней в мочевыво-дящих путях, лоханках, а также развитие интерстициального нефрита.
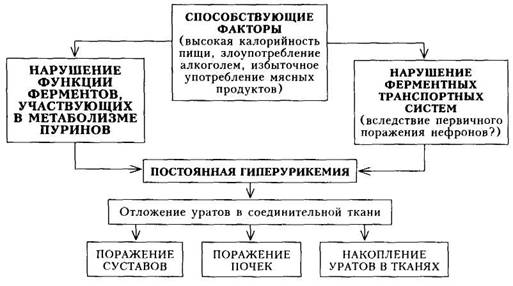
Увеличение содержания в организме мочевой кислоты обусловливают три механизма: 1) метаболический — увеличение синтеза мочевой кислоты; 2) почечный — снижение экскреции мочевой кислоты почками; 3) смешанный — умеренное увеличение синтеза мочевой кислоты в сочетании со снижением ее экскреции почками.
Все эти механизмы нарушения обмена мочевой кислоты принимают участие в развитии подагры.
Этиология. Различают первичную и вторичную подагру.
Первичная, или идиопатическая, подагра — наследственная болезнь, детерминированная совместным действием нескольких патологических генов. В ее развитии, кроме наследственной предрасположенности, играет роль алиментарный фактор — повышенное употребление с пищей продуктов с избыточным содержанием пуринов, а также жиров, углеводов и алкоголя.
Вторичная подагра — результат гиперурикемии, существующей при некоторых заболеваниях: гемобластозах, новообразованиях, болезнях почек, сердечной недостаточности, некоторых обменных и эндокринных заболеваниях, а также приема отдельных гиперурикемизирующих лекар-
559
|
Схема 33. Патогенез подагры |
ственных препаратов (диуретики, салицилаты, цитостатические препараты, кортикостероиды).
Патогенез. При подагре наблюдается нарушение соотношения синтеза и выделения мочевой кислоты из организма.
Вследствие генетически обусловленного нарушения функции ферментов, участвующих в метаболизме пуринов (снижение или отсутствие глю-козо-б-фосфатазы, гипоксантинфосфорибозилтрансферазы и др.), повышается синтез мочевой кислоты и возникает постоянная гиперурикемия. С другой стороны, экскреция почками уратов снижается. В результате этих процессов в организме происходит накопление уратов и отложение их преимущественно в соединительной ткани суставов, почек, других тканей с развитием характерной клинической картины. Патогенез подагры представлен на схеме 33.
Клиническая картина. Развитие заболевания проявляется различными синдромами.
• Поражение суставов в виде острого подагрического артрита (чаще
всего моноартрита) и последующего формирования хронического
полиартрита. В основе острого артрита лежит острая преципитация
кристаллических уратов в синовиальной жидкости с последующим
их фагоцитозом лейкоцитами (нейтрофилами). Фагоцитирующие
лейкоциты затем разрушаются, и в полость сустава поступает большое
количество лизосомных ферментов, вызывающих воспалительную
реакцию синовиальной оболочки и периартикулярных тканей —
артрит.
• Поражение почек в виде мочекаменной болезни и «подагрической
почки» (интерстициальный нефрит, редко диффузный гломеруло-
нефрит). В основе «подагрической почки» лежит отложение уратов
или мочевой кислоты в мозговом, реже в корковом, веществе почки.
560
Эти отложения носят очаговый характер, располагаются в межуточной ткани. Вокруг них развивается воспалительная реакция. Клубочки поражаются редко (утолщение стенок капилляров, клеточная пролиферация, гиалиновые отложения и склероз клубочков). • Поражение периферических тканей (отложение уратов, формирующих специфические для подагры подагрические узлы). Подагра может достаточно часто сочетаться с другими заболеваниями обмена веществ: сахарным диабетом, нарушением жирового обмена, а также атеросклерозом и гипертонической болезнью.
Подагра диагностируется у мужчин 30 — 50 лет (98 % всех больных), женщины заболевают лишь в климактерическом периоде.
На I этапе диагностического поиска можно получить информацию о начале заболевания, характерных признаках острого подагрического артрита и дальнейшем вовлечении суставов в патологический процесс, о наличии и выраженности почечного синдрома.
Подагра проявляется чаще всего в виде атаки острого подагрического артрита, часто развивающегося среди полного здоровья у мужчин старше 30 лет. Провоцирующими факторами приступа могут быть переохлаждение, легкая травма, длительная ходьба, злоупотребление алкоголем или обильной мясной жирной пищей, интеркуррентные инфекции. Приступ начинается внезапно, чаще ночью, проявляется резчайшими болями в плюснефаланговом суставе большого пальца стопы, реже в других суставах стопы, голеностопном, коленном, крайне редко — в лучезапястном, локтевом. Резчайшие боли отмечаются в покое, усиливающиеся при опускании конечности. Возможно повышение температуры тела до 38 — 39 °С на высоте болей. Сустав опухает, становится синевато-багровым. Приступ длится 3-10 дней, затем боли полностью исчезают, функция сустава восстанавливается, внешне сустав приобретает нормальную форму. С течением времени отмечается укорочение межприступных периодов с увеличением продолжительности суставных болей. В патологический процесс вовлекаются и другие суставы. С годами больные отмечают деформацию суставов, ограничение подвижности (поражаются преимущественно суставы нижних конечностей). При вовлечении в патологический процесс почек (развитие мочекаменной болезни) наблюдаются приступы почечной колики со всеми характерными признаками, отхождение камней.
На II этапе диагностического поиска во время приступа острого подагрического артрита выявляются характерные его признаки: припухлость сустава, резкая болезненность при пальпации, изменение цвета кожи над суставом. В межприступный период все суставные изменения исчезают.
Со временем нарастают стойкие изменения в суставах конечностей, возникают явления хронического полиартрита (чаще поражаются суставы ног): появляется дефигурация сустава, ограничение подвижности, а затем суставы деформируются за счет узелковых отложений, костных разрастаний, появляются подвывихи пальцев, контрактуры, грубый хруст в суставах (коленных и голеностопных). Больные утрачивают трудоспособность и с трудом могут передвигаться.
При длительности заболевания более 3 — 5 лет появляются тофусы — специфичные для подагры узелки, представляющие собой отложения уратов, окруженные соединительной тканью. Они локализуются преимущест-
561
венно на ушных раковинах, локтях, реже на пальцах кистей и стоп. Тофу-сы иногда размягчаются, самопроизвольно вскрываются с образованием свищей, через которые выделяется беловатая масса (кристаллы мочекис-лого натрия). Свищи инфицируются редко. При развитии подагрической почки появляется АГ. Подагра предрасполагает к развитию нарушений жирового обмена, атеросклероза, способствует прогрессированию гипертонической болезни, других заболеваний сердечно-сосудистой системы (ИБС). Все это следует помнить при обследовании больных, страдающих подагрой.
На III этапе диагностического поиска можно: 1) подтвердить характерное поражение суставов; 2) выявить поражение почек; 3) детализировать степень нарушений пуринового обмена.
При рентгенологическом исследовании пораженных суставов обнаруживают изменения, которые развиваются в случаях тяжелого течения, большой длительности болезни при дебюте артрита в молодом возрасте. Наиболее значимые изменения следующие:
1) круглые «штампованные» дефекты эпифизов костей, окруженные
склеротической каймой;
2) кистевидные дефекты, разрушающие кортикальный слой кости;
3) утолщение и расширение тени мягких тканей в связи с отложением
в них уратов.
Поражение почек — подагрическая почка — проявляется протеину-рией, цилиндрурией (обычно нерезко выраженной). В случае развития мочекаменной болезни при умеренной протеинурии наблюдаются гематурия и большое количество кристаллов мочевой кислоты в осадке. После приступа почечной колики гематурия усиливается.
Почечная недостаточность при поражении почек развивается редко. Выражением ее служат повышение в крови уровня мочевины, креатинина, резкое снижение фильтрации, относительная плотность мочи ниже 1015.
Нарушение пуринового обмена проявляется гиперурикемией (0,24 — 0,50 ммоль/л, или 4 — 8,5 мг/100 мл).
Во время приступа подагрического артрита отмечают появление острофазовых показателей (нейтрофильный лейкоцитоз, увеличение СОЭ, повышение содержания фибриногена, а2-глобулина, появление СРВ), исчезающих после купирования приступа.
Диагностика. Распознавание болезни основывается на выявлении характерных приступов суставных болей, наличия подагрических тофусов, гиперурикемии, выявлении кристаллов солей мочевой кислоты в синовиальной жидкости, характерных рентгенологических данных.
Институтом ревматологии РАМН предложены диагностические критерии, основанные на оценке симптомов по количеству баллов:
1) наличие в анамнезе или наблюдаемые (не менее двух атак) опухания и (или) покраснения и сильные боли в суставе конечности с ремиссией через 1 — 2 нед после начала болей или опухания сустава — 2 балла; 2) острый артрит плюснефалангового сустава большого пальца (в анамнезе или в момент исследования) с характером атаки, описанным в п. 1 — 4 балла; 3) наличие тофусов — 4 балла; 4) содержание мочевой кислоты в крови у мужчин 7 мг/100 мл и более, у женщин 6 мг/100 мл и более — 3 балла; 5) мочекаменная болезнь — 1 балл; 6) симптом «пробойника»
562
(крупные кисты в эпифизах) — • 2 балла. Диагноз является «определенным» при наличии 8 баллов и более, при менее 4 баллов диагноз подагры отвергается.
Дифференциальная диагностика. Подагру приходится дифференцировать от ряда заболеваний, проявляющихся как острым, так и хроническим поражением суставов. Основой для дифференциальной диагностики служат следующие особенности подагры и сходных по своей картине заболеваний.
• Типичные для остеоартроза узелки Гебердена иногда расценивают
как подагрические тофусы, однако при О А узелки обнаруживают в
области дистальных межфаланговых суставов пальцев рук, где то
фусы не локализуются. Узелки в отличие от тофусов имеют плот
ную консистенцию. Кроме того, при О А прежде всего поражаются
крупные суставы: тазобедренный, коленный, а также суставы по
звоночника, тогда как при подагре — плюснефаланговые (97 %) и
голеностопные (50 %); коленные суставы поражаются реже (36 %).
В анамнезе при ОА нет типичных приступов острого артрита.
• С тофусами путают и ревматоидные узелки, особенно если ревмато
идный полиартрит протекает с поражением плюснефаланговых сус
тавов больших пальцев стоп. Необходимость дифференциальной
диагностики с РА возникает также при длительном течении пода
гры, при вовлечении в патологический процесс многих суставов и
развитии их деформации. Различие вполне очевидно: при подагре
болезнь обычно дебютирует атаками острого артрита типичной ло
кализации (первый плюснефаланговый сустав или мелкий сустав
стопы), отсутствует РФ, имеются типичные признаки при рентгено
логическом исследовании. В то же время РА начинается с пораже
ния суставов кисти, болезнь часто начинается в молодом возрасте,
при длительном течении развиваются мышечные атрофии, отсутст
вует гиперурикемия, рентгенологические изменения иные. Ревмато
идные узлы никогда не вскрываются, тогда как тофусы часто
вскрываются с выделением беловатой крошковатой массы.
• Острый приступ подагрического артрита путают с острым ревмати
ческим полиартритом, однако отличить подагру от ревматизма срав
нительно нетрудно; ревматизм встречается преимущественно у
детей и подростков (реже у взрослых), а подагра начинается в воз
расте около 40 лет. Характерны для ревматизма поражение сердца
и высокие титры противострептококковых антител.
• В ряде случаев возникает необходимость дифференцировать пода
грический артрит от артроза первого плюснефалангового сустава.
Деформирующий остеоартроз данной локализации встречается
часто, сочетаясь с плоскостопием, нарушением жирового обмена,
варикозным расширением вен нижних конечностей и проявляется
болями при ходьбе, развитием остеофитов в области эпифиза плюс
невой кости, постепенным искривлением большого пальца стопы.
При повторной травматизации сустава (длительная ходьба, ноше
ние узкой обуви) может развиться реактивный синовит первого
плюснефалангового сустава и воспаление периартикулярных тка
ней. В отличие от подагрического артрита признаки воспаления
развиваются постепенно и выражены умеренно — слабый отек и не-
563
большая гиперемия. Боли нерезкие, нет нарушения общего состояния, острофазовые признаки воспаления отсутствуют, температура тела не повышается. На рентгенограмме выражены признаки остео-артроза.
Лечение. Назначают комплексное лечение, которое включает следующие мероприятия: 1) нормализацию пуринового обмена; 2) купирование острого приступа подагрического артрита; 3) восстановление функции пораженных суставов (лечение хронического полиартрита).
• Нормализация пуринового обмена осуществляется с помощью системы мероприятий, в число которых входят: а) нормализация питания; б) ликвидация факторов, способствующих гиперурикемии; в) длительный прием лекарственных препаратов, способствующих снижению синтеза мочевой кислоты в организме и повышенному выделению ее почками. Тучным больным необходимо похудеть, так как ожирение закономерно сочетается с увеличением продукции уратов и одновременным снижением их выделения почками.
Запрещается употреблять алкоголь, который при частом приеме вызывает гиперурикемию. Полагают, что молочная кислота, являющаяся конечным продуктом метаболизма этилового спирта, замедляет выделение уратов почками.
Необходимо ограничить употребление продуктов, богатых пуринами (мясо, рыба, печень, почки, бобовые), принимать достаточное количество жидкости (более 1500 мл/сут), так как выделение мочи в количестве, меньшем чем 1 мл/мин (1400 мл/сут), приводит к уменьшению выведения уратов.
Почти у 40 % больных подагрой отмечается АГ. Поэтому следует помнить, что применение тиазидовых мочегонных (для нормализации АД) у больных подагрой способствует повышению содержания в крови мочевой кислоты. Не следует также назначать ацетилсалициловую кислоту, так как при этом нарастает содержание мочевой кислоты в крови и может быть спровоцирован приступ подагрического артрита.
В ряде случаев проведение указанных мероприятий бывает достаточным для профилактики приступов артрита и снижения уровня урикемии. Однако отдельным больным приходится назначать лекарственные препараты, нормализующие пуриновый обмен. Если не проводить его нормализацию, то возникает риск развития АГ и нарушения функции почек, а также развития мочекаменной болезни. Кроме того, нелеченая подагра способствует развитию атеросклероза.
При решении вопроса о выборе препарата для длительной антиподагрической терапии необходимо учитывать механизмы, обусловливающие повышение уровня мочевой кислоты в крови. При гиперпродукции пуринов следует назначать антагонисты синтеза пуринов, при уменьшении их выделения — урикозурические препараты. Больным с нормальным выделением пуринов рекомендуют препараты обоих механизмов действия.
Среди современных урикозурических средств наиболее совершенным является сульфинпиразон (антуран). Увеличение выделения мочевой кислоты достигается за счет подавления ее реабсорбции в почечных канальцах. Суточная доза составляет 200 — 400 мг. При лечении антураном больному следует принимать сравнительно много жидкости (2 — 3 л/сут) для

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 27 28 29 30 31 32 33 34 35 36 37 38 39 40 41 42 43 44 45 46 47 48 49 50 51 52 |