393
(вторичный); 2) воздействия на механизмы патогенеза; 3) воздействия на основные клинические синдромы.
• Воздействие на основное заболевание, на фоне которого развивает
ся вторичный амилоидоз, необходимо ввиду того, что частые обо
стрения или высокая активность патологического процесса ведут к
прогрессированию амилоидоза.
Это воздействие заключается в следующем:
а) при хронических инфекциях (туберкулез, сифилис) необходима
длительная специфическая терапия;
б) при хронических неспецифических заболеваниях легких — ком
плексная терапия с применением антибиотиков, бронхиального дренажа, а
при необходимости и оперативное вмешательство (например, при хрони
ческом абсцессе легкого);
в) при системных заболеваниях соединительной ткани, например при
ревматоидном артрите, показана комплексная терапия, включающая на
значение базисных препаратов (D-пеницилламин, соли золота, аминохи-
нолиновые препараты).
• Воздействие на механизмы патогенеза предполагает уменьшение
синтеза амилоида:
а) ежедневный прием 80—120 г сырой печени в течение 6—12 мес
приводит к снижению протеинурии, уменьшению размеров пече
ни и селезенки;
б) аминохинолиновые препараты (хингамин, или делагил, по
0,25 — 0,5 г в день в течение многих месяцев и даже лет) снижа
ют прогрессирование процесса. По-видимому, эти средства влия
ют на синтез амилоидных фибрилл. Лечение эффективно только
в ранних стадиях амилоидоза; при далеко зашедшем процессе
(развернутый нефротический синдром, почечная недостаточ
ность) назначение этих препаратов нецелесообразно;
в) при развитии амилоидоза вследствие периодической болезни ре
комендуется колхицин;
г) при первичном амилоидозе назначают также мелфалан, угнетаю
щий функцию некоторых клонов лимфоцитов, в частности син
тезирующих легкие цепи иммуноглобулинов, участвующих в
формировании амилоидной фибриллы (это имеет отношение и к
амилоидозу, развивающемуся при миеломной болезни).
• Воздействие на основные клинические синдромы предусматривает
ликвидацию отеков, АГ, а также мероприятия, направленные на
борьбу с развивающейся почечной недостаточностью:
а) при развитии нефротического синдрома и выраженных отеков
необходимо достаточное содержание в пище белка, снижение по
варенной соли, а также введение цельной крови или эритроцит-
ной массы (особенно при наличии анемии), осторожное приме
нение мочегонных средств;
б) артериальная гипертензия нечасто встречается при амилоидозе,
однако, когда она достигает высоких цифр, необходимо назначе
ние гипотензивных средств различного типа;
394
в) при развитии почечной недостаточности лечение проводится по общепринятому плану (ограничение белка в пище, достаточное введение жидкости, коррекция минерального обмена). При почечной недостаточности, обусловленной амилоидозом, возможно применение гемодиализа и трансплантации почек.
Прогноз. Длительность протеинурического периода установить трудно, однако после его выявления обычно через 3 года развиваются отеки, на фоне которых быстро возникает ХПН. Все это делает прогноз достаточно серьезным.
Профилактика. При идиопатическом и генетическом амилоидозе меры первичной профилактики неизвестны. При вторичном амилоидозе профилактика состоит в лечении заболеваний, ведущих к развитию амилоид оза.
ХРОНИЧЕСКАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ
Хроническая почечная недостаточность (ХПН) — синдром, развивающийся вследствие уменьшения числа и изменения функции оставшихся нефронов, что приводит к нарушению экскреторной и секреторной функции почек, которые не могут больше поддерживать нормальный состав внутренней среды организма. Совокупность всех клинических и лабораторных признаков, развивающихся при ХПН, называется уремией.
ХПН представляет собой конечную фазу любого прогрессирующего поражения почек.
Этиология. Наиболее часто причинами ХПН являются: 1) заболевания, протекающие с первичным поражением клубочков — гломерулонеф-риты; 2) поражения почечных сосудов: стеноз почечных артерий, артериальная гипертензия (гипертоническая болезнь, злокачественная гипертония); 3) заболевания, протекающие с первичным поражением канальцев и интерстиция почки — хронический пиелонефрит, интерстициальный нефрит; 4) заболевания мочевыводящей системы: мочекаменная болезнь, гидронефроз, опухоли нервной системы; 5) диффузные заболевания соединительной ткани; 6) болезни обмена веществ: сахарный диабет, амилоидоз, подагра, нарушение обмена кальция; 7) врожденные заболевания почек: поликистоз, гипоплазия почек.
Патогенез. Несмотря на разнообразие причинных факторов, морфологические изменения в почках однотипны и сводятся к развитию склеротических процессов, запустеванию клубочков с утратой морфологических особенностей исходного патологического процесса и гипертрофией оставшихся нефронов. Эти нефроны неполноценны в структурном и функциональном отношении, степень усиления их функции недостаточна.
Значительное уменьшение массы действующих нефронов при ХПН проявляется в неспособности почки поддерживать нормальный водно-электролитный и осмотический гомеостаз.
• При ХПН в организме задерживаются продукты обмена, азотистые шлаки (мочевина, креатинин, мочевая кислота), которые не могут быть выведены из организма другим путем. Задержка креатинина является наиболее четким показателем степени ХПН.
395
• Нарушается водно-электролитное равновесие. На ранних стадиях
ХПН изменяется концентрационная функция почек; оставшиеся
нефроны функционируют в условиях повышенной осмотической на
грузки и должны вывести в минуту гораздо больше растворимых
веществ, чем нормальные нефроны. Для этого им необходимо повы
сить объем выводимой мочи — развивается полиурия, изменяется
суточный ритм выведения мочи, возникает изостенурия. В терми
нальной стадии ХПН объем мочи резко уменьшается и развиваются
олигурия и анурия.
По мере нарастания ХПН почки теряют способность сохранять натрий — наблюдается так называемое солевое истощение. Однако у некоторых больных отмечается тенденция к задержке натрия.
В ранней стадии ХПН (полиурической) выявляется гипокалиемия, в конечной стадии — гиперкалиемия.
• Нарушается кислотно-основное равновесие, развивается ацидоз,
чему способствует выраженная потеря бикарбонатов с мочой (след
ствие нарушения реабсорбции бикарбонатов в условиях снижения
активности карбоангидразы), а также снижение секреции канальца
ми водородных ионов и органических кислот.
• Изменяется фосфорно-кальциевый обмен — развиваются гипокаль-
циемия вследствие снижения всасывания кальция в кишечнике, а
также гиперфосфатемия.
• Нарушается выработка эритропоэтина в почках, что вызывает раз
витие анемии.
• Выработка ренина продолжается, что способствует развитию стой
кой АГ. У части больных задержка натрия также способствует под
держанию высокого уровня АД.
Классификация. Общепринятой классификации ХПН не существует. В настоящее время получила распространение классификация, согласно которой выделяют три стадии — латентную, азотемическую и терминальную. Это разделение основано на степени снижения клубочковой фильтрации и величине повышения креатинина крови.
Латентная стадия: отмечается повышение содержания креатинина; клубочковая фильтрация снижается (20 — 50 % должной величины).
Азотемическая стадия: содержание в плазме крови креатинина повышено, а клубочковая фильтрация снижена до 5 —20 % должной величины.
Терминальная стадия: содержание креатинина резко повышено, а клубочковая фильтрация — менее 5 % должной величины.
При латентной стадии основным методом лечения является консервативная терапия, при азотемической — гемодиализ (внепочечное очищение крови) или пересадка почек.
Клиническая картина. Проявления ХПН зависят от: 1) стадии ХПН; 2) выраженности расстройств различных компонентов гомеостаза.
В клинической картине ХПН можно выделить следующие синдромы: 1) неврологический; 2) гастроэнтерологический; 3) дистрофический; 4) анемически-геморрагический; 5) серозно-суставной и костный.
На I этапе диагностического поиска в начальной стадии ХПН больные могут не предъявлять никаких жалоб; клиническая картина обу-
396
словлена проявлением заболевания, в результате которого развилась ХПН. При прогрессировании ХПН прежде всего появляются симптомы неврологического синдрома: слабость, сонливость, утомляемость, апатия. Гастроэнтерологический синдром выражается тошнотой, рвотой, потерей аппетита вплоть до отвращения к пище, поносом (реже запором). Иногда больных можно накормить лишь утром. Обычно диспепсические жалобы связывают с развитием уремического гастрита, однако большее значение, вероятно, имеет уремическая интоксикация, так как после гемодиализа жалобы быстро исчезают. При нарастании почечной недостаточности гастроэнтерологический синдром прогрессирует, появляются признаки энцефалопатии (вялость, раздражительность, бессонница), а также симптомы периферической нейропатии (расстройство чувствительности и моторики).
Задержкой «уремических токсинов» объясняются зуд, носовые и желудочно-кишечные кровотечения, подкожные геморрагии. При длительной задержке мочевой кислоты в организме могут появиться боли в суставах — проявление «уремической» подагры. Артериальная гипертония приводит к снижению зрения вследствие развития тяжелой ретинопатии.
В анамнезе у некоторых больных выявляется какое-либо заболевание почек, так что указанные жалобы не являются неожиданностью для врача. Быстрота развития симптомов ХПН от момента выявления заболевания почек различна; иногда проходят многие годы; при злокачественном (по-достром) гломерулонефрите ХПН развивается через несколько месяцев после начала болезни.
На II этапе диагностического поиска в начальном периоде ХПН выявляют снижение массы тела, сухость кожных покровов (в том числе в подмышечных впадинах), бледно-желтоватый цвет кожных покровов вследствие развития анемии и задержки урохромов. Появляется аммиачный запах изо рта. Кожа имеет следы расчесов, шелушится, нередко обнаруживаются подкожные геморрагии.
При исследовании органов кровообращения выявляются АГ, расширение границ сердца влево, акцент II тона во втором межреберье справа от грудины. Однако у некоторых больных при ХПН могут быть нормальные показатели АД. В терминальной стадии развивается уремический перикардит, проявляющийся шумом трения перикарда, одышкой. Серозно-суставной синдром может также выражаться в развитии плеврита (чаще сухого) и появлении «уремической» подагры (тофусы, деформация суставов — см. «Подагра»). Язык сухой, обложен коричневатым налетом. При пальпации живота выявляется разлитая болезненность в эпигастрии и по ходу толстой кишки.
У больных с ХПН отмечается склонность к инфекциям: часто возникают пневмонии, резко ухудшающие функциональное состояние почек. Нарастание неврологической симптоматики проявляется в судорожных подергиваниях, полинейропатии, развитии коматозного состояния с большим, шумным дыханием (Куссмауля), причиной которого является прогрессирующий ацидоз. Часто отмечается гипотермия, при инфекциях (пневмониях) температура тела иногда не повышается.
Вследствие развивающегося остеопороза могут наблюдаться патологические переломы.
На III этапе диагностического поиска прежде всего необходимо оценить функциональное состояние почек и степень задержки азотистых шлаков.
397
При проведении пробы Зимницкого отмечается монотонное выделение мочи низкой относительной плотности (изо-, гипостенурия). В осадке уменьшается содержание форменных элементов, снижен уровень протеину рии.
Степень задержки креатинина и определяемая по уровню эндогенного креатинина в сопоставлении с креатининурией клубочковая фильтрация являются надежными критериями функции почек. Снижение фильтрации до 40 мл/мин указывает на выраженную ХПН, до 15— 10 — 5 мл/мин — на развитие терминальной уремии. Уровень креатининемии увеличивается по мере ухудшения состояния больного.
При далеко зашедшей ХПН в крови повышается содержание мочевой кислоты — появляется гиперурикемия. В периферической крови определяется гипохромная анемия, сочетающаяся с токсическим лейкоцитозом (6 —8109/л) и нейтрофилезом. Отмечается тромбоцитопения со снижением агрегации тромбоцитов, что является одной из причин кровоточивости.
Нарушение выделения водородных ионов обусловливает появление метаболического ацидоза.
В терминальной стадии ХПН отмечается появление гиперкалиемии.
Данные инструментальных методов исследования более детально характеризуют состояние органов при ХПН. На ЭКГ — синдром гипертрофии левого желудочка (следствие АГ), при появлении гиперкалиемии ЭКГ может измениться: повышается сегмент ST и увеличивается амплитуда позитивного зубца Т.
При исследовании глазного дна отмечается тяжелая ретинопатия.
Рентгенологическое исследование грудной клетки выявляет своеобразные изменения в легких: так называемое уремическое легкое (двусторонние очаговые затемнения от ворот легкого, обусловленные левожелу-дочковой недостаточностью или повышенной транссудацией из легочных капилляров).
При рентгенографии костей обнаруживается их деминерализация.
Желудочная секреция снижена, а при гастроскопическом исследовании выявляют изменения слизистой оболочки (преобладают явления атрофии и перестройка ее).
Течение. В значительной мере течение ХПН определяется основным заболеванием. При ХГН почечная недостаточность отличается более быстрым прогрессированием, чем при других заболеваниях.
Постепенное прогрессирование ХПН отмечается у лиц зрелого возраста со спокойным течением болезни, редкими обострениями и относительно стабильной гипертонией.
Более быстрое прогрессирование ХПН отмечается у лиц разного возраста, у которых обострение основного заболевания почек способствует росту АГ; часто одновременно появляются отеки.
Диагностика. Распознавание ХПН обычно не представляет затруднений. Диагноз основывается на данных анамнеза (наличие длительно существующего заболевания почек), непосредственного обследования больного, результатах лабораторного исследования (снижение показателей красной крови, появление азотистых шлаков, снижены величины клубочковой фильтрации и др.).
Значительно сложнее дифференцировать заболевание почек, приведшее к ХПН.
398
Большие сложности возникают при дифференциации первично - и вторично-сморщенной почки. Следует ориентироваться на анамнез: при первично-сморщенной почке имеются данные о длительно существующей гипертензии без четких указаний на патологию почек, суточная протеину-рия небольшая, изменения мочевого осадка также несущественны. Обращает на себя внимание значительная выраженность изменений органов-мишеней — сердца (выраженная гипертрофия левого желудка) и глазного дна.
Трудности возникают в случаях развития ХПН при амилоидно-смор-щенной почке. При вторичном амилоидозе имеются указания на основное заболевание, приведшее к поражению почек (туберкулез, остеомиелит, ревматоидный артрит и пр.), а также длительное существование нефроти-ческого синдрома. Сложнее случаи первичного (семейного) амилоидоза, когда врач, не зная предшествующего анамнеза, наблюдает больного в период развития у него ХПН. Следует иметь в виду, что ХПН у таких больных развивается в возрасте 15 — 20 лет.
Формулировка развернутого клинического диагноза при ХПН аналогична таковой при ХГН, амилоидозе: 1) заболевание, приведшее к возникновению ХПН (название, клиническая форма, морфологический вариант); 2) характер течения и фаза процесса (обострение, ремиссия); 3) стадия ХПН; 4) основные синдромы ХПН при их достаточной выраженности.
Лечение. Основная задача заключается в поддержании гомеостаза и замедлении прогрессирования поражения почек, улучшении субъективного состояния больного. У больных с ХПН при клубочковой фильтрации, составляющей 36 — 40 мл/мин, улучшение состояния достигается консервативными методами, которые предусматривают: 1) адекватный прием жидкости; 2) регуляцию введения натрия и калия; 3) уменьшение образования и задержки конечных продуктов белкового обмена; 4) коррекцию ацидоза; 5) гипотензивную терапию; 6) лечение анемии, 7) борьбу с инфекционными осложнениями.
При клубочковой фильтрации меньших величин (терминальная стадия ХПН) все указанные мероприятия также осуществляются, однако имеется различие в питьевом режиме и назначении белка. Кроме того, возможно проведение более активного лечения (гемодиализ, пересадка почки).
Адекватный прием жидкости определяется уровнем креатининемии.
• При уровне креатининемии более 0,4 ммоль/л, но не выше
1,5 ммоль/л (величина клубочковой фильтрации 40 мл/мин, но
не ниже 10 мл/мин) больной принимает такое количество жидкос
ти, которое обеспечивает суточный диурез 2 — 3 л. Такой диурез по
зволяет уменьшить реабсорбцию шлаков и способствует максималь
ному их выведению. При наличии рвоты, поноса жидкость следует
вводить внутривенно.
При клубочковой фильтрации менее 15 мл/мин прием жидкости корригируют с учетом диуреза: суточный прием жидкости равен количеству выделенной мочи за предыдущий день плюс 300 — 500 мл.
• Регуляция введения натрия и калия осуществляется в соответствии
с данными клинического обследования больного. Прием натрия
больным с ХПН без отеков и АГ не следует ограничивать. Ограни-
399
чивают прием хлорида натрия до 3 — 5 г/сут только больным ХГН с наличием отеков и выраженной гипертензии.
При умеренной гиперкалиемии необходимо сократить в пище продукты, содержащие калий; не следует назначать калийсберегающие мочегонные средства (спиронолактон, или верошпирон, триампур). Внутривенно вводят 5 % раствор глюкозы (500 мл) с 8 ЕД инсулина.
• Для уменьшения образования и задержки конечных продуктов бел
кового обмена на ранних стадиях ХПН при клубочковой фильтра
ции около 40 мл/мин рекомендуется умеренное ограничение белка
(0,8 — 1 г на 1 кг массы тела, т. е. 50 — 60 г/сут), при этом 40 г
белка должно быть животного происхождения. При величине клу
бочковой фильтрации 20 — 30 мл/мин суточное количество белка
составляет 40 г (0,5 — 0,6 г на 1 кг массы тела); 30 г белка должно
быть животного происхождения. Если клубочковая фильтрация до
10 мл/мин и ниже, то прием белка должен быть ограничен до
20 г/сут (0,25 — 0,3 г на 1 кг массы тела), причем весь белок дол
жен быть полноценным, в сочетании с высокой энергетической цен
ностью пищи и дополнительным приемом витаминов.
Перспективным является применение наряду с малобелковой диетой так называемых сорбентов — веществ, связывающих и выводящих азотистые вещества. В качестве сорбентов применяют оксицеллюлозу, окисленный крахмал, активированный уголь. Так, применение внутрь активированного угля в дозе 90— 120 г/сут через 1 мес лечения снижает креатинин крови на 0,3 ммоль/л и улучшает общее состояние. Новый сорбент — эн-теросорбент, изготавливаемый на основе ионообменных смол, весьма эффективен. Однако сорбенты противопоказаны больным с желудочно-кишечными кровотечениями; при их приеме могут развиваться запоры, у некоторых больных усиливаются тошнота и рвота.
• Для коррекции ацидоза назначают гидрокарбонат натрия по 3 — 9 г
в сутки или 300 — 500 мл 3 — 5 % раствора внутривенно.
• Гипотензивная терапия предотвращает прогрессирование ХПН.
Следует ограничивать натрий, назначать натрийуретики — фуросе-
мид или дихлотиазид (гипотиазид). Из гипотензивных препаратов
на ранних стадиях ХПН рекомендуется назначать блокаторы каль
циевых каналов (нифедипин, адалат, верапамил), р-адреноблокато-
ры (атенолол, метопролол, бетаксолол), ингибиторы АПФ — эна-
лаприл (2,5 — 20 мг), рамиприл (2,5 — 5 мг), каптоприл (12,5 —
50 мг). Однако при повышении уровня креатинина плазмы более
353,6 мкмоль/л (норма 44—115 мкмоль/л) ингибиторы АПФ при
менять не следует.
• Для лечения анемии назначают препараты железа (драже «Ферроп-
лекс» и др.). Андрогенные препараты (тестостерона пропионат,
раствор «Тетрастерон», или «Сустанон-250») активируют выработ
ку эритропоэтина.
Весьма эффективно применение рекомбинантного эритропоэтина (препараты, назначаемые в виде инъекций,— «рекормон» и «эпрекс»).
• Борьба с инфекционными осложнениями является важной задачей.
У больных с ХПН в связи со значительным угнетением иммунитета
400
часты инфекционные осложнения (пневмонии, инфекции мочевых путей), приводящие к значительному снижению функции почек. Следует применять антибиотики, не оказывающие нефротоксичес-кого действия: пенициллин, оксациллин, метициллин, эритромицин в обычных дозах.
В терминальной стадии ХПН возможно проведение хронического гемодиализа — метода, с помощью которого осуществляется внепочечное очищение крови. Метод основан на диффузии через полупроницаемую мембрану веществ, задерживающихся в крови при уремии. Сеансы гемодиализа продолжительностью 5 ч проводят обычно 3 раза в неделю.
Показания к проведению гемодиализа: 1) величина клубочковой фильтрации менее 5 мл/мин; 2) стабильное снижение суточного диуреза ниже 700 мл; 3) повышение уровня креатинина крови более 1,2 ммоль/л; 4) увеличение содержания калия в сыворотке крови более 7 ммоль/л (норма 3,4—5,3 ммоль/л); 5) симптомы начинающегося перикардита, энцефалопатии и нейропатии.
К другим методам лечения ХПН относятся трансплантация почек и перитонеальный гемодиализ.
Прогноз. На ранних стадиях ХПН больные трудоспособны, однако рост нарушений функции почек приводит к инвалидности. Введение программного гемодиализа и трансплантации почки сделало прогноз более благоприятным.

Профилактика. С целью профилактики тщательно проводят лечение заболеваний, потенциально ведущих к развитию ХПН.
КОНТРОЛЬНЫЕ ВОПРОСЫ И ЗАДАЧИ
На вопросы 124 — 138 выберите один наиболее правильный ответ.
124. Острый диффузный гломерулонефрит чаще развивается вследствие ин
фекции: А. Стафилококковой. Б. Вирусной. В. Стрептококковой. Г. Кишечной па
лочки. Д. Другими грамположительными бактериями.
125. В патогенезе гломерулонефрита принимают участие следующие факторы:
А. Иммунное воспаление базальной мембраны. Б. Отложение комплексов анти
ген — антитело на фильтрующей поверхности клубочка. В. Образование капилляр
ных микротромбов. Г. Ни один из перечисленных факторов. Д. Все перечисленные
факторы.
126. При остром гломерулонефрите наиболее часто наблюдаются: А. Отеки.
Б. Лейкоцитурия. В. Артериальная гипертензия. Г. Протеинурия. Д. Боли в пояс
ничной области.
127. Из перечисленных симптомов для хронического гломерулонефрита нефро-
тического типа нехарактерны: А. Отеки. Б. Гематурия. В. Протеинурия. Г. Артери
альная гипертензия. Д. Боли в пояснице.
128. Для обострения хронического гломерулонефрита гипертонического типа
характерны все симптомы, кроме: А. Протеинурии. Б. Гематурии. В. Цилиндрурии.
Г. Отеков. Д. Артериальной гипертензии.
129. Геолог 26 лет, страдающий хроническим тонзиллитом, в экспедиции пере
нес ангину; спустя 2 нед отметил отеки век, слабость, снижение работоспособности.
Появились одышка, отеки лица, поясницы. Через 3 мес после начала болезни отме
чаются отеки лица, поясницы, гидроторакс. Глухие тоны сердца. АД 125/80 мм
рт. ст. Анализ мочи: относительная плотность 1021, белок 9 г/л, эритроциты 15 —
20 в поле зрения, гиалиновые цилиндры 2 — 4 в препарате. Предполагаемый диа
гноз: А. Острый гломерулонефрит (гематурический вариант). Б. Острый гломеру-
401
лонефрит с нефротическим компонентом. В. Сердечная недостаточность в результате развития диффузного миокардита. Г. Обострение хронического гломерулонефри-та смешанного типа. Д. Амилоидоз почек.
130. Макрогематурия характерна для всех перечисленных заболеваний, кроме:
А. Острого нефрита. Б. Инфаркта почки. В. Поликистоза почек. Г. Амилоидоза
почек. Д. Почечной колики.
131. Проба Нечипоренко позволяет: А. Оценить величину клубочковой фильт
рации. Б. Уточнить величину относительной плотности мочи. В. Оценить степень
гематурии и цилиндрурии. Г. Уточнить величину канальцевой реабсорбции. Д. Оп
ределить величину протеинурии.
132. Показателем, позволяющим предположить наличие нефротического син
дрома, является: А. Величина фильтрации. Б. Уровень креатинина крови. В. Вели
чина протеинурии. Г. Уровень холестерина сыворотки. Д. Величина канальцевой
реабсорбции воды.
133. Для хронического латентного гломерулонефрита характерны все симпто
мы, кроме: А. Гематурии. Б. Отеков. В. Протеинурии. Г. Цилиндрурии. Д. Неболь
шой лейкоцитурии.
134. Из перечисленных заболеваний наиболее частой причиной вторичного
амилоидоза является: А. Ревматизм. Б. Деформирующий остеоартроз. В. Ревмато
идный полиартрит. Г. Хронический панкреатит. Д. Подагра.
135. Наиболее ранними симптомами при развитии ХПН являются: А. Умень
шение диуреза. Б. Диспепсические расстройства. В. Повышение А
отеков. Д. Развитие анемии.
136. Самым достоверным признаком ХПН является: А. Артериальная гипер-
тензия. Б. Гиперкалиемия. В. Повышение уровня креатинина крови. Г. Олигурия.
Д. Протеинурия.
137. В диете больного с ХПН следует прежде всего уменьшить: А. Жиры.
Б. Количество жидкости. В. Углеводы. Г. Белки. Д. Поваренную соль.
138. Показанием к гемодиализу являются: А. Инфекционные осложнения.
Б. Выраженные отеки. В. Стабильная артериальная гипертензия. Г. Повышение со
держания креатинина в плазме крови более 106 мкмоль/л. Д. Прогрессирующее
снижение зрения.
Глава V
БОЛЕЗНИ СИСТЕМЫ КРОВИ
 Содержание
Содержание
Гемобластозы............................................................................ 404
Острый лейкоз.......................................................................... 406
Хронические лейкозы................................................................. 416
Хронический миелолейкоз......................................................... 417
Эритремия (истинная полицитемия)...................................... 423
Хронический лимфолейкоз........................................................ 430
Множественная миелома......................................................... 435
Анемии......................................................................................... 443
Железодефицитная анемия...................................................... 443
Сидероахрестическая анемия.................................................. 449
В\2-дефицитная анемия............................................................ 450
Гемолитические анемии........................................................... 455
Наследственный микросфероцитоз........................................ 457
Талассемия................................................................................. 458
Аутоиммунная гемолитическая анемия.................................. 460
Пароксизмальная ночная гемоглобинурия............................... 463
Гипопластические (апластические) анемии........................... 465
Геморрагические диатезы........................................................ 468
Тромбоцитопенические пурпуры............................................. 472
Идиопатическая тромбоцитопеническая пурпура............... 473
Гемофилии.................................................................................. 475
Ангиопатии (вазопатии)........................................................... 477
Наследственная геморрагическая телеангиэктазия
(синдром Ослера — Рандю)...................................................... 478
Диссеминированное внутрисосудистое свертывание крови. 479
Контрольные вопросы и задачи...................................... 482
403
ГЕМОБЛАСТОЗЫ
Гемобластозы представляют собой опухолевые заболевания кроветворной ткани. Их подразделяют на две большие группы — лейкозы и гематосаркомы.
Лейкозы — опухоли из кроветворной ткани с первичной локализацией в костном мозге. Опухолевые клетки легко выходят в периферическую кровь, давая характерную гематологическую картину.
Гематосаркомы — опухоли из кроветворной ткани с первичной внекостномозговой локализацией и выраженным местным опухолевым ростом.
Лейкозы и гематосаркомы связаны между собой генетическим родством клеток, из которых они происходят, и могут переходить друг в друга. Все лейкозы делят на острые и хронические на основании не клинической характеристики, а морфологических особенностей опухолевых клеток, составляющих субстрат лейкоза. При острых лейкозах субстратом опухоли являются так называемые властные клетки, при хронических — созревающие и зрелые клетки.
Разделение острых лейкозов на отдельные формы основывается на цитохимических особенностях бластных клеток, в которых с помощью цитохимических исследований выявляют определенные вещества и ферменты. Хронические лейкозы с достаточной уверенностью разделяют на различные формы на основе морфологических свойств клеток, составляющих опухоль.
Выделяют хронические лейкозы миелопролиферативной и лимфопролиферативной природы; подобное разделение основано на том, какая клетка-предшественница — миело - или лимфопоэ-за, подвергается мутации.
Гематосаркомы в зависимости от типа клеток, составляющих опухоль, делят на лимфогранулематоз (с обязательным присутствием клеток Березовского — Штернберга и Ходжкина) и так называемые нелимфогрануле-матозные (неходжкинские) лимфомы. Среди нелимфогранулематозных лимфом в зависимости от морфологии опухолевых клеток выделяют лим-фоцитарные (зрелоклеточные), лимфобластные (малодифференцирован-ные) и гистиоцитарные (ретикулосаркомы).
Этиология. Причины гемобластозов окончательно неясны. Мужчины болеют чаще, чем женщины (3:2), у детей и лиц пожилого и старческого возраста гемобластозы встречаются чаще, чем у лиц зрелого возраста. Установлен ряд факторов, влияющих на частоту заболевания гемо-бластозами.
• Радиационный: ионизирующая радиация в атмосфере, облучение
по поводу различных заболеваний, применение радиоактивных изо
топов.
• Химический: бензол и другие токсичные вещества, в том числе ле
карственные препараты цитостатического действия (метотрексат,
хлорбутин, азатиоприн, циклофосфан и др.), прочие лекарствен
ные средства (бутадион, левомицетин и др.).
• Наследственные хромосомные дефекты.
Обменные нарушения — изменение обмена триптофана (лейкозоген-ное действие метаболитов триптофана).
404
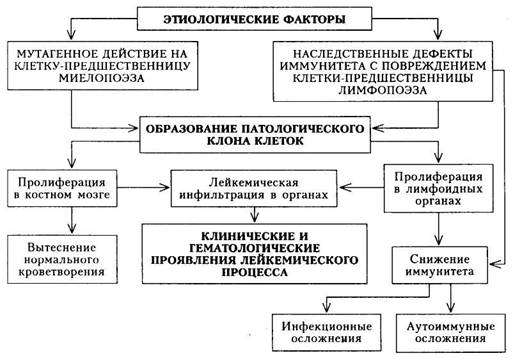
|
Схема 23. Патогенез лейкоза |
Вирусный фактор (в частности, вирус Эпштейна— Барр).
Все указанные факторы имеют значение при определенных формах гемобластозов, однако несомненное их участие в происхождении заболевания в каждом конкретном случае не установлено.
Патогенез. Предполагают, что этиологический фактор повреждает ДНК кроветворной клетки, нарушает генетический код и приводит к безостановочному размножению и нарушению дифференциации той или иной разновидности клеток. В соответствии с этой точкой зрения в настоящее время общепризнанной является клоновая теория патогенеза гемобластозов, как и опухолей вообще. Лейкозные клетки представляют собой клон, потомство одной мутировавшей клетки. Полагают, что мутация происходит почти непрерывно, однако мутировавшие клетки уничтожаются системой фагоцитирующих макрофагов или иммунными силами организма. Можно предполагать, что для развития опухоли, в том числе и гемоблас-тоза, необходимо сочетание мутации клеток и ослабления иммунной защиты. Дальнейшее распространение опухоли осуществляется путем метаста-зирования этих клеток по кроветворной системе. Предполагается также, что гемобластозы происходят из клеток 1-го и 2-го классов схемы кроветворения. Иначе говоря, родоначальником опухолевого процесса кроветворной ткани чаще всего является клетка-предшественница миелопоэза или лимфопоэза.
Другой патогенетической особенностью многих гемобластозов является постепенное озлокачествление опухолевого процесса, обозначаемое термином «опухолевая прогрессия». Опухолевая прогрессия выражается сле-
405
дующими процессами: 1) угнетением нормального кроветворения; 2) наступлением «бластного криза» (смена дифференцированных опухолевых клеток недифференцированными); 3) появлением способности лейкозных клеток расти вне органов кроветворения; 4) уходом лейкозных клеток из-под контроля цитостатических препаратов; 5) неодинаковыми свойствами лейкозных клеток в разных очагах лейкозной пролиферации.
Эти проявления опухолевой прогрессии находят свое клиническое выражение при гемобластозах (схема 23).
ОСТРЫЙ ЛЕЙКОЗ
Острый лейкоз (ОЛ) — опухолевое заболевание кроветворной системы, при котором субстрат опухоли составляют бластные клетки. Опухолевая трансформация осуществляется на самых ранних этапах дифференцирования стволовой кроветворной клетки и дальнейшего ее созревания не происходит. Термин «острый лейкоз» отражает не временной фактор (длительность течения болезни), а морфологические и цитохимические особенности опухолевых клеток.
ОЛ — одно из наиболее тяжелых заболеваний из группы гемобласто-зов, они занимают основное место в структуре заболеваемости этими процессами, составляя приблизительно V3 от их общего числа. Встречаются О Л у лиц любого возраста, при этом отмечается два пика заболеваемости: в возрасте 3 — 4 и 60 — 69 лет (мужчины болеют чаще, чем женщины). В прошлом (до середины 60-х годов) ОЛ в течение нескольких месяцев приводил к смерти больных (на этом основании ранее был предложен термин «острый лейкоз»). В настоящее время достигнуты значительные успехи в его лечении: в большинстве случаев (20 — 40 %) удается достигнуть полной ремиссии, которая может длиться более 5 лет у 10 — 20 % больных острыми нелимфобластными лейкозами и у 50 % больных острыми лимфо-бластными лейкозами. В успехе лечения ОЛ исключительно большое значение имеет фактор времени: чем раньше будет диагностировано заболевание и чем раньше будет начато лечение, тем больше шансов на его успех.
Этиология. Этиология заболевания неизвестна. Тем не менее признается существование ряда факторов, способствующих развитию ОЛ: 1) хромосомные аномалии; 2) облучение; 3) токсические влияния вследствие загрязнения внешней среды, лекарственной терапии; 4) предшествующие заболевания системы кроветворения (рефрактерные формы анемий, пароксиз-мальная ночная гемоглобинурия, так называемые миелодисплазии).

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 27 28 29 30 31 32 33 34 35 36 37 38 39 40 41 42 43 44 45 46 47 48 49 50 51 52 |