Лечение ОКС
Объем и адекватность неотложной помощи в первые минуты, и часы заболевания, т. е. на догоспитальном этапе в значительной степени определяет прогноз заболевания. Терапия направлена на ограничение зоны некроза путем купирования болевого синдрома, восстановление коронарного кровотока, уменьшение работы сердца и потребности миокарда в кислороде, а так же на лечение и профилактику возможных осложнений.
Таблица 1. Алгоритм ведения больного при остром коронарном синдроме на догоспитальном этапе

Одним из основных факторов, определяющих прогноз пациентов с ОКС, является адекватность медицинской помощи в первые часы заболевания, поскольку именно в этот период отмечается наивысшая летальность. Давно известно, что чем раньше будет проведена реперфузионная терапия с использованием тромболитических препаратов, тем выше шансы на благоприятный исход заболевания (ISIS-2 Collaborative Group, 1988, Wilcox R. G. et al. 1988, AIMS Trial Study Group, 1988, Braunwald E., 1989, Sharkey S. E.W. et al. 1989, Linderer T. et al., 1993, Weaver, W. D. et al., 1993, Newby L. K. et al., 1996, Rawles J., 1996, Rawles J., 1994).
Таблица 2. Временная шкала степени повреждения миокарда при ОИМ
20-30 минут – звонок 03 | Начало распада митохондрий |
60-70 минут – установлен диагноз инфаркта | Гибель 10-20% миоцитов |
70-120 минут – стандартная терапия, ожидание БИТ-бригады | Гибель 50 % миоцитов |
120-150 минут – лечение БИТ, транспортировка в стационар | Гибель 70% миоцитов, увеличение вероятности развития кардиогенного шока в 2 раза |
150-180 минут – госпитализация, осмотр в стационаре, начало ТЛТ | |
240 минут - реперфузия | Гибель более чем 80% миоцитов в зоне риска |
По данным Dracup K. et al., (2003), задержка от появления симптомов ОКС до начала терапии колеблется от 2,5 ч в Англии до 6,4 ч в Австралии. Естественно, эта задержка во многом определяется плотностью населения, характером местности (городская, сельская), условиями проживания и др. (Bredmose P. P., et al., 2003, Ottesen M. M. et al., 2003, Л, 2004). Kentsch M. et al., (2002) полагают, что опоздание с тромболизисом обусловлено также временем суток, года и погодных условий, влияющих на скорость транспортировки больных.
В рамках программы Национального научно-практического общества скорой медицинской помощи (ННПОСМП) по оптимизации лечения различных патологических состояний на догоспитальном этапе было проведено открытое рандомизированное исследование «НОКС» на 13 станциях СМП России и Казахстана, одной из задач которого была оценка эффективности проведения тромболитической терапии на догоспитальном этапе. Было показано, что тромболитическая терапия больным с ОКС с подъемом сегмента SТ проводится менее чем в 20% случаев, в том числе в мегаполисе в 13%, в средних городах – в 19%, в сельской местности – в 9%. При этом, частота проведения ТЛТ не зависит от времени суток и сезона, а время вызова СМП задерживается более чем на 1,5 часа, а в сельской местности – на 2 и более. Время от появления боли и до «иглы» в среднем составляет 2 до 4 часов и зависит от местности, времени суток и сезона. Особенно заметен выигрыш времени в крупных городах и сельской местности, в ночное время суток и в зимнее время года. Выводы работы свидетельствуют, что проведение догоспитального тромболизиса позволяет добиться снижения летальности (13% при догоспитальном тромболизисе, 22,95% при стационарном тромболизисе), частоты развития постинфарктной стенокардии без существенного влияния на частоту развития рецидивов инфаркта миокарда и появления признаков сердечной недостаточности.
Преимущества переноса начала тромболитической терапии на догоспитальный этап были показаны в многоцентровых рандомизированных клинических испытаниях GREAT (1994) и EMIP (1993). Согласно данным, полученным в ходе исследования CAPTIM (2003), результаты раннего начала ТЛТ на догоспитальном этапе сопоставимы по эффективности с результатами прямой ангиопластики и превосходят результаты терапии, начатой в стационаре.
Это позволяет считать, что в России урон от невозможности повсеместного распространения хирургических методов реваскуляризации при ОКС (причины которой, прежде всего экономические) может быть частично компенсирован максимально ранним началом ТЛТ.
Согласно рекомендации АСА/ AHA (2002) лечение ОКС предусматривает применение нитроглицерина для купирования болевого синдрома, уменьшения работы сердца и потребности миокарда в кислороде, ограничение размеров инфаркта миокарда, а так же для лечения и профилактики осложнений инфаркта миокарда (уровень достоверности В). Купирование болевого синдрома при остром инфаркте миокарда – одна из важнейших задач и начинается с сублингвального приема нитроглицерина (0,4 мг в аэрозоле или в таблетках). В случае отсутствия эффекта от сублингвального приема нитроглицерина (трехкратный прием с перерывами в 5 мин), необходимо начать терапию наркотическими анальгетиками
Рис. 1 Купирование болевого синдрома при ОКС на догоспитальном
этапе.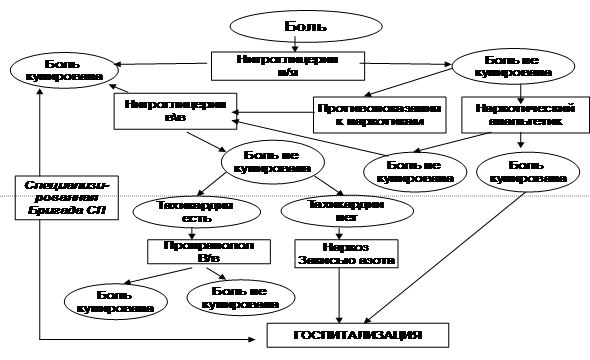
Механизм действия нитроглицерина, который используется в медицине более 100 лет, хорошо известен и ни у кого не вызывает сомнения, что он является практически единственным и наиболее эффективным средством для купирования приступа стенокардии.
Аэрозольная форма нитроглицерина имеет ряд неоспоримых преимуществ перед другими формами:
· быстрота купирования приступа стенокардии (отсутствие в составе эфирных масел, замедляющих всасывание обеспечивает более быстрый эффект);
· точность дозировки - при нажатии на клапан баллончика высвобождается точно заданная доза нитроглицерина;
· удобство в использовании;
· безопасность и сохранность препарата за счет металлической упаковки (нитроглицерин крайне летучее вещество);
· длительный срок годности (до 3-х лет) по сравнению с таблетированной формы (до З-х месяцев после вскрытия упаковки);
· равная эффективность при меньшем количестве побочных эффектов по сравнению с парентеральными формами;
· возможность использования при затрудненном контакте с пациентом и при отсутствии сознания;
· применение у больных пожилого возраста, страдающих снижением слюноотделения с замедленным всасыванием таблетированных форм препарата;
· из соображений фармакоэкономики очевидным является преимущество спрея, одной упаковки которого может хватить на 40-50 (!) пациентов по сравнению с более технически сложной внутривенной инфузией, требующей наличия инфузионной системы, растворителя, венозного катетера и самого препарата.
Контрольные вопросы.
Дайте характеристику ИБС.
Как проявляется ИБС?
Этиология ИБС.
Дайте определение стабильной стенокардии.
Что такое атипичные приступы стенокардии и эквиваленты?
Классификация стенокардии.
С чем дифференцируют болевой синдром при стенокардии?
Признаки ЭКГ при стенокардии,
Самопомощь при стенокардии.
Неотложная помощь при стенокардии на догоспитальном этапе.
Дайте определение нестабильной стенокардии.
Какие формы нестабильной стенокардии?
Перечислите клинические признаки нестабильной стенокардии.
Неотложная помощь при нестабильной стенокардии на догоспитальном этапе.
Лекция 4
Кардиалгия. Ишемическая болезнь сердца.
Острый инфаркт миокарда
Острый инфаркт миокарда - это заболевание, в основе которого лежит некроз определенного участка мышцы сердца, возникший вследствие острого несоответствия между потребностью миокарда в кислороде и доставкой его по коронарному руслу. ОИМ является одной из основных причин летальности больных ИБС, во всех индустриально развитых странах. Распространенность этого заболевания достаточно высока. Например, в США за год ОИМ переносят 1,5 млн. человек.
Около 20% больных с ОИМ погибают на догоспитальном этапе, еще 15% в больнице. Общая летальность при ОИМ в США - 30-35%. Большая часть больничной летальности приходится на первые двое суток, поэтому основные лечебные мероприятия проводят именно в этот период.
Многочисленные исследования показали, что восстановление перфузии в течение первых 4 -6 часов ОИМ способствует ограничению его размеров, улучшению локальной и глобальной сократимости ЛЖ, снижению осложнений (сердечной недостаточности, тромбоэмболии легочной артерии (ТЭЛА), аритмии) и летальности. Особенно эффективно восстановление перфузии в течение первых 1 - 2 часов после ОИМ.
Позднее восстановление перфузии также сопровождается увеличением выживаемости, что связывают с улучшением заживляемости миокарда и уменьшением частоты аритмий, но не ограничением размеров инфаркта.
У больных перенесших ОИМ, в 5-4 раза повышен риск смерти, который прослеживается на протяжении 10 лет.
Механизм ОИМ можно представить следующим образом: разрыв атеросклеротической бляшки, часто при умеренном стенозе (менее 70%); при этом коллагеновые волокна обнажаются, происходит активация тромбоцитов, запускается каскад реакций свертывания, что приводит к острой окклюзии коронарных артерий. Если восстановление перфузии не происходит, то развивается некроз миокарда, начиная с субэндокардиальных отделов, дисфункция пораженного желудочка, аритмии.
В зависимости от глубины поражения стенки желудочка выделяют два основных типа ОИМ:
- трансмуральный, или Q - образующий инфаркт миокарда;
- нетрансмуральный, или инфаркт миокарда без зубца Q;
При Q - образующем инфаркте миокарда тромботическая окклюзия коронарных артерий выявлена у 80% больных.
ОИМ без патологических зубцов Q чаще всего развивается при спонтанном восстановлении перфузии или хорошо развитых коллатералях. В результате размер инфаркта миокарда, функция ЛЖ страдает в небольшой степени, больничная летальность ниже. Однако в связи с тем, такие ОИМ являются «незавершенными», то есть оставшийся жизнеспособный миокард снабжается пораженной коронарной артерией, частота повторного инфаркта миокарда больше, чем при ОИМ с зубцом Q; к концу первого года летальность уравнивается.

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 |




