2. Межгрупповые сопоставления проведены с использованием критерия Краскелла-Уоллиса (р), с последующим уточнением межгрупповых различий с помощью критерия Манна-Уитни, р12-достоверность различий показателей между пациентами 1 и 2 групп, р23 - достоверность различий показателей между пациентами 2 и 3 групп, р13 - достоверность различий показателей между пациентами 1 и 3 групп.
3. Выделены показатели, имеющие значимые различия
Среди них обращали на себя внимание большая частота выявления ИБС, атеросклероза церебральных артерий и сосудов нижних конечностей. У пациентов с поражением непарных висцеральных ветвей установлено наиболее тяжелое течение коронарного атеросклероза: большая частота стенокардии III-IV ФК, нарушений ритма и инфарктов миокарда в анамнезе. Сформированные группы не различались по частоте перенесенных ранее острых нарушений мозгового кровообращения.
Следует отметить наличие тесной корреляционной зависимости между распространенностью атеросклероза в бассейне брюшной аорты и количеством сосудистых бассейнов (коронарных, церебральных и артерий нижних конечностей), вовлеченных в атеросклеротический процесс (рис. 1). Полученная закономерность позволяет рассматривать атеросклероз как системный процесс, прогрессирование которого происходит в различных сосудистых бассейнах и подчеркивает необходимость интегрального подхода к оценке поражения артериального русла у больных пожилого и старческого возраста с хроническими заболеваниями органов пищеварения.
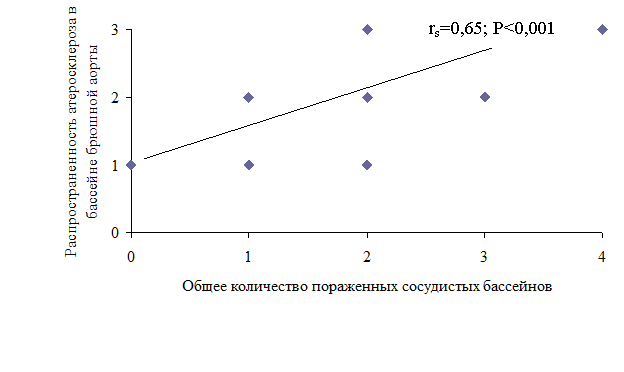

Рисунок 1. Корреляционная зависимость между распространенностью атеросклероза в бассейне брюшной аорты и количеством пораженных сосудистых бассейнов у больных пожилого и старческого возраста с заболеваниями ЖКТ
Согласно мнению большинства исследователей, для развития клинической картины хронической абдоминальной ишемии необходимо выраженное стенозирование как минимум двух висцеральных артерий (, , 1982; Kolkman J. J., 2004). Среди пациентов, включенных в исследование, ультразвуковые признаки гемодинамически значимых атеросклеротических стенозов двух и более висцеральных артерий обнаружены только у 3% обследованных пациентов. Таким образом, в большинстве случаев у обследованных пациентов пожилого и старческого возраста с хроническими заболеваниями органов пищеварения выявлены начальные атеросклеротические изменения брюшной аорты и ее непарных ветвей, не приводящие к существенным изменения висцеральной гемодинамики. В этой связи возникает закономерный вопрос: может ли наличие атеросклероза в бассейне брюшной аорты даже при отсутствии значимых нарушений абдоминального кровотока оказывать влияние на возникновение и течение заболеваний органов пищеварения?
Для ответа на поставленный вопрос проведен сравнительный анализ клинических проявлений заболеваний ЖКТ у пациентов пожилого и старческого возраста в зависимости от наличия и распространенности висцерального атеросклероза. Наличие атеросклеротических изменений в стенке брюшной аорты без поражения висцеральных ветвей (группа 2) не оказывало существенного влияния на клинические проявления гастроинтестинальной патологии. Исключение составила большая частота жалоб на запоры (р=0,03 при сравнении с 1 и 3 группами), выявленная у пациентов данной группы.
Наибольшее влияние на клиническую симптоматику гастроинтестинальной патологии оказывало наличие атеросклеротических изменений в непарных висцеральных артериях. Следует отметить, что триада симптомов, патогномоничных для хронической ишемической болезни органов пищеварения (абдоминальные боли, расстройства стула и похудание), присутствовала менее чем у половины пациентов с гемодинамически значимыми стенозами двух и более висцеральных артерий. При этом совокупность характерных жалоб выявлена с одинаковой частотой среди пациентов с атеросклерозом висцеральных артерий и у больных без атеросклероза брюшной аорты. Данный факт свидетельствует, с одной стороны, о трудностях клинической диагностики хронической ишемической болезни органов пищеварения, с другой стороны, о необходимости тщательного анализа клинических проявлений патологии ЖКТ у больных пожилого и старческого возраста с признаками атеросклероза в бассейне брюшной аорты.
Абдоминальный болевой синдром у пациентов с атеросклерозом непарных висцеральных артерий отличался более частой локализацией в околопупочной области (р=0,01 при сравнении со 2 группой). Ряд авторов считает, что появление мезогастральных болей патогномонично для поражения ВБА (,1990, , 2001). По-видимому, хроническая мезентериальная недостаточность на ранних стадиях является характерной для бассейна данной артерии, более бедного анастомозами, по сравнению с НБА. Помимо этого, диаметр ВБА остается неизменным при перераспределении кровотока в другие висцеральные артерии, что может сопровождаться ишемией в указанном бассейне даже при отсутствии стенозирования данного сосуда.
А. В Покровский, и А. А Дюжиков (1982) в зависимости от локализации стенозирующего процесса выделяли чревную форму – с преобладанием болевого симптомокомплекса и брыжеечную – с преобладанием дисфункции кишечника. По данным проведенного исследования взаимосвязь между локализацией атеросклеротического поражения и топикой абдоминальных болей отсутствовала. Данный факт связан с особенностями кровоснабжения пищеварительной системы – наличием богатой коллатеральной сети. Исключение составили эпигастральные боли, которые чаще появлялись у больных с поражением ЧС, чем без его поражения (р=0,03). У больных с поражением ВБА и НБА боли чаще имели связь с дефекацией (соответственно р=0,01 и р=0,034), что считается характерным симптомом развития патологических изменений кишечника.
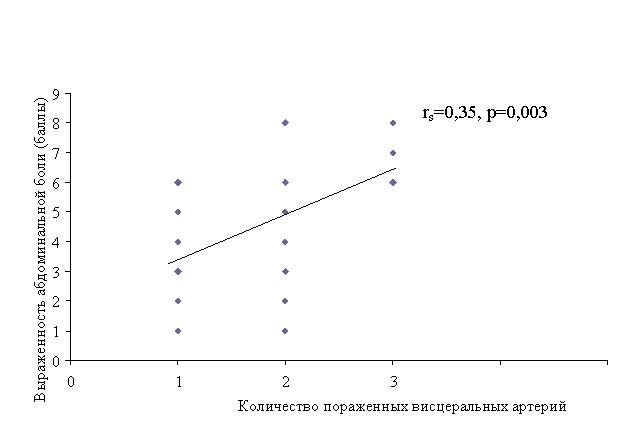

Рисунок 2. Корреляционная зависимость между выраженностью абдоминального болевого синдрома и количеством пораженных висцеральных артерий у больных пожилого и старческого возраста с хроническими заболеваниями органов пищеварения
Помимо этого, особенностями абдоминальных болей у пациентов с атеросклерозом сосудов, кровоснабжающих органы пищеварения, являлись большая частота появления ранних болей (р=0,008 при сравнении с 1 группой, р=0,04 при сравнении со 2 группой), а так же характерной для абдоминальной ишемии связи болей с объёмом принятой пищи и физической нагрузкой (р<0,0001 при сравнении с 1 и 2 группами). Наблюдаемые факты могут быть объяснены несоответствием между потребностями в кислороде функционально активных отделов ЖКТ на высоте пищеварения и притоком крови, даже при отсутствии значимых стенозов висцеральных артерий. Известно, что выполнение физических упражнений так же может сопровождаться перераспределением висцерального кровотока по направлению к работающим группам мышц и уменьшением его на 50-80% (Мак, 1998).
Значительный интерес представляет связь выраженности абдоминальных болей с атеросклерозом в бассейне брюшной аорте. Установлено возрастание интенсивности болевого синдрома по мере увеличения распространенности атеросклероза в изучаемом бассейне. В процессе корреляционного анализа установлена прямая зависимость между выраженностью абдоминальной боли и числом пораженных висцеральных артерий (рис. 2). При этом интенсивность боли не зависела от наличия стенозов артерий, кровоснабжающих органы пищеварения.
Среди расстройств стула у пациентов пожилого и старческого возраста с атеросклерозом непарных висцеральных артерий с большей частотой отмечено чередование диареи и обстипационного синдрома (р=0,014). Частота кишечной диспепсии не зависела от степени стенозирования и количества пораженных непарных ветвей брюшной аорты. У больных с поражением НБА чаще отмечались запоры (р=0,034). Нарушение эвакуаторной функции толстой кишки является характерным симптомом при патологии данного сосуда ( В и соавт., 1982).
Прогрессирующее похудение – один из симптомов хронической абдоминальной ишемии (, , 2010). Частота выявления данной жалобы, как и число пациентов со сниженной массой тела, были выше среди больных с атеросклерозом висцеральных артерий (р=0,002). Однако данная закономерность отмечена только при сравнении с пациентами 2 группы – с атеросклерозом брюшной аорты без поражения висцеральных артерий. Систолический шум при аускультации брюшной аорты выявлен у 16% больных с атеросклерозом непарных висцеральных артерий.
(1960) в своих работах отмечал существование первой – ишемической стадии атеросклероза непарных висцеральных артерий, которая может длительно компенсироваться и сопровождаться неопределенным болевым синдромом и незначительными функциональными расстройствами органов пищеварения, усиливающимися при повышении их потребности в кислороде. По данным (2000) большинство пациентов с поражением непарных висцеральных артерий относятся к I функциональному классу хронической ишемической болезни органов пищеварения, для которой характерно отсутствие нарушения кровотока в покое и появление абдоминальной боли лишь после нагрузочной пробы. По-видимому, при отсутствии у больных значимых стенозов двух и более висцеральных артерий происходит длительная компенсация висцерального кровотока. Однако при повышении функциональной активности органов пищеварения возможно появление отдельных симптомов, характерных для абдоминальной ишемии: изменение характеристик болевого синдрома и преходящих расстройств стула.
Определенную сложность в интерпретации клинических данных у пациентов с впервые выявленными атеросклеротическими изменениями в бассейне брюшной аорты вызывает наличие уже имеющихся хронических заболеваний желудочно-кишечного тракта. С одной стороны, симптоматика болезней пищеварительной системы, особенно, в условиях характерной для геронтологических пациентов полиморбидности, нередко «маскирует» явления хронической абдоминальной ишемии. С другой стороны, воспалительные и дистрофические изменения органов пищеварения у больных данного возраста, как правило, сопровождаются изменениями микроциркуляторного русла (, 1990; , , 2006). В этой связи наличие даже незначительной редукции регионального кровотока может вносить вклад в прогрессирование патологических изменений.
Результаты проведенного исследования свидетельствуют о том, что для больных с поражением непарных висцеральных артерий характерны большая частота атрофических гастритов, язвенной болезни желудка, желудочно-кишечных кровотечений в анамнезе и сосудистых заболеваний толстой кишки (таб. 3). Отдельного внимания заслуживает тот факт, что наличие атеросклероза непарных висцеральных ветвей брюшной аорты значимо увеличивает риск развития желудочно-кишечных кровотечений (9% против 2%, р = 0,019; ОР 6,85; 95% ДИ 1,34–29,56). Следует подчеркнуть, что у пациентов с атеросклерозом ветвей брюшной аорты чаще присутствовало одновременно три заболевания ЖКТ, чем у больных без атеросклероза в указанном сосудистом бассейне (р=0,02).
Увеличение доли пациентов с хроническими атрофическими гастритами при наличии атеросклероза висцеральных артерий, по-видимому, связано как с возрастными особенностями данной группы, так и с нарушениями кровоснабжения слизистой оболочки желудка. Подтверждением роли расстройств висцерального кровотока в генезе атрофических гастритов является их большая частота у больных с атеросклерозом ВБА (р=0,03). Помимо этого, частота развития данной была выше у пациентов с поражением трех висцеральных артерий (р=0,02). Следует отметить, что распространенность Нр инфекции при морфологическом исследовании биопататов желудка не отличалась у пациентов с различной выраженностью атеросклероза в бассейне брюшной аорты.

Таблица 3.
Частота заболеваний желудочно-кишечного тракта у пациентов пожилого и старческого возраста с различной распространенностью атеросклероза в бассейне брюшной аорты
Показатель | Группа 1 n=29 | Группа 2 n=106 | Группа 3 n=75 | р |
Дивертикулы пищевода | 0 | 3 (3%) | 2 (3%) | 0,453 |
ГЭРБ | 6 (21%) | 37 (35%) | 28 (37%) | 0,235 |
Хронический неатрофический гастрит | 27 (93%) | 83 (78%) Р23<0,0001 | 37 (49%) Р13<0,0001 | 0,002 |
Хронический атрофический гастрит | 2 (7%) | 23 (22%) Р23<0,0001 | 38 (51%) Р13<0,0001 | 0,0001 |
ЯБ желудка | 1 (3%) | 3 (3%) Р23<0,0001 | 18 (24%) Р13<0,0001 | 0,0001 |
ЯБ ДПК | 6 (21%) | 18 (17%) | 14 (17%) | 0,778 |
Хронический холецистит | 12 (41%) | 45 (43%) | 23 (31%) | 0,108 |
Хронический бескаменный холецистит | 8 (28%) | 42 (40%) Р23=0,01 | 16 (21%) | 0,030 |
Хронический калькулезный холецистит | 4 (14%) Р12=0,02 | 3 (3%) | 7 (9%) | 0,053 |
ЖКБ | 9 (31%) | 29 (27%) | 24 (32%) | 0,631 |
Дисфункция сфинктера Одди | 3 (10%) | 24 (23%) | 17 (23%) | 0,178 |
Жировая болезнь печени | 6 (21%) | 47 (44%) | 31 (41%) | 0,755 |
Хронический панкреатит | 7 (24%) | 26 (25%) | 15 (20%) | 0,831 |
Дивертикулярная болезнь толстой кишки | 5 (17%) | 11 (10%) | 16 (21%) | 0,100 |
Хронические сосудистые болезни кишечника | 0 | 0 Р23=0,01 | 6 (8%) | 0,001 |
Примечание: 1. Все показатели представлены абсолютным и относительным количеством больных, у которых был выявлен признак, обозначенный в соответствующей строке таблицы.
2. Межгрупповые сопоставления проведены с использованием критерия Краскелла-Уоллиса (р), с последующим уточнением межгрупповых различий с помощью критерия Манна-Уитни, р12-достоверность различий показателей между пациентами 1 и 2 групп, р23 - достоверность различий показателей между пациентами 2 и 3 групп, р13 - достоверность различий показателей между пациентами 1 и 3 групп.
3. Выделены показатели, имеющие значимые различия
В структуре эрозивно-язвенных гастропатий у больных без атеросклероза брюшной аорты преобладала ЯБ ДПК, у больных с поражением непарных висцеральных ветвей брюшной аорты чаще отмечена ЯБ желудка. Частота эрозий желудка у больных с атеросклерозом брюшной аорты без поражения ее висцеральных ветвей оказалась наибольшей (р=0,02 при сравнении с 3 группой). Однако пациенты с эрозивно-язвенными гастродуоденопатиями в данной группе чаще принимали НПВП (р=0,01 при сравнении с 1 группой и р=0,04 при сравнении с 3 группой). Помимо приема НПВП в генезе эрозивных поражений желудка важная роль отводится нарушениям микроциркуляции в слизистой оболочке ( и соавт., 2003). При анализе частоты возникновения эрозий желудка у пациентов с атеросклерозом висцеральных артерий установлено возрастание доли больных с данной патологией при увеличении количества пораженных сосудов (р=0,02), а так же при наличии гемодинамически значимых стенозов (р=0,01). Полученные результаты свидетельствуют о важной роли расстройств висцерального кровотока в генезе эрозивных гастропатий. Следует отметить, что частота ЯБ желудка была больше у больных с поражением висцеральных артерий вне зависимости от того, какая именно артерия поражена, а так же от наличия или отсутствия значимых стенозов. Известно, что в обеспечении нормальной трофики желудка решающее значение имеет адекватная васкуляризация. Даже умеренное снижение кровотока отражается на резистентности слизистой оболочки желудка (, , 2001). Особенностями клинической картины эрозивно-язвенных поражений желудка и ДПК у пациентов с атеросклерозом непарных висцеральных артерий являлись частая атипичная локализация абдоминальной боли, а так же её связь с объемом принятой пищи и физической нагрузкой. Течение ЯБ желудка у пациентов данной группы отличалось отсутствие сезонности обострений.
Пациенты с атеросклерозом висцеральных артерий, страдающие ГЭРБ, характеризовались более редким бессимптомным течением заболевания (р=0,03 по сравнению со 2 группой и р=0,01 по сравнению с 3 группой). Различий в частоте эрозивных и осложненных форм рефлюкс-эзофагитов у пациентов с различной распространенностью атеросклероза в бассейне брюшной аорты не отмечено.
Заболевания желчевыводящих путей у пациентов с атеросклерозом висцеральных артерий с большей частотой были представлены ЖКБ, что, возможно, связано с возрастными особенностями данной группы. Клиническая картина у больных с билиарной патологией при поражении висцеральных артерий характеризовалась большей выраженностью абдоминальных болей, частой их локализацией в околопупочной области, связью с физической нагрузкой и объемом пищи. Следует отметить, что все пациенты с атеросклерозом висцеральных артерий после холецистэктомии страдали функциональными расстройствами сфинктера Одди.
В структуре хронических панкреатитов у пациентов с атеросклерозом висцеральных артерий преобладали билиарнозависимые панкреатиты (, , и др., 1990). Доля алкогольных панкреатитов в данной группе была меньше, чем у больных без атеросклероза в бассейне брюшной аорты (р=0,045). У больных хроническими панкреатитами при поражении висцеральных артерий отмечена большая выраженность болевого синдрома и его связь с объёмом пищи. Существенных различий в течении хронических панкреатитов у пациентов с различной выраженностью абдоминального атеросклероза не выявлено. Возможно, данный факт обусловлен значительными компенсаторными возможностями кровоснабжения поджелудочной железы (, , 2010; Kulenović А., Sarač-Hadžihalilović А., 2010).
Частота жировой болезни печени и лабораторные маркеры гепатобилиарной патологии не зависели от распространенности атеросклероза в бассейне брюшной аорты. Больные со стеатозами печени в сформированных группах не различались по частоте выявления ожирения, сахарного диабета и злоупотребления алкоголем. Следует отметить, что пациенты с атеросклерозом висцеральных ветвей брюшной аорты с большей частотой получали одновременно 5 и более лекарственных средств (р=0,01 при сравнении с 1 группой), что может являться дополнительным фактором, влияющим на развитие жирового гепатоза (, 2006). Частота стеатозов печени увеличивалась у пациентов с пораженных двух и трех висцеральных артерий (р=0,02 и р=0,01), что иллюстрирует возможный вклад хронической гипоксии в формировании жирового гепатоза наряду с другими общеизвестными факторами.
Сосудистые заболевания толстой кишки, диагностированные у 8% пациентов с атеросклерозом висцеральных артерий, характеризовались типичными клиническими проявлениями. К ним относились преимущественная локализация болей в левой половине живота, их связь с актом дефекации и объёмом пищи. Следует отметить, что при эндоскопическом исследовании характерные признаки ишемического колита (стеноз и язвенно-деструктивные изменения толстой кишки) не обнаружены. При этом морфологическое исследование позволило выявить признаки, свидетельствующие о нарушении микроциркуляции в слизистой оболочке толстой кишки. Установленные факты согласуются с мнением , (2009), полагающими, что наиболее частой формой данной патологии является так называемый «микроскопический» ишемический колит.
Полученные клинические данные указывают на необходимость дифференцированного терапевтического подхода к геронтологическим больным с хроническими заболеваниями ЖКТ с учетом наличия и распространенности атеросклероза в бассейне брюшной аорты. Решение данной проблемы во многом связано с изучением основных патогенетических механизмов, в том числе и иммунных, в генезе болезней органов пищеварения и атеросклероза. Несомненным является тот факт, что развитие данных заболеваний во многом связано с особенностями функционирования иммунной системы у лиц пожилого и старческого возраста. Полученные нами данные свидетельствуют о возрастзависимом увеличении содержания натуральных киллерных Т-клеток CD3+16+CD56 (rs=0,2, p=0,005), Т-лимфоцитов, несущих маркер ранней активации – CD25 (rs=0,17, p=0,02) и уровня Ig G (rs=0,16, p=0,02) в крови обследованных пациентов. При этом, по мере старения концентрация противовоспалительного цитокина ИЛ4 уменьшается (rs=-0,42, p=0,038). По-видимому, у людей пожилого и старческого возраста в условиях полиморбидности развивается превалирование провоспалительного статуса, приводящее к прогрессированию хронических заболеваний внутренних органов (, , 2009; , , 2005; Libby P., 2007; Wenisch C., Patruta S., Daxbock F., et al., 2000).
Наиболее значимые нарушения иммунного статуса выявлены у пациентов, страдающих ЯБ желудка и хроническими панкреатитами. В последнее годы появляется все больше исследований, свидетельствующих о значении иммунной системы в развитии нарушений микроциркуляции и репарации слизистой оболочки желудка (, , 2005; , , 2010; Nayeb-Hashemi H., Kaunitz J. D., 2009). Независимо от фазы ЯБ желудка, в периферической крови больных выявлено снижение Т-лимфоцитов (р=0,001), Т-хелперов (р=0,01) и CD3+25+-лимфоцитов (р=0,03). Наблюдаемые дефекты адаптивного иммунитета могут быть связаны как с абсолютным дефицитом лимфоцитов при их гибели после массивной активации, так и с функциональной недостаточностью этих клеток (, , 2009). Также может иметь значение и перераспределение клеток при их миграции в очаг хронического воспаления. Уровень NK (CD3-16+CD56+) и TNK (CD3+16+CD56+)-лимфоцитов, наиболее важной функцией которых является цитотоксическая активность в отношении измененных клеток организма (, 2011), напротив, повышался при ЯБ желудка, так же как и гемолитическая активность комплимента (р=0,04, р=0,01 и р=0,007 соответственно). Помимо выраженного дисбаланса субпопуляционного состава лимфоцитов у пациентов пожилого и старческого возраста, страдающих ЯБ желудка, отмечено повышение содержания метаболитов оксида азота в сыворотке крови (р=0,03). Имеются данные о протективной роли NO в ангиогенезе при развитии эрозивно-язвенных поражений желудка (, М, 2000). В то же время гиперпродукция NO может приводить к генерации активных форм кислорода, повреждающих эпителиоциты слизистой оболочки желудка (Lenaz G. et al., 2002; Naito Y. et al., 2008). В результате проведенного исследования установлено относительно более высокое содержание циркулирующих цитотоксичных продуктов ПОЛ (р=0,03) и угнетение активности каталазы эритроцитов (р=0,005) у геронтологических пациентов с ЯБ желудка. По-видимому, у больных пожилого и старческого возраста с атеросклерозом непарных висцеральных артерий прогрессирование атрофических процессов в условиях хронических циркуляторных расстройств приводит к снижению резистентности СОЖ, что при наличии дисфункции иммунной системы и активации оксидативного стресса играет решающую роль в процессах язвообразования.

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 5 |




