В плановом порядке наружное дренирование ЛКПЖ выполнили 27 боль-ным, из них 8 – малоинвазивное (пункционно – 7; мини-доступ – 1) под в/в обезболиванием или местной анестезией. 19 больных оперированы через ши-рокое чревосечение под ЭТН: 7 – дренирование 2х-просветным дренажём; 12 – 2х-просветным дренажом на сквозном проводнике. Плановый характер операций способствовал благоприятному послеоперационному периоду, осо-бенно при пункционном дренировании. Наружное дренирование ЛКПЖ, вне зависимости от доступа, в ряде наблюдений приводило к нагноению кист, необходимости секвестрэктомии и их повторному дренированию открытым способом. Сквозное дренирование кист с возможностью программного изв-лечения и очистки дренажей способствовало безоперационной санации кист.
Для улучшения отдалённых результатов лечения ЛКПЖ среди вариантов внутреннего дренирования кист предпочтительнее цистодуоденогастросто-мия на сквозном дренаже (рис.1, 2), обеспечивающая рубцевание кисты, ле-жащее в основе излечения больного, уменьшение рецидивов кист, предотвра-щение аррозивных кровотечений в ЖКТ, и сохранение физиологии и анато-мического строения ЖКТ, в отличие от цистогасто - и цистоеюностомии.
Рис 1. 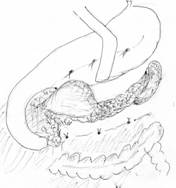 Рис.2.
Рис.2. 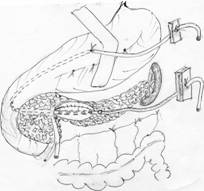
Рис. 1. Схема гастропанкреатодуоденального комплекса с ЛКПЖ.
Рис. 2. Схема цистодуоденогастростомии на сквозном дренаже.
При наружном дренировании отдалённые результаты были лучше при ис-пользовании дренажей на сквозном проводнике, которые позволяли избежать рецидива кист и формировать неосложнённые панкреатические свищи, под-дающиеся консервативному лечению. Отсутствие возможности извлечения и очищения дренажей при традиционных 2х-просветных дренажах приводило к формированию осложнённых свищей ПЖ, требующих операций, и рецидивам кист (табл.12).
Оперированных с ГП разделили на 2 группы (табл.1,4%) больно-му I группу выполнили, вскрытие и дренирование абсцессов (12) и флегмон (9) через широкое срединное чревосечение под ЭТН преимущественно в пер-вые анализируемые годы. У 26(50,0%) больных II группы использовали малоинвазивные вмешательства, направленные на декомпрессию гнойника и снижение интоксикации перед радикальной операцией или на окончательное излечение больного. 23 больным гнойники дренировали через мини-доступ или пункционно. Из них у 13 выполнили последующие санации через срединное чревосечение и у 3 – через мини-доступы. 3(12,5%) больным с абсцессами осуществляли многократные ТАП. 16(57,1%) больным на I этапе лечения выполнили малоинвазивное дренирование флегмоны, причём у 5 из них оно было радикальным. Пункционные вмешательства выполняли под местным обезболиванием, а санацию гнойников через мини-доступы – под местной анестезией, в/в наркозом или под ЭТН. В III группу выделили 5(9,6%) больных, у которых гнойник прижизненно не диагностировали (3) или их не оперировали из-за тяжести состояния (2). Неоперированых по тяжести состояния, наблюдали в период формирования I группы, когда была принята тактика радикальных операций через чревосечение по факту нагноения. III группу сформировали для оценки общих результатов диагностики и лечения ОП в стационаре.
Таблица 12.
Общие данные об отдалённых результатах лечения больных с ЛКПЖ вне зависимости от срочности выполнения операции (% от выживших больных).
Исход лечения | Пунк-ционное лечение (ТАП) | Вид дренирования ЛКПЖ | |||
Внутреннее | Наружное | ||||
тради-ционное | сквозное | 2х-просвет. дренаж | сквозное | ||
Выздоровление до 3 месяцев | 23(59,0%) | 5(45,5%) | 9(81,2%) | 27(57,4%) | 14(63,6%) |
Выздоровление (отсутствие кисты и свища ПЖ) до 1 года без повторных операций | 23(59,0%) | 5(45,5%) | 9(81,2%) | 35(74,5%) | 22(100%) |
Рецидив ЛК | 16(41,0%) | 3(27,3%) | 2(18,2%) | 7(14,9%) | 0(0%) |
Аррозивные кровотечения в ЖКТ | 0(0%) | 2(18,2%) | 0(0%) | 0 (0%) | 0(0%) |
Панкреатические свищи, сущест-вующие более 3 мес, из них : - устранены консервативно - устранены хирургически | 0(0%) 0(0%) 0(0%) | 0(0%) 0(0%) 0(0%) | 0(0%) 0(0%) 0(0%) | 13(27,7%) 8(17,0%) 5(10,6%) | 8(36,4%) 8(36,4%) 0(0%) |
Умерли в раннем п/о периоде (% от общего кол-ва больных) | 0(0%) | 1(8,3%) | 0(0%) | 17(26,6%) | 5(18,5%) |
Всего (выживших) (% от общего кол-ва больных) | 39(100%) | 11(91,7%) | 11(100%) | 47(73,4%) | 22(81,5%) |
Общее кол-во больных | 39(100%) | 12(100%) | 11(100%) | 64(100%) | 27(100%) |
Таблица 13.
Данные о распределении больных с ранними гнойными поражениями по группам в зависимости от тактики лечения.
№ группы | Вид операции | Вид ГП | Всего | |
Абсцесс | Флегмона | |||
I | Лапаротомия, санация и дренирование гнойных очагов, из них: - 2х-просветный дренаж - 2х-просвет. дренаж на сквозном проводнике | 12(50,0%) 8(33,3%) 4(16,7%) | 9(32,1%) 4(14,3%) 5(17,9%) | 21(40,4%) 12(23,1%) 9(17,8%) |
II | Малоинвазивная санация гнойников с/без последующего чревосечения: - мини-доступ, наружное дренирование - мини-доступ, наружное дренирование с последующей санацией через широкое чревосечение - пункционное дренирование - пункционное дренирование, санация через мини-доступы - пункционное дренирование, санация через широкое чревосечение - аспирационные пункции | 10(41,7%) 2(8,3%) 1(4,2%) 2(8,3%) 2(8,3%) 0(0%) 3(12,5%) | 16(57,1%) 3(10,7%) 4(14,3%) 0(0%) 2(7,1%) 7(25,0%) 0(0%) | 26(50,0%) 5(9,6%) 5(9,6%) 2(3,8%) 3(5,8%) 8(15,3%) 3(5,8%) |
III | - не диагностирован гнойник - не оперированы по тяжести состояния | 2(8,3%) 0(0%) | 1(3,6%) 2(7,1%) | 3(5,8%) 2(3,8%) |
Всего: | 24(100%) | 28(100%) | 52(100%) |
Послеоперационный период в I группе протекал с длительной интокси-кацией, гипертермией, БЭН, нарушением иммунитета, которые были более выражены при распространённых ГП. Этому способствовала невозможность использования раннего ЭЗП ввиду длительной ДКН (иногда до 10 суток). БЭН была одной из причин ПОН и обусловливала частые послеопе-рационные осложнения и летальность (табл.14).
Малоинвазивные вмешательства, сопровождаясь минимальной кровопо-терей с сохранностью исходного уровня Hb в течение периода подготовки к радикальной операции. Несмотря на гипертермию (37,6±0,20С), лейкоцитоз (14,7±2,4х109/л) с палочкоядерным сдвигом (13,2±3,5%), к концу 1-ой недели после малоинвазивного дренирования уменьшалась интоксикация, отражая их положительное влияние и декомпрессионный эффект.
Таблица 14.
Данные о послеоперационных осложнениях и летальности у больных I группы
Критерии оценки | Распространённость ГП | |||
лГП | рГП | Всего | ||
Объём интраоперационной кровопотери, мл | 737±385 | 1397±377 | 915±321 | |
Частота ИВЛ, % | 58,3%(7) | 77,7%(7) | 66,7%(14) | |
Длительность ИВЛ, часов | 26,3±8,5 | 33,5±7,3 | 28,7±5,7 | |
Apachе II, баллы | до операции | 11,4±2,4 | 13,9±2,5 | 12,2±2,0 |
1-3 сутки после операции | 16,1±2,9 | 17,7±2,2 | 16,6±1,9 | |
Послеоперационные осложнения | Нагноение п/о раны | 50,0%(6) | 77,8%(7) | 61,9%(13) |
Аррозивное кровотечение | 16,7%(2) | 33,3%(3) | 23,8% (5) | |
Эвентрация | 16,7%(2) | 22,2%(2) | 19,1%(4) | |
Гипостатическая пневмония | 25,0%(3) | 44,4%(4) | 28,6%(6) | |
Свищи ЖКТ | 16,7%(2) | 33,3%(3) | 23,8% (5) | |
ИМ | 0(0%) | 11,1% (1) | 4,8%(1) | |
ТЭЛА | 8,3%(1) | 0%(0) | 4,8(1) | |
Воспалительные заболевания мочевыделительной системы | 8,3%(1) | 11,1%(1) | 9,5%(2) | |
Перитонит | 0(0%) | 0(0%) | 0(0%) | |
Всего больных с осложнениями | 58,3%(7) | 88,9%(8) | 15 (71,4%) | |
Летальность | 33,3%(4) | 66,6% (6) | 47,6%(10) | |
Длительность госпитализации | 42,7±7,1 | 71,2±8,0 | 54,0±8,3 | |
Всего больных | 12(100%) | 9 (100%) | 21(100%) | |
После радикальной санации гнойников 2-м этапом на фоне ЭЗП отмечали улучшение показателей Hb, общего белка, альбумина, лимфоцитов, которые на 14-17 сутки достигали нижней границы нормы. Наряду с восстановлением показателей ТС наблюдали уменьшения проявлений интоксикация. После операции преобладали гнойно-воспалительные осложнения, как и в I группе. При распространённых ГП (рГП) осложнения развились у 56,3% больных, в то время как при локальных ГП (ЛГП) – лишь у 20,0%. После широкого чревосечения у 1(6,6%) больного отметили эвентрацию и у 2(12,5%) – назокомиальную пневмонию. В целом во II группе после операции осложнения были у 42,3% пациентов, а умерли 5(15,4%). Причинами смерти были ИМ (1), ТЭЛА (1), гнойно-резорбтивное истощение и ПОН на фоне перитонита (1) и недиагностированного гнойного затёка в клетчатку малого таза (1). Летальность при флегмонах (18,8%) была вдвое выше, чем при абсцесссах (10,0%) (табл.15).

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 5 |




