· солитарные тонкостенные кисты ЩЖ более 10мм;
· солидные образования и кистозные узлы с преобладанием жидкостного компонента более 10мм;
· узлы больших размеров, вызывающие компрессию органов шеи у пациентов с тяжелой сопутствующей патологией (для уменьшения объема новообразований и устранения компрессии);
· рецидив узлового эутиреоидного зоба при наличии послеоперационных осложнений;
· автономно функционирующие узлы и токсические аденомы ЩЖ;
· в отдельных случаях узлы, вызывающие косметический дефект.
Отмечены следующие этапы проведения ЧИЭ под ультразвуковым контролем:
- пункция узла и визуальное позиционирование иглы; аспирация жидкостного содержимого: при истинных кистах - по возможности полная; при сложных кистах - последовательное опорожнение полостей; оценка аспирата, определение объема вводимого склерозанта (96% этиловый спирт); ведение склерозанта (чаще в количестве 30-60% от исходного объема образования); экспозиция (обычно 30 секунд); реаспирация содержимого, по возможности - полная; послеоперационный мониторинг.
Изменение ультразвуковых признаков спустя 1, 6, 12 месяцев после проведения первого сеанса ЧИЭ отмечены в таблице 15.
Основные ультразвуковые критерии эффективности применения ЧИЭ при доброкачественных ультразвуковых образованиях ЩЖ заключались: в изменении (уменьшении) размеров узлового образования; в изменении структуры, контуров, снижении васкуляризации узла.
Использование ЦДК, ЭК наиболее значимо при гипоэхогенных узлах неправильной формы с четкими контурами, ровными границами более 15мм в диаметре и наиболее информативно в течение первых 6 месяцев после ЧИЭ.
Основные побочные эффекты и осложнения, отмеченные при проведении ЧИЭ под ультразвуковым контролем: боль (68,3%), подкожное введение склерозанта с развитием инфильтратов мягких тканей, гематом, местных отеков тканей (6,4%), локальная гиперемия (4,7%), лихорадка (3,6%), дисфония, парез голосовых связок (3,33%), блокада крупных нервных стволов, парез возвратного, гортанного нерва (1,11%), интра - и экстратиреоидный фиброз (1,11%).
В ходе работы проведено 122 сеанса интерстициальной лазерной фотокоагуляции 70 пациентам с верифицированными доброкачественными образованиями ЩЖ, 1 - с РЩЖ. Среднее количество сеансов на 1 пациента составило 1,72.
Показаниями для проведения ИЛФ являлись:
- доброкачественные узловые образования ЩЖ солидного строения или с преобладанием солидного, расположенные в толще паренхимы с максимальным диаметром до 20мм; послеоперационный рецидивный зоб; категорический отказ пациента от операции или невозможность оперативного лечения.
Таблица 15
Изменение ультразвуковых признаков образований после проведения ЧИЭ (n=145, М±m, %)
Ультразвуковые признаки /сроки | До ЧИЭ | Через 1 мес | Через 6 мес | Через 12 мес | Достоверность различий | |||
Р0-1 | Р0-6 | Р0-12 | Р1-12 | |||||
Средний (мах) размер образования, мм: | 26,36±1,8 | |||||||
Характер изменения размеров: -без изменений -уменьшение -увеличение -рубец | – – – – | 10,3±2,5 84,2±3,0 4,8±1,8 0,7±0,7 | 10,3±2,5 77,3±3,5 8,3±2,3 4,1±1,6 | 11,0±2,6 68,3±3,9 11,0±2,6 9,65±2,5 | + + + | |||
Форма: -овальная -округлая -неправильная | 67±3,9 24,1±3,6 8,9±2,4 | 57,2±4,1 20±3,3 22,8±3,5 | 55,2±4,1 17,9±3,2 26,9±3,7 | 53,7±4,1 24,8±3,6 21,5±3,4 | + | + + | + + | |
Границы: -ровные -неровные | 91,7±2,3 8,3±2,3 | 6,9±2,1 93,1±2,1 | 30,3±3,8 69,7±3,8 | 48,2±4,1 51,8±4,1 | + + | + + | + + | + + |
Контуры: -четкие -нечеткие (локально-нечеткие) | 97,9±1,2 2,1±1,2 | 6,2±2,0 93,8±2,0 | 28,2±3,7 71,2±3,7 | 77,2±3,5 22,8±3,5 | + + | + + | + + | + + |
Эхогенность: -гипер- -изо- -гипо- -ан- | 6,2±2,0 9,0±2,4 31,0±3,8 51,7±4,1 | 0,7±0,7 4,8±1,8 24,1±3,6 70,4±3,8 | 4,1±1,6 4,1±1,6 31,0±3,8 60,8±4,1 | 10,3±2,5 4,1±1,6 35,2±4,0 50,4±4,2 | + | + + + | ||
Эхоструктура: -однородная -неоднородная | 37,9±4,0 62,1±4,0 | 17,9±3,2 82,1±3,2 | 17,9±3,2 82,1±3,2 | 15,2±3,0 84,8±3,0 | + | |||
Кальцинаты: -есть -нет | - 100 | - 100 | - 100 | 2,9±1,4 97,1±1,4 | + + | + + | ||
Жидкостной компонент: -есть -нет | 95,9±1,6 4,1±1,6 | 95,9±1,6 4,1±1,6 | 95,9±1,6 4,1±1,6 | 90,4±2,4 9,6±2,4 | + + | + + | ||
Васкуляризация: -гиперваскулярность (в том числе тканевого компонента) -гиповаскулярность (в том числе тканевого компонента) -аваскулярность | 10,3±2,5 30,4±3,8 59,3±4,1 | 2,1±1,2 11,7±2,7 86,2±2,9 | 4,1±1,6 15,2±3,0 80,7±3,3 | 5,5±1,9 17,2±3,2 77,3±3,5 | + + + | + + + | + + | + |
+ - различия достоверны p < 0,05 |
Лазерная деструкция проводилась с помощью диодного лазерного аппарата «Ламеда» (на GaAlAs-лазере) в импульсном режиме лазерного излучения, с длиной волны 2,5-4,0Вт, с количеством импульсов , длительностью импульсов 200-300мкс, с использованием световода 0,4мм в диаметре.
Отмечены следующие этапы проведения ИЛФ под ультразвуковым контролем:
- пункция узла и позиционирование иглы (четкая визуализация в структуре узла); введение и визуализация световода; подача лазерного излучения и вапоризация образования; прекращение подачи лазерной энергии, извлечение иглы со световодом; послеоперационный мониторинг.
Изменения ультразвуковых признаков спустя 1, 6, 12 месяцев после проведения первого сеанса ИЛФ отмечены в таблице 16.
Таблица 16
Изменение ультразвуковых признаков образований после ИЛФ (n=105, М±m%)
Ультразвуковые признаки /сроки | До ИЛФ | через 1 месяц | через 6 месяцев | через 12 месяцев | Достоверность | |||
Р0-1 | Р0-6 | Р0-12 | Р1-12 | |||||
Средний (мах) размер образования, мм: | 15,05±2,1 | |||||||
Характер изменения размеров: -без изменений -уменьшение -увеличение -рубец | 7,6±2,6 74,3±4,3 16,2±3,6 1,9±1,3 | 9,5±2,9 77,2±4,1 9,5±2,9 3,8±1,9 | 7,6±2,6 73,4±4,3 3,8±1,9 15,2±3,2 | + + | ||||
Форма: -овальная -округлая -неправильная | 66,7±4,6 29,5±4,5 3,8±1,9 | 49,5±4,9 14,3±3,4 36,2±4,7 | 55,2±4,9 16,2±3,6 28,6±4,4 | 60,0±4,8 19,0±3,8 21,0±4,0 | + + + | + + | + | + |
Границы: -ровные -неровные | 93,3±2,4 6,7±2,4 | 10,5±3,0 89,5±3,0 | 27,6±4,4 72,4±4,4 | 40,95±4,8 59,05±4,8 | + + | + + | + + | + + |
Контуры: -четкие -нечеткие (локально-нечеткие) | 98,1±1,3 1,9±1,3 | 4,8±2,1 95,2±2,1 | 34,3±4,6 65,7±4,6 | 44,8±4,9 55,2±4,9 | + + | + + | + + | + + |
Эхогенность: -гипер- -изо- -гипо- -ан- | 8,6±2,7 68,6±4,5 20,0±3,9 2,8±1,6 | 4,8±2,1 71,4±4,4 18,0±3,7 5,8±2,3 | 3,8±1,9 75,2±4,2 11,4±3,1 9,6±2,9 | 16,2±3,6 76,2±4,2 6,7±2,4 0,9±0,9 | + + | |||
Эхоструктура: -однородная -неоднородная | 41,9±4,8 58,1±4,8 | 13,3±3,3 86,7±3,3 | 8,6±2,7 91,4±2,7 | 5,7±2,3 94,3±2,3 | + + | + + | + + | |
Кальцинаты: -есть -нет | 4,8±2,1 95,2±2,1 | 10,5±3,0 89,5±3,0 | 19,0±3,8 81,0±3,8 | 31,4±4,5 68,6±4,5 | + + | + + | ||
Жидкостной компонент: -есть -нет | 6,7±2,4 93,3±2,4 | 3,8±1,9 96,2±1,9 | 3,8±1,9 96,2±1,9 | 4,8±2,1 95,2±2,1 | ||||
Васкуляризация: -гиперваскулярность -гиповаскулярность -аваскулярность | 37,1±4,7 44,8±4,9 18,1±3,8 | 6,7±2,4 13,3±3,3 80,0±3,9 | 7,6±2,6 15,2±3,5 77,2±4,1 | 8,6±2,7 19,0±3,8 72,4±4,4 | + + + | + + + | + + + | |
+ - различия достоверны p < 0,05 |
Основными ультразвуковыми критериями эффективности применения ИЛФ являлись: изменение (уменьшение) размеров узлового образования; изменение структуры (чаще с гипо-, изоэхогенной до изо-, гиперэхогенной, с однородной - на неоднородную), контуров, уменьшение васкуляризации узла.
Лазерная деструкция наиболее эффективна при наличии солидных узлов небольших размеров (0,5-2см) неправильной формы, с четкими ровными контурами, гипо-, гиперваскулярных. Проведение ультразвукового мониторинга наиболее значимо в первые 6 месяцев после проведения процедуры.
Основные побочные эффекты и осложнения, отмеченные при проведении ИЛФ под ультразвуковым контролем: дискомфорт (55,25%), цервикоалгия (57,0%), субфебрильная температура (6,5%), дисфония (4,25%).
Использование УЗИ до проведения интервенционного вмешательства на ЩЖ позволяло: осуществить предварительный анализ тиреоидного образования (заключение о локализации очага, его структуре, васкуляризации, состоянии окружающих тканей); уточнить выбор оптимальной методики, особенности проведения МИМ у данного пациента; определить оптимальную траекторию пункционного канала до образования; оценить вероятность потенциальных побочных эффектов, осложнений во время и после процедуры.
Во время проведения вмешательства ультразвуковое сопровождение позволяло рационально выбрать траекторию манипуляции и сопроводить проведение иглы в узел (очаг поражения) по ранее выбранному оптимальному пути; уверенно визуализировать нахождение кончика иглы (и световода при ИЛФ) в структуре узла (зоне интереса); непрерывно контролировать состояние структур, окружающих зону интереса; анализировать эффективность проведения манипуляции; характеризовать побочные эффекты и возможные осложнения.
После проведения процедуры эхография позволяла: оценивать эффективность проведения манипуляции; анализировать состояние самой железы, окружающих органов и тканей; характеризовать ранние и отсроченные осложнения в случае их появления; характеризовать структуру узла (зоны интереса), его васкуляризацию в ранний период и отдаленные сроки, определять изменение комплекса ультразвуковых параметров в динамике.
Основные преимущества ультразвукового метода контроля при проведении интервенционных диагностических и лечебно-диагностических манипуляций на ЩЖ: мобильность оборудования, контроль за ходом вмешательства в режиме реального времени, небольшие затраты времени, отсутствие ионизирующего излучения, безопасность для пациента и медицинского персонала, высокая разрешающая способность, возможность фиксации изображения на видео, термопленку, цифровые носители.
Недостатками ультразвукового контроля при проведении интервенционных вмешательств: зависимость качества визуализации от класса аппаратуры; от опыта и навыков оператора; от некоторых индивидуальных факторов (плотность тканей, особенности расположения, строения узла, соматическое состояние пациента, адекватность поведения пациента во время манипуляции).
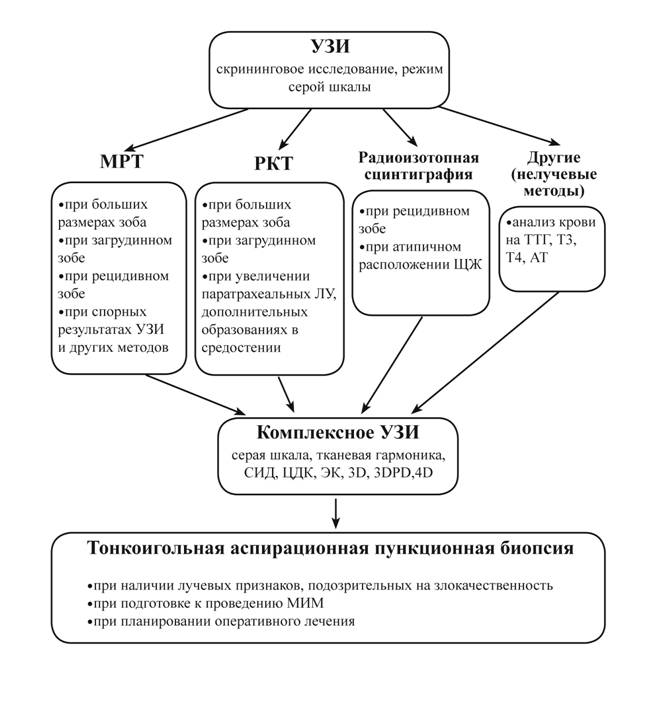
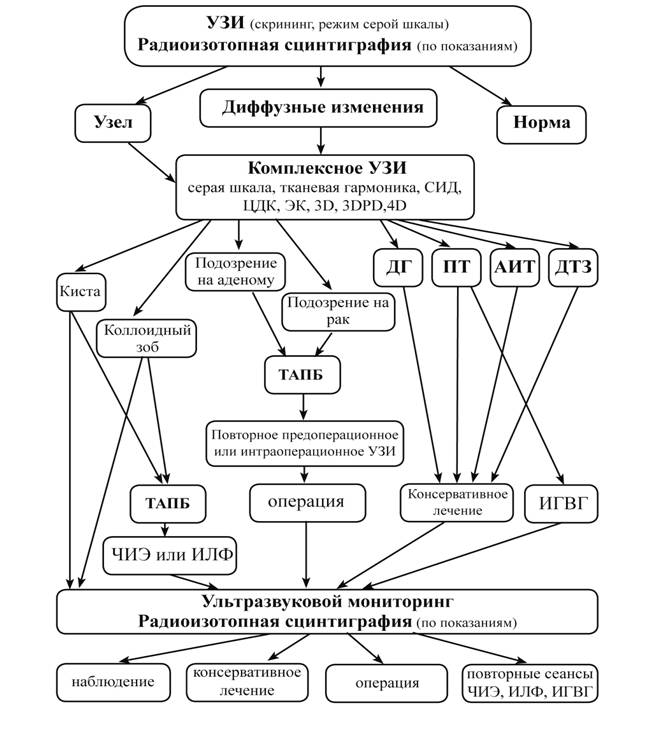
В ходе проведенной работы разработана система многоэтапного инструментального скрининга, рациональная тактика обследования (диагностический и лечебно-диагностический алгоритмы) при диффузных и очаговых заболеваний щитовидной железы с использованием всего комплекса методов лучевой визуализации (приложения 1, 2). Комплексное ультразвуковое исследование высокоинформативно на начальных этапах диагностического поиска, при последующей уточняющей диагностике, динамическом наблюдении при различной патологии ЩЖ. Рациональное использование других методов лучевой визуализации, комплексное их применение при диффузных изменениях и очаговых образованиях ЩЖ, полное и своевременное сопоставление полученных данных, способствуют в большинстве случаев поставить правильный диагноз, определяют эффективную тактику лечения, своевременный мониторинг.
Приложение 1
ЛУЧЕВАЯ ДИАГНОСТИКА ПАТОЛОГИИ ЩИТОВИДНОЙ ЖЕЛЕЗЫ
Приложение 2
АЛГОРИТМ ИСПОЛЬЗОВАНИЯ МЕТОДОВ ЛУЧЕВОЙ ВИЗУАЛИЗАЦИИ И ИНТЕРВЕНЦИОННЫХ ВМЕШАТЕЛЬСТВ ПРИ ЗАБОЛЕВАНИЯХ ЩИТОВИДНОЙ ЖЕЛЕЗЫ
ВЫВОДЫ
1. Комплексное ультразвуковое исследование с применением спектра новейших технологий и методик является основным в комплексе методов лучевой визуализации (МРТ, РКТ, радиоизотопная сцинтиграфия) при диагностике диффузной патологии и очаговых изменений щитовидной железы. Метод неинвазивный, экономичный, высокоинформативный. Диагностические возможности метода значительно повышаются при применении допплеровских методик и режимов трехмерной реконструкции изображения, увеличивая чувствительность эхографии в диагностике рака щитовидной железы до 94,25%, специфичность до 77,77%, диагностическую точность до 92,71%.
2. Комплексное использование лучевых методов: УЗИ, МРТ, РКТ, радиоизотопной сцинтиграфии с 99mТс-пертехнетатом позволило диагностировать рак щитовидной железы с чувствительностью 94,85%, специфичностью 88,89%, диагностической точностью 94,34%.
3. Использование ультразвукового исследования, дополненное при необходимости МРТ, РКТ, позволяет анализировать состояние окружающих щитовидную железу органов и тканей, определять наличие шейных лимфатических узлов, анализировать характер их изменения, прогнозировать метастатическое поражение. Информативность комплексного УЗИ в определении метастазов в лимфатические узлы шеи составила: чувствительность - 80,65%, специфичность - 84,21%, диагностическая точность - 81,48%.
4. Магнитно-резонансная томография - методика, в сочетании с другими методами лучевой визуализации, позволяющая проводить раннюю диагностику патологии щитовидной железы, производить дифференцировку различных морфологических вариантов. Контрастное усиление, режимы МРТ - визуализации, оптимизированные для исследования щитовидной железы, обеспечивали улучшение пространственного разрешения и контрастности изображения. Информативность МРТ в диагностике рака щитовидной железы составила: чувствительность метода - 66,67%, специфичность -42,86%, диагностическая точность - 66,67%.
5. Рентгеновская компьютерная томография является дополнительным методом для характеристики медиастинального зоба, характера и объема поражения парастернальных лимфатических узлов. Чувствительность метода в диагностике рака щитовидной железы составила 66,67%, специфичность - 50,0%, диагностическая точность - 66,67%.
6. Радиоизотопная сцинтиграфия с 99mТс-пертехнетатом - методика, эффективная при атипичном расположении щитовидной железы, рецидивном зобе. Рак щитовидной железы при неравномерном распределение РФП в паренхиме долей в 20,83% наблюдений был представлен «холодными», в 10,42% - «горячими» узлами.
7. Динамический ультразвуковой мониторинг является обязательным компонентом послеоперационного периода, при необходимости используется динамическая радиоизотопная сцинтиграфия. Применение лучевых методов в рациональные сроки обеспечивали объективный контроль за радикальностью операции, анатомическим состоянием и функциональной активностью тиреоидного остатка, эффективностью заместительной терапии.
8. Комплексное УЗИ - определяющий метод ранней диагностики рецидивного зоба. Комплексное использование методов лучевой визуализации позволяет с чувствительностью 95,24%, специфичностью 70,0%, диагностической точностью 91,3% определить рецидив заболевания щитовидной железы (в том числе рецидив рака) на ранних его этапах, уточнить степень и характер распространенности процесса, связь опухоли с окружающими тканями.
9. Ультразвуковое исследование - основной метод подготовки, контроля, послеоперационного мониторинга при проведении интервенционных вмешательств диагностического (тонкоигольная аспирационная пункционная биопсия) и лечебно-диагностического (чрескожные инъекции этанола, интерстициальная лазерная фотокоагуляция, интрагляндулярное введение глюкокортикоидов) характера на щитовидной железе.
10. Использование ультразвукового сопровождения при интервенционных вмешательствах на щитовидной железе позволило значительно сократить количество побочных эффектов (до 55,25% в зависимости от их вида), число осложнений при их проведении (до 6,4%).
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
1. Мы рекомендуем следующие сроки динамического ультразвукового мониторинга тиреоидной патологии:
· при неизмененной ЩЖ, в профилактических целях - 1 раз в два года;
· при диффузных и узловых изменениях ЩЖ, сочетанной патологии при отсутствии признаков злокачественности - 1 раз в год;
· при наличии признаков злокачественности ЩЖ, но определении сопутствующей патологии и (или) тяжелого общего состояния больного, не позволяющих проводить оперативное лечение, для определения стадии процесса - 1 раз в два месяца.
При преобладании медиастинального компонента, (преимущественно загрудинном расположением щитовидной железы) РКТ, МРТ, радиоизотопную сцинтиграфию необходимо проводить по показаниям, с периодичностью не чаще 1 раз в год.
2. Интраоперационное УЗИ рационально при повторных операциях на щитовидной железе, рецидиве рака. Методика предоставляет информацию о локализации непальпируемых патологических образований, границах их распространения, анатомических взаимоотношениях с близлежащими органами. Рациональна его замена «уточняющим» УЗИ на аппаратах экспертного класса накануне операции, за 1-2 дня.
3. При динамическом мониторинге в послеоперационный период эффективным является использование всего имеющегося спектра ультразвуковых технологий в следующие сроки:
· первое исследование - через 3 месяца после операции;
· в первый год после операции - 1 раз в 3 месяца;
· в последующие 5 лет - 1 раз в 6 месяцев;
· далее, пожизненно - 1 раз в год.
4. Ультразвуковое исследование при проведении контроля и оценки динамических изменений после проведения интервенционных вмешательств диагностического и лечебно-диагностического характера целесообразно проводить:
· после ЧИЭ - через 10-15 минут, 3-4 недели, 3, 6, 12 месяцев;
· после ИЛФ - через 10-15 минут, 3, 6, 12 месяцев;
· при ИГВГ - через 10-15 минут, дней после манипуляции.
СПИСОК РАБОТ, ОПУБЛИКОВАННЫХ ПО ТЕМЕ ДИССЕРТАЦИИ
, , Сенча исследование в диагностике рака щитовидной железы и его рецидива. //Сб. тез. международной конференции по ультразвуковой диагностике, приуроченной к 10-летию кафедры ультразвуковой диагностики РМАПО МЗ РФ. Москва. 2002. //Ультразвуковая и функциональная диагностика». №2. 2002. С. 285. , , Сенча ультразвуковое исследование в диагностике рака щитовидной железы. //Сб. тез. 10 Международной конференции «Современное состояние методов неинвазивной диагностики в медицине - Ангиодоп-2003». Сочи. 2003. С. 194-196. , , Сенча диагностика рецидива рака щитовидной железы //Тез. докл. 4 съезда Российской Ассоциации специалистов ультразвуковой диагностики в медицине. Москва, 27-30 октября 2003г. С. 206.4. , , Сенча допплеровского картирования при лазерной деструкции узлов щитовидной железы. //Материалы Всероссийского научного форума «Радиология-2004». Достижения и перспективы современной лучевой диагностики». Москва. 18-21 мая, 2004. С. 7-8.
, , Сенча деструкция узлов щитовидной железы под ультразвуковым контролем: обоснование показаний и отбор пациентов. //Эхография. Т. 5. №4. 2004. М. Реальное время. С. 346-351.6. , , Патрунов сопровождение лазерной деструкции при узловом зобе: критерии отбора пациентов, оценка эффективности и послеоперационный мониторинг. //Визуализация в клинике. 2004. №24-25. С.18-22.
7. , , Сенча ультразвуковая диагностика метастатического поражения лимфатических узлов шеи при раке щитовидной железы //Сб. тез. 11 Международной конференции «Современное состояние методов неинвазивной диагностики в медицине - Ангиодоп-2004». Сочи. 2004. С. 244-246.
8. , , Сенча хирургия щитовидной железы. М. Медицина. 20с.
, , Патрунов критерии эффективности выполнения лазерной деструкции узлов щитовидной железы и послеоперационный мониторинг. //Ультразвуковая и функциональная диагностика. 2005. №4. С. 11-17.10. , , . Сенча эффекты в ходе интерстициальной лазерной фотокоагуляции доброкачественных узловых образований щитовидной железы. //Ультразвуковая и функциональная диагностика. 2005. №6. С. 8-12.
, , Патрунов и побочные эффекты малоинвазивных методик лечения узлов щитовидной железы. //Ультразвуковая и функциональная диагностика, 2006. № 2. С. 229-239. Mogutov M. S., Alexandrov Y. K., Patrunov Y. N., Sencha A. N., Mitkov V. V. Ultrasound effects at interstitial laser photocoagulation in nodular goiter. //Ultrasound in medicine and biology. Abstracts from the 11th Congress of WFUMB. Seoul. Korea. V.32. SP. 185. Mogutov M. S., Alexandrov Y. K., Goldobin V. A., Sencha A. N., Patrunov Y. N. Sonographic visualization at interstitial laser photocoagulation of benign thyroid nodules Ultrasound in medicine and biology. //Abstracts from the 11th Congress of WFUMB. Seoul. Korea. V.32. SP. 184. Сенча реконструкция изображения в диагностике рака щитовидной железы. //Сб. тезисов 1 Съезда врачей ультразвуковой диагностики Уральского федерального округа. г. Екатеринбург, 22-24 марта 2006г. //Ультразвуковая и функциональная диагностика. 2006. №3. С. 117. , , Котов введение глюкокортикоидов под ультразвуковым контролем в терапии подострого тиреоидита. //Сб. тез. сетевой конференции хирургов, посвященный 110-летию Дорожной клинической больницы на ст. Красноярск «Малоинвазивные технологии в хирургии». Красноярск. 2006. С.135-136 , , Сенча протокол МРТ неизмененной щитовидной железы с учетом данных УЗИ. //Сб. тезисов 3 Съезда врачей ультразвуковой диагностики Южного федерального округа. г. Ростов-на-Дону, 12-13 октября 2006г. //Ультразвуковая и функциональная диагностика. 2006. №6. С. 103. , , Беляев аспекты при диапевтических манипуляциях на щитовидной железе. Сб. тезисов 3 Съезда врачей ультразвуковой диагностики Южного федерального округа. г. Ростов-на-Дону, 12-13 октября 2006г. //Ультразвуковая и функциональная диагностика. 2006. №6. С. 122-123.18. Sencha A. N., Alexandrov Y. K., Mogutov M. S., Builov V. M., Patrunov Y. N. Ultrasound-Guided Interstitial Laser Photocoagulation In Patients With Nodular Goiter: Indications, Efficacy And Follow-Up Principles. //European Radiology/ ECR 2007/ European Congress of Radiology /March 9-13/ Vienna/ Austria/ Book of Abstracts/ Supplement 1 to Volume 17/ February 2007. P. 234.
19. , , Игнатович протокол методики проведения и описания МРТ щитовидной железы // Сборник научных трудов. Невский радиологический форум. «Новые горизонты». 7-10 апреля 2007г. Санкт-Петербург. С. 492-493.
20. , Бахтин диагностика рака щитовидной железы методами лучевой визуализации. //Материалы Всероссийского конгресса лучевых диагностов. Москва. 6-8 июня 2007г. С. 332-333.
21. Сенча ультразвуковая диагностика доброкачественных образований щитовидной железы. //Материалы Всероссийского конгресса лучевых диагностов. Москва. 6-8 июня 2007г. С. 331-332.
, , Игнатович визуализация лимфатических узлов при раке щитовидной железы. //Материалы Всероссийского конгресса лучевых диагностов. Москва. 6-8 июня 2007г. С. 333-334. Сенча диагностика заболеваний щитовидной железы //Сб. тезисов 4 Съезда специалистов ультразвуковой диагностики Сибири. Томск. 25-27 апреля 2007г. //Ультразвуковая и функциональная диагностика. №3. 2007. С. 107. , , Беляев диагностика заболеваний щитовидной железы. М. Видар. 20с. , , Игнатович ультразвукового исследования в комплексной лучевой диагностике рака щитовидной железы. //Тезисы 5 Съезда Российской ассоциации специалистов ультразвуковой диагностики. Москва. 2007. С. 184. Сенча ультразвуковая диагностика аденом щитовидной железы //Тезисы 5 Съезда Российской ассоциации специалистов ультразвуковой диагностики. Москва. 2007. С. 185. , , Буйлов лучевой визуализации в диагностике диффузной патологии щитовидной железы (диффузная гиперплазия, диффузный токсический зоб). //Ультразвуковая и функциональная диагностика. 2007. №6. С. 37-50. , , Буйлов лучевой визуализации в диагностике диффузной патологии щитовидной железы (подострый тиреоидит, хронический аутоиммунный тиреоидит). //Ультразвуковая и функциональная диагностика. 2008. №1. С. 21-34. Сенча визуализация злокачественных опухолей щитовидной железы. //Ультразвуковая и функциональная диагностика. 2008. №2. С. 20-29. Сенча лучевой визуализации в диагностике рака щитовидной железы. //Ультразвуковая и функциональная диагностика. 2008. №2. С. 30-36.СПИСОК СОКРАЩЕНИЙ
- 3D - трехмерная реконструкция эхографического изображения 3DPD - трехмерная реконструкция сосудистых структур в энергетическом режиме 4D - четырехмерное ультразвуковое исследование CPD - средняя плотность цветовых пикселей (mean color pixel density) АИТ - аутоиммунный тиреоидит ДГ - диффузная гиперплазия ДС - диастолическая скорость кровотока (Vmin) ДТЗ - диффузный токсический зоб ИГВГ - интрагляндулярное введение глюкокортикоидов ИЛФ - интерстициальная лазерная фотокоагуляция ИОУЗИ - интраоперационное ультразвуковое исследование ИР - индекс резистентности (IR) ЛУ - лимфатические узлы МИМ - малоинвазивная (интервенционная) методика (манипуляция) МРТ - магнитно-резонансная томография МСС - максимальная пиковая (систолическая) скорость кровотока (Vmax) ПТ - подострый тиреоидит РКТ - рентгеновская компьютерная томография РФП - радиофармпрепарат при радионуклидной сцинтиграфии РЩЖ - рак щитовидной железы СИД - спектральная импульсная допплерография ТАПБ - тонкоигольная аспирационная пункционная биопсия УЗИ - ультразвуковое исследование ЦДК - цветовое допплеровское картирование ЧИЭ - чрезкожные инъекции этанола ЩЖ - щитовидная железа ЭК - энергетическое (допплеровское) картирование

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 5 |




