МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ БЕЛАРУСЬ
УТВЕРЖДАЮ Первый заместитель Министра _______________ 1 октября 2013г. Регистрационный № 000-1212 | |
| |
МЕТОД СТРАТИФИКАЦИИ КАРДИОВАСКУЛЯРНОГО РИСКА
У ПАЦИЕНТОВ С МЕТАБОЛИЧЕСКИМ СИНДРОМОМ
И БЕССИМПТОМНЫМИ ИШЕМИЧЕСКИМИ ИЗМЕНЕНИЯМИ
инструкция по применению
(№ охранного документа)
Учреждение-разработчик:
УО «Белорусский государственный медицинский университет»;
УЗ «4-я городская клиническая больница имени » г. Минска
Авторы:
д. м.н., профессор , к. м.н. , к. м.н. , к. м.н. , ,
Минск, 2012
Данная инструкция по применению «Метод стратификации кардиоваскулярного риска у пациентов с метаболическим синдромом и бессимптомными ишемическими изменениями» (далее – инструкция) предназначена для врачей-терапевтов, врачей-кардиологов, врачей-кардиохирургов, врачей-рентгенэндоваскулярных хирургов, других врачей-специалистов, осуществляющих обследование пациентов с кардиологической патологией либо оценивающих кардиоваскулярный риск.
Область применения: терапия, кардиология, кардиохирургия, рентгеноэндоваскулярная хирургия.
Показания к выполнению сцинтиграфического исследования кровоснабжения миокарда синхронизированного с электрокардиографией (ЭКГ) оформляются лечащим врачом в истории болезни отдельным протоколом с информированным согласием пациента на выполнение данной процедуры.
Показания к применению
1. Диагностика наличия, локализации, распространенности и тяжести ишемического поражения миокарда при промежуточной или высокой претестовой вероятности ишемической болезни сердца (ИБС):
§ у пациентов с исходными изменениями на ЭКГ, препятствующими интерпретации результатов нагрузочной ЭКГ-пробы;
§ у лиц, не способных достичь субмаксимальной частоты сердечных сокращений или не способных выполнить нагрузочную ЭКГ-пробу;
§ у пациентов, страдающих сахарным диабетом;
§ у пациентов с впервые выявленной сердечной недостаточностью;
§ у лиц с умеренным и высоким риском развития ИБС, не предъявляющих жалоб (без болевого синдрома в грудной клетке), с впервые выявленными нарушениями ритма, сердечной недостаточностью.
2. Оценка и стратификация риска, определение прогноза у пациентов вне зависимости от наличия у них кардиальных жалоб (без болевого синдрома в грудной клетке):
§ после инфаркта миокарда;
§ с умеренным и высоким риском развития ИБС, относящихся к профессиям высокого риска или работающих в условиях тяжелого физического труда;
§ с высоким риском развития кардиоваскулярных осложнений перед внесердечными хирургическими вмешательствами;
§ с промежуточным риском по данным нагрузочной ЭКГ-пробы; по Фремингемской шкале;
§ с индексом коронарного кальция (индекс Agatston) по данным мультиспиральной компьютерной томографии коронарных сосудов равным или более 400.
3. Оценка эффективности лечения: медикаментозной терапии; реваскуляризации миокарда.
4. Оценка жизнеспособности миокарда.
5. Оценка и мониторинг функции левого желудочка при необходимости назначения заведомо кардиотоксических лекарственных средств.
Противопоказания для применения
1. Несогласие пациента.
2. Беременность, период кормления грудью.
3. Тяжелое общее состояние пациента.
4. Противопоказания, зависящие от протокола исследования (стандартные противопоказания к проведению нагрузочных проб).
5. Технические ограничения аппарата по весу пациента.
Перечень необходимого оборудования, реактивов, препаратов, изделий медицинского назначения и инструментария
1. Радиодиагностическая аппаратура для однофотонной эмиссионной компьютерной томографии (ОФЭКТ). Необходимым условием проведения ОФЭКТ сердца является наличие современной гамма-камеры с возможность ротации детектора вокруг тела пациента и сопряженного со специальным компьютером, снабженным специализированным программным обеспечением по исследованию сердца.
2. Радиофармпрепарат для перфузионной ОФЭКТ миокарда, синхронизированной с ЭКГ: 99mTc-метоксиизобутил изонитрил (99mTc-MIBI). Доза вводимого радиоактивного вещества пациенту строго соответствует существующим рекомендациям для данного типа исследований и тщательно контролируется персоналом с помощью соответствующего оборудования, при проведении исследования. Оптимальные сцинтиграфические изображения миокарда получаются через 30-60 минут после инъекции.
3. ЭКГ-монитор.
4. Электроды для выполнения ЭКГ-мониторирования – 5 шт.
5. Лекарственное средство для проведения фармакологического нагрузочного теста –дипиридамол (из расчета 0,142 мг на 1 кг массы тела в минуту, внутривенно болюсом в течении 4 минут) или добутамин (внутривенное введение из расчета 5 мкг/кг/мин, увеличивая дозировку каждые 2 минуты на 5 мкг/кг/мин до достижения дозы 40 мкг/кг/мин).
6. Шприцы – 3 шт.
7. Дозатор шприцевой.
8. Периферический катетер для обеспечения внутривенного доступа – 1 шт.
9. DVD-диск для записи и хранения результатов исследования – 1 шт.
10. Эуфиллин (при развитии симптомов, связанных с побочными эффектами от введения дипиридамола, рекомендуется внутривенное введение 75-250 мг эуфиллина).
Объем исследований, которые должны быть выполнены учреждением, направляющим пациента на исследование
1. Выявление факторов риска ИБС и сердечно-сосудистых осложнений; оценка кардиоваскулярного риска по Фремингемской шкале либо EuroSCORE.
2. Общий анализ крови (определение количества лейкоцитов, эритроцитов, тромбоцитов, содержания гемоглобина, лейкоцитарная формула, СОЭ).
3. Биохимический анализ крови: АлАТ, АсАТ, КФК, КФК-МВ, тропонин I, креатинин, мочевина, глюкоза, билирубин.
4. ЭКГ в 12 отведениях.
5. Эхокардиография (ЭхоКГ).
6. Нагрузочная ЭКГ-проба.
Подготовка пациента
Важным условием успешного проведения однофотонной эмиссионной компьютерной томографии миокарда является отмена приема пищи, минимум, за 4 часа до исследования.
За двое суток до исследования исключается употребление продуктов, содержащих кофеин: кофе, шоколад, чай, какао, напитков, содержащих Соlа.
Перед проведением исследования пациент должен предоставить следующую медицинскую документацию:
1) направление на исследование с указанием его цели;
2) выписки из предыдущих историй болезни либо историю болезни, если пациент в настоящее время находится на стационарном лечении;
3) электрокардиограмму не более чем 3-х-дневной давности.
Необходима информация обо всех медикаментах, которые назначались пациенту в течение последней недели, случаях непереносимости лекарственных средств. Особого внимания требует информация о приеме следующих лекарств: дипиридамол, никотиновая кислота, пентоксифиллин, аминофиллин, лекарственные средства из группы ß-блокаторов (атенолол, метопролол, бисопролол и т. д.), антагонисты кальция (нифедипин, дилтиазем, верапамил, амлодипин и т. д.), нитраты (нитроглицерин, изосорбида динитрат и мононитрат и т. д.), лекарственные средства, содержащие кофеин.
Невыполнение перечисленных условий не приведет к возникновению осложнений или побочных явлений в ходе процедуры, но значительно снизит ее информативность, а иногда может привести к ложным результатам.
Методика однофотонной эмиссионной компьютерной томографии миокарда, синхронизированной с электрокардиографией
Метод основан на оценке распределения внутривенно введенного радиофармацевтического препарата (РФП) в сердечной мышце, который включается в неповрежденные кардиомиоциты пропорционально метаболизму и коронарному кровотоку. Механизм накопления 99mTc-MIBI в миокарде связан с внутриклеточным электрофильным захватом РФП митохондриями. 99mTc-MIBI имеет ряд важных преимуществ перед другими радионуклидами – идеальный для сцинтиграфии энергетический спектр гамма-излучения 140 кэВ, незначительное облучение обследуемого, короткий период полураспада. Радиоактивное вещество быстро выводится из организма естественным путем. Тем не менее, для снижения лучевой нагрузки в течение суток рекомендуется обильное питье. При использовании 99mTc-MIBI эффективная доза облучения составляет 0,0074 мЗв/МБк (стресс) и 0,0085 мЗв/МБк (покой). Средняя доза облучения в состоянии покоя составляет 5 мЗв, при одно - и двухдневных протоколах – от 8,2 до 10 мЗв.
Пациент с установленными на кожу передней поверхности грудной клетки электродами располагается на томографическом столе гамма-камеры (гамма-томографа) лежа на спине с закинутыми за голову обеими руками для предотвращения экранирования миокарда (при вращении детектора на 360 градусов) или только левой рукой (при вращении на 180 градусов). Времени обследования составляет 20-25 минут.
Для получения качественного изображения миокарда гентри гамма-камеры должен располагаться максимально близко к грудной клетке. Для хорошей визуализации достаточно бывает оборот на 180 градусов с радиусом вращения гентри 35 см и регистрацией излучения в 32 проекциях на матрицу 64х64 пикселя. Время экспозиции на одну проекцию составляет 30 секунд. ОФЭКТ миокарда левого желудочка (ЛЖ) начинается из правой передней косой проекции (45º) и заканчивается задней левой косой проекцией (135º). Дуга в 180º разбивается на 60 плоскостных изображений сердца. При помощи программы реконструкции изображений формируются срезы сердца.
Для регистрации гамма-излучения РФП используется метод пошаговой компьютерной томографии, которая сочетается с синхронизацией записи с R зубцом сердечного цикла. Нарушения сердечного ритма могут стать препятствием для формирования сцинтиграфического изображения ЛЖ в различные фазы сердечного цикла. Первый этап исследования: тщательная настройка электрокардиографа и синхронизация его с гамма-томографом, включающая выбор отведения, в котором зубец R отражает окончание диастолы. Сердечный цикл, как правило, разделяют на 8-16 кадров. Уменьшение количества кадров приводит к занижению величины фракции выброса (ФВ). Применение 16-кадрового протокола повышает точность расчета ФВ и конечного систолического объема ЛЖ (благодаря увеличению временного разрешения) и предоставляет информацию о состоянии диастолической функции ЛЖ. Таким образом, R-R интервал, фиксируемый электрокардиографом, разделяется на заданное количество равных временных фрагментов, в каждом из которых происходит регистрация гамма-излучения от области миокарда. Затем производится суммация полученного изображения по аналогичным фрагментам для всех записанных R-R интервалов в каждой из проекций.
Компьютерная реконструкции томографических срезов позволяет совместно с перфузией стенки левого желудочка определять параметры его сократительной функции, в том числе конечный систолический и конечный диастолический объемы, величину фракции выброса, подвижность сердечной стенки, фазовые характеристики и систолическое утолщение.
Поражение коронарных артерий даже на 60-75% не приводит к значительным нарушениям перфузии миокарда ЛЖ, поэтому для выявления значимой ишемии применяется нагрузка. Возможность применения стресс-тестов значительно повышает ценность ОФЭКТ, позволяет визуализировать области преходящей ишемии миокарда и нарушения сократительной функции, стратифицировать кардиоваскулярный риск.
Для оценки перфузии миокарда применяются преимущественно два типа нагрузочных проб: пробы с физической нагрузкой; фармакологические стресс-тесты с препаратами, вызывающими вазодилатацию и приводящими к коронарной гиперемии (дипиридамол, аденозин); с инохронотропными адренергическими препаратами, увеличивающими потребность миокарда в кислороде (добутамин, арбутамин).
Дипиридамоловый тест. Механизм возникновения дипиридамол-индуцированной ишемии в зонах кровоснабжения стенозированной артерий достаточно сложен и связан с тремя факторами. Во-первых, увеличение кровотока через стенозированную магистральную артерию проводит к снижению перфузионного давления в дистальной части сосуда. В результате развивается субэндокардиальная ишемия. Во-вторых, вследствие общей коронарной вазодилатации и снижения перфузионного давления уменьшается кровоток через коллатерали, участвующие в кровоснабжении зон ишемии. В-третьих, некоторое снижение системного артериального давления и возникающая при этом рефлекторная тахикардия вызывает увеличение потребности миокарда в кислороде. Для выполнения нагрузочного теста используют инъекционные формы дипиридамола. Примерно в 20% случаев после инъекции дипиридамола пациенты могут отмечать появление загрудинных болей, общее ухудшение состояния, связанные с побочными эффектами препарата. В этих ситуациях рекомендуется использование 75-250 мг эуфиллина, внутривенно медленно, так как он является специфическим антагонистом взаимодействия аденозина и пуриновых рецепторов, снимая все побочные эффекты дипиридамола. Противопоказанием для проведения дипиридамолового теста является бронхиальная астма, нестабильная стенокардия. В ряде случаев введение дипиридамола провоцирует возникновение желудочковой экстрасистолии. По своей чувствительности и специфичности в выявлении ИБС дипиридамоловый тест не уступает пробе с физической нагрузкой
Добутаминовый тест. Добутамин – бета-агонист, увеличивает потребность миокарда в кислороде, вызывая тахикардию и транзиторную гипертензию. Кроме увеличения потребности миокарда в кислороде важную роль в развитии механизма ишемии после введения добутамина играют такие факторы, как повышение напряжения миокарда в связи с возрастанием доли систолы во временной структуре сердечного цикла и снижение перфузионного давления дистальнее стеноза, вызванное ускорением венечного кровотока. За 48 часов перед исследованием следует отменить бета-блокаторы. Пробу с добутамином начинают с введения лекарственного средства в дозе 5 мкг/кг/мин, увеличивая дозировку каждые 2 минуты на 5 мкг/кг/мин до достижения дозы 40 мкг/кг/мин. Тест противопоказан пациентам с аортальным стенозом и нестабильной стенокардией.
Основным протоколом ОФЭКТ является исследование в состоянии покоя. При использовании 99mTc-MIBI используют протоколы покой-нагрузка (Rest-stress) или нагрузка-покой (Stress-rest). Однодневный (Stress-rest) протокол проводится следующим образом: пациенту проводится физическая или медикаментозная нагрузка и на пике нагрузки вводится РФП активностью 370 МБк. ОФЭКТ выполняют через 10 минут. Далее повторно РФП вводят в состоянии покоя активностью 555 МБк и через 45 минут выполняют ОФЭКТ. Общее время исследования на одного пациента составляет 205 минут. Двухдневный (Rest-stress) протокол с технециевым агентом проводится следующим образом: ОФЭКТ проводится в состоянии покоя, через 45 минут после введения 740 МБк РФП. На второй день пациенту проводится физическая или медикаментозная нагрузка и на пике нагрузки вводится РФП активностью 740 МБк. ОФЭКТ выполняют через 15 минут. Общее время исследования составляет 160 минут. Последовательность Stress - и rest-исследований может варьироваться в зависимости от личных предпочтений врача. Более предпочтительной является последовательность Stress-rest, которая позволяет в случае отсутствия патологических изменений при первом нагрузочном исследовании избежать проведения теста в покое и уменьшить лучевую нагрузку на пациента.
Клинические рекомендации по оценке результатов ОФЭКТ миокарда
Интерпретация результатов ОФЭКТ миокарда. При описании результатов исследования необходимо отметить: общее качество исследования; описание дефектов перфузии (размеров, обратимости, глубины, локализации); размеры левого желудочка в покое и при нагрузке; функцию левого желудочка (глобальную и регионарную); внесердечную активность.
Визуальную оценку ОФЭКТ изображений миокарда ЛЖ по трем осям сердца начинают оценку с короткой оси от верхушки сердца к основанию. При этом короткая ось разделяется на реконструктивные изображения по трем группам: апикальные срезы, медиальные и базальные. После оценки всех срезов по короткой оси, верхушка и базальные сегменты оцениваются на продольных срезах длинной вертикальной (от перегородки к боковой стенке) и длинной горизонтальной (от нижней стенки к передней). Поглощение РФП в миокарде не гомогенное. В норме допускается отклонение в фиксации РФП в различных зонах до 20%. Часто наблюдается сниженная фиксация РФП в области верхушки сердца и мембранозной части межжелудочковой перегородки (базальная часть по короткой оси сердца). У мужчин сниженная фиксация наблюдается в нижнеперегородочной области, у женщин в области передней стенки ЛЖ.
Зоны гипоперфузии миокарда выглядят как дефекты накопления РФП. Дефекты могут быть преходящими и постоянными. Постоянный дефект не изменяется в зависимости от состояния организма (покой, стресс). Такой дефект указывает на наличие инфаркта миокарда или постинфарктной рубцовой ткани. Преходящий дефект – зона гипоперфузии миокарда, которая присутствует на первичных изображениях при стрессе и отсутствует в состоянии покоя или на отсроченных изображениях. Дефекты перфузии отличаются по своей активности от умеренно сниженного до полного отсутствия накопления РФП.
С целью определения величины дефекта перфузии (ВДП) – в виде процента исключенной области от общего размера миокарда ЛЖ – и локализации его по регионам кровоснабжения коронарных артерий используются томографические срезы: вертикальные и горизонтальные сечения по длинной оси, срезы по короткой оси (рисунок 1).
Для дискриминации интактного и ишемизированного миокарда установлена граница на уровне 70% аккумуляции РФП в миокарде относительно сектора с максимальной активностью. Количественно дефекты перфузии описывают как небольшие (5-10% миокарда ЛЖ), средние (10-20% миокарда ЛЖ) и большие (более 20% миокарда ЛЖ).
|
|
|
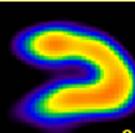
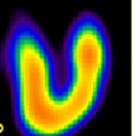
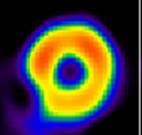
Рисунок 1 – Томографические оси при проведении ОФЭКТ миокарда: томосрезы по длинной вертикальной (VLA), длинной горизонтальной (HLA) и короткой (SA) осям сердца, полученные после инъекции 99mТс-МИБИ пациенту с интактными коронарными артериями; на всех томосрезах отмечается равномерная аккумуляция РФП в миокарде
Программы обработки результатов позволяют рассчитать количество жизнеспособного миокарда с использованием метода полярного картирования реконструированного томографического изображения: функциональные изображения секторальных диаграмм от верхушки ЛЖ до его базальных отделов формируют на единственном кадре интегрально визуализированный счет импульсов в каждом отделе. Таким образом, полярная карта представляет собой плоскостное представление счета импульсов в каждом отделе миокарда, где верхушка располагается в центре карты, а базальные отделы — по периферии, далее проводится визуальная, полуколичественная, количественная оценка перфузии и дефектов по степени нарушения и выраженности. Количественный подход к оценке наличия и тяжести дефектов перфузии миокарда включает разделение миокарда на 17 (20) сегментов и процент включения РФП в каждый сегмент (рисунок 2).
Важным в интерпретации результатов ОФЭКТ является определение локализации дефекта перфузии по отношению к зонам кровоснабжения соответствующей коронарной артерии. Зоны кровоснабжения миокарда ЛЖ сердца: левая передняя нисходящая артерия кровоснабжает 1, 2, 7, 8, 13, 14 и 17-й сегменты; правая коронарная артерия кровоснабжает 3, 4, 9, 10 и 15-й сегменты; левая огибающая артерия кровоснабжает 5, 6, 11, 12 и 16-й сегменты.
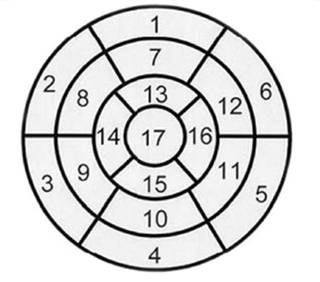
Рисунок 2 – 17-сегментарная модель сердца
для оценки кровоснабжения левого желудочка
Количество жизнеспособного миокарда оценивают по его сегментам. Жизнеспособными считаются сегменты миокарда ЛЖ с уровнем фиксации РФП 45-50% и выше. Тяжесть дефектов перфузии миокарда обычно обозначают в процентах от нормальной активности. Для анализа тяжести нарушений перфузии используют бальную систему с применением 5-ти и 4-х бальные шкалы. По 5-тибальной шкале в норме (0) включение РФП составляет от 80 до 95%, при слабо сниженном накоплении (1) – 65-79%, при умеренно сниженном (2) – 50-65%, при значительно сниженном накоплении (3) – 35-50% и отсутствие накопления (4) – менее 30%. По 4-бальной шкале оценка проводится следующим образом: 0 баллов – нормальная перфузия (уровень накопления РФП выше 75% от максимального накопления); 1 балл – умеренное снижение перфузии (51-74%); 2 балла – значительное снижение перфузии (30-50%); 3 балла – выраженное снижение перфузии (менее 30%).
В оценке тяжести и протяжности дефекта является клинически важным последовательный подход, так как оба показателя имеют прогностическую ценность. В каждом сегменте баллы распределяются относительно количеству полученных импульсов. В добавление к индивидуальной бальной оценке рекомендуется подсчет суммарной бальной оценки. Суммарный стресс-счет (summed stress score, SSS) составляет сумму баллов во всех сегментах, полученную при проведении стрессовой нагрузки, а суммарный покой-счет (summed rest score, SRS) – сумму баллов во всех сегментах в покое. Суммарная разница счета (summed difference score, SDS) соответствует разнице между суммарной оценкой при стрессе и в покое и является показателем обратимости дефекта.
Использование ОФЭКТ миокарда для стратификации риска коронарных событий основано на определении суммарного стресс-счета (SSS). SSS менее 4 (норма) свидетельствует о низкой вероятности ИБС и возможного инфаркта миокарда (ИМ); SSS от 4 до 8 (умеренное повышение) – высокой вероятности ИБС, умеренном риске развития ИМ и низком риске сердечной смерти; SSS более 8 (выраженное повышение) – высокой вероятности ИБС, умеренном риске развития ИМ и сердечной смерти.
При ОФЭКТ с ЭКГ-синхронизацией проводится визуальная оценка сокращений ЛЖ сердца в систолу и диастолу, что позволяет оценить участки нормокинезии, гипокинезии и акинезии. Толщина стенки миокарда ЛЖ определяется как расстояние между внутренней и наружной границами полученного изображения. Систолическое утолщение определяется как разница толщины стенки ЛЖ в систолу и диастолу. Результаты количественного определения систолического утолщения выражаются в процентах. Выраженность региональных нарушений систолического утолщения миокарда ЛЖ оценивают полуколичественным методом по 4-балльной шкале: 0 баллов – нормальное систолическое утолщение (не менее 70%); 1 балл – умеренное снижение систолического утолщения (70-40%); 2 балла – значительное снижение систолического утолщения (40-10%); 3 балла – выраженное снижение систолического утолщения (менее 10%).
Реализация патогенетических механизмов метаболического синдрома (МС) и ИБС проявляется на начальных этапах заболевания изменениями на уровне микроциркуляторного звена, исследовать функциональное состояние которого позволяет ОФЭКТ миокарда, что делает данную методику приоритетной для ранней диагностики ишемии миокарда. Применение ЭКГ-синхронизации обеспечивает возможность дифференциации дефекта перфузии и аттенуационного артефакта, что особенно актуально для пациентов с МС (перераспределение жировой ткани служит дополнительным фактором эффекта ослабления), тем самым уменьшается количество ложноположительных результатов и повышается специфичность метода. Несомненна значимость метода при стратификации кардиоваскулярного риска у лиц с сахарным диабетом и нарушением толерантности к глюкозе при бессимптомном течении ИБС. Однако стратификация риска и интерпретация результатов рутинных нагрузочных ЭКГ-проб у пациентов с МС осложняется большим количеством неинформативных и сомнительных результатов теста. Следует помнить, что перфузионную сцинтиграфию на фоне фармакологической пробы в качестве первичного диагностического теста следует назначать пациентам, которые не могут выполнить пробу с физической нагрузкой вследствие заболеваний опорно-двигательного аппарата (артрит, ампутация конечности) и дыхательной системы. Низкая специфичность нагрузочной ЭКГ-пробы при диагностике ИБС у женщин обуславливает необходимость выполнения перфузионной сцинтиграфии даже пациенткам с низкой вероятностью кардиоваскулярной патологии. Сцинтиграфию миокарда на фоне фармакологической пробы следует назначать пациенткам, не способным выполнить физическую нагрузку в полном объеме. При обследовании женщин следует помнить, что ткань молочной железы является «анатомическим препятствием» для гамма-квантов, что приводит к неравномерной потере фотонной энергии и отражается на сцинтиграмме в виде артефакта.





