При внедрении новых методик хирургических операций одной из основных характеристик является оценка непосредственных результатов, прежде всего, по уровню летальности и частоте осложнений. Общая летальность во всей группе оперированных больных составила 4,8±0,8%. (табл. 4).
Таблица 4.
Показатели госпитальной летальности в зависимости от характера операции и типа основного анастомоза
Группы больных | Подгруппы больных | Количество летальных исходов | |
Абс. | %%±sp | ||
I (ГЭ) (n=315) | А (n=211) | 8 | 3,8±1,3 p IБ<0,001 |
Б (n=94) | 9 | 9,6±3,0 | |
II (ДСРЖ) (n=240) | А (n=151) | 3 | 2,0±1,1 p IIБ<0,05 |
Б (n=89) | 4 | 4,5±2,2 | |
III (ПРЖ) (n=90) | 7 | 7,9±2,8 | |
Всего (n=645) … | 31 | 4,8±0,8 |
Примечание: IА – ГЭ с созданием концепетлевого ЭЭА; IБ – ГЭ с «простым» анастомозом; IIА – ДСРЖ с концепетлевым ГЭА; IIБ – ДСРЖ с анастомозом по Бильрот-I и Бильрот-II ; III – проксимальная резекция желудка. p IБ, IIБ – статистическая значимость различий между группами.
Этот показатель зависел от типа операции – наибольшим он был в группе пациентов, перенесших проксимальную резекцию желудка (7,9±2,8%), наименьшим – после дистальной субтотальной резекции желудка.
Таблица 5
Частота послеоперационных осложнений в зависимости от характера операции
Характер осложнения | Количество пациентов с осложнениями, абс. (%%) по подгруппам | Всего (n=645) | ||||||
IA (n=211) | IБ (n=94) | IIA (n=151) | IIБ (n=89) | IIIа (n=74) | IIIб (n=16) | |||
Несостоятельность ЭЭА | 1(0,47) | 2(2,13) | - | - | - | - | 3 (0,47) | |
Несостоятельность ЭГА | - | - | - | - | 4 (5,41) | - | 4 (0,62) | |
Несостоятельность других анастомозов или культи ДПК | - | 1(1,06) | - | 2(2,25) | - | - | 3 (0,47) | |
ОПП | Легкий | 2(0,95) | 2(2,13) | 2(1,32) | 1(1,12) | - | 1 (6,25) | 4 (0,62) |
Среднетяжелый | 2(0,95) | 1(1,06) | 1(0,66) | 1(1,12) | 2 (2,70) | - | 7 (1,09) | |
Тяжелый | 4(1,42) | - | - | 3(2,25) | 2 (1,35) | - | 9 (0,93) | |
Пневмония | 2(0,95) | 1(1,06) | 1(0,66) | - | 2 (2,70) | 1 (6,25) | 7 (1,09) | |
Гидроторакс | 1(0,47) | 1(1,06) | 1(0,66) | - | - | 4 (0,62) | ||
Плеврит, эмпиема плевры | - | - | - | - | 1 (1,35) | - | 1 (0,16) | |
ТЭЛА | - | 1(1,06) | - | - | 1 (1,35) | - | 2 (0,31) | |
Внутрибрюшное кровотечение, гематома | 3(1,42) | 2(2,13) | 1(0,66) | 1(1,12) | - | - | 7 (1,09) | |
Нагноение п/о раны | 2(0,95) | 1(1,06) | - | 1(1,12) | - | 4 (0,62) | ||
Абсцесс брюшной полости | 4(1,90) | 6(6,38) | 3(1,99) | 4(4,49) | 2 (2,70) | - | 19 (2,95) | |
Эвентрация | - | - | 1(0,66) | - | - | - | 1 (0,16) | |
Ранняя спаечная непроходимость | 1(0,47) | - | - | 1(1,12) | - | - | 2 (0,31) | |
Кровотечение в просвет ЖКТ | - | 1(1,06) | - | 1(1,12) | - | - | 2 (0,31) | |
Итого … | 21 (9,95) | 19 (20,21) | 10 (6,62) | 14 (15,73) | 13 (17,57) | 2 (12,5) | 76 (11,78) |
Примечание: IА – ГЭ с созданием концепетлевого ЭЭА; IБ – ГЭ с «простым» анастомозом; IIА – ДСРЖ с концепетлевым ГЭА; IIБ – ДСРЖ с анастомозом по Бильрот-I и Бильрот-II ; IIIА – ПРЖ с пищеводно-желудочным анастомозом; IIIБ – ПРЖ с концево-петлевой еюногастропластикой; ОПП – острый послеоперационный панкреатит; p IБ, IIБ – статистическая значимость различий между группами.
Уровень летальности существенно различался в зависимости от метода формирования «основного» анастомоза. Среди больных, у которых использовались разработанные методы анастомозов, госпитальная летальность была статистически значимо ниже, чем при применении традиционных способов.
Анализ течения раннего послеоперационного периода показал, что в группах пациентов, у которых выполнялись пластические функционально адекватные анастомозы частота и тяжесть осложнений были достоверно ниже, чем в группах с традиционными соустьями (табл. 5).
Разработанные нами новые хирургические технологии пищеводных анастомозов показали свою исключительную надежность, характеризуясь практически полным отсутствием осложнений со стороны анастомозов. Наибольшей частотой несостоятельности пищеводных анастомозов характеризовалась группа пациентов после проксимальной резекции желудка (4 больных, 5,41%). Анализ этих случаев показал, что данное осложнение развилось у больных, которым выполнялась резекция нижней трети пищевода с формированием анастомоза над диафрагмой в заднем средостении.
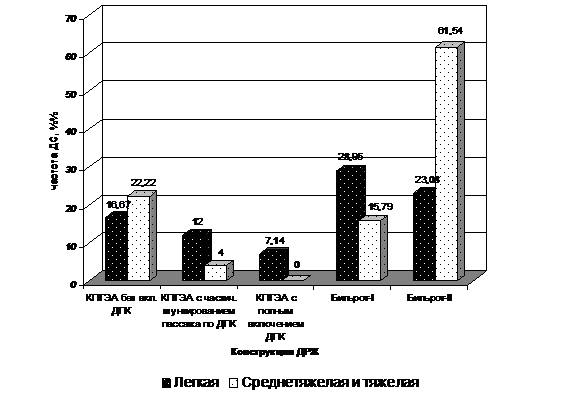
При обследовании пациентов в отдаленном периоде клиническая симптоматика ДС чаще отмечена после РЖ по Бильрот-I и Бильрот-II, составляя 42,1% и 84,6%, соответственно. В группе больных после РЖ с КПГЭА этот показатель составил 21,1%. При этом отмечено, что включение в пассаж пищи ДПК при концево-петлевой еюногастропластике способствует уменьшению частоты и степени выраженности ДС (рис. 12).
Эндоскопическая картина после ДРЖ с КПГЭА определялась особенностями хирургической технологии. У большинства пациентов I группы (91,2%) слизистая оболочка пищевода визуально имела обычную окраску, только у 5 (8,8%) пациентов имели место явления катарального дистального эзофагита. Кардия у,5%) больных была сомкнута, при этом с некоторым эластическим усилием пропускала тубус эндоскопа.
|


|
|
|
|

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 |



