Студент должен уметь: определить клинико-функциональные параметры здоровых доношенных новорожденных, проводить первичные мероприятия новорожденным в родильном зале при физиологических родах.
Место проведения занятия: учебная комната, родильный зал, детская комната при родильном зале, отделение новорожденных.
Оснащение: таблица со шкалой Апгар, пакеты для первичной и вторичной обработки пуповины новорожденного, протокол оказания первичной помощи новорожденному в родильном зале.
План организации занятия:
Обоснование темы и организационные вопросы - 5 минут.
Контроль исходного уровня знаний по теме - 30 минут.
Клинический разбор, осмотр новорожденных в родильном зале и палатах послеродового отделения - 50 минут.
Итоги занятия, домашнее задание - 5 минут.
Содержание занятия
Неонаталогия - раздел педиатрии, изучающий физиологические особенности и болезни детей первого месяца жизни. Развитие неонатологической помощи на современном этапе характеризуется созданием узкоспециализированных служб для семьи, беременных женщин, новорожденных, младенцев и детей раннего возраста, объединенных в перинатальные центры. Этапы медицинской помощи новорожденным детям обеспечены работой акушерской и педиатрических служб.
С момента рождения и перевязки пуповины прекращается лишь одна, пуповинная связь матери с ребенком, начинается дальнейшее развитие его в неонатальном периоде, который продолжается 28 дней. Он делится на ранний (первые 168 часов жизни) и поздний неонатальный период.
Функциональное состояние ребенка в первые минуты и часы жизни характеризуется реакциями адаптации органов и систем к новым внеутробным условиям. Адаптационные особенности функциональных систем плода и новорожденного зависят от организма матери, течения беременности и родов.
ФИЗИОЛОГИЧЕСКИЕ РОДЫ.
Родовой акт является значительной нагрузкой на плод. Три периода родов отличаются друг от друга. Сократительная деятельность матки сопровождается изменением метаболических процессов у роженицы и ухудшением жизнеобеспеченности плода. Каждое сокращение матки приводит к уменьшению маточно-плацентарного кровотока. В первом периоде родов в паузах между схватками давление в полости матки 8-10 мм рт. ст. На высоте схватки - 20-50 мм рт. ст. Во втором периоде родов при потугах давление может увеличиваться до 70 мм рт. ст.
Кровоток в матке прекращается, формируется кровяное депо, которое обеспечивает питание плода во время схватки.
Ухудшение жизнеобеспечения плода проявляется приспособительными реакциями в виде усиления двигательной активности его между схватками и учащением числа сердечных сокращений не более 160 ударов в минуту. В период изгнания может наблюдаться урежение сердцебиения плода до 80-110 ударов в минуту во время потуг и выравнивание частоты через 10-30 секунд после нее.
Организм матери помогает плоду справиться с родовым стрессом и адаптироваться к внеутробному существованию за счет увеличения продукции кортизола выше уровня ее кортикосвязывающих возможностей плазмы крови, что способствует переходу некоторой концентрации кортизола к плоду.
Период новорожденности, или неонатальный, начинается с момента рождения ребенка, первого вдоха и перевязки пуповины. Первые минуты и дни жизни характеризуются реакциями адаптации систем и органов к новым условиям окружающей среды. Адаптация ребенка протекает благополучно при продолжающейся тесной физической, иммунобиологической и психоэмоциональной связи с мамой.
Время пережатия пуповины не безразлично для ребенка. За счет дополнительного плацентарного объема крови происходит адаптация легочно-сердечной системы и повышаются запасы железа в организме. В то же время поздняя перевязка пуповины приводит к гиперволемии, гипербилирубинемии и влияет на развитие полового криза. У преждевременно рожденных детей немедленная перевязка пуповины создает дефицит объема циркулирующей крови, риск развития синдрома дыхательных расстройств и болезни гиалиновых мембран.
У доношенных детей целесообразно пережимать пуповину через 1-1,5 минуты после рождения, у недоношенных - через 1,5-2 минуты, т. е. после первого вдоха.
Пережатие пуповины и выключение плацентарного кровотока приводит к перестройке кровообращения у ребенка: повышению давления в большом круге кровообращения. С началом самостоятельного дыхания кровоток через легкие увеличивается в 5-10 раз по сравнению с внутриутробным периодом. Соответственно увеличивается возврат крови в левое предсердие, где, как и в аорте, повышается давление. Высокое давление в левой половине сердца способствует захлопыванию заслонки овального окна (за несколько часов). Закрытие артериального (боталлова) протока происходит вследствие сужения его просвета. Шунтирование крови слева направо (из аорты в легочную артерию) может сохраняться до 4 дней жизни и клинически проявляться шумом.
Легкие плода заполнены жидкостью, которая продуцируется клетками дыхательного эпителия. С момента развития родовой деятельности начинается подготовка к расправлению легких: происходит механическое сдавливание грудной клетки и вытеснение фетальной жидкости. Под воздействием первого вдоха и рефлекторного сокращения дыхательных мышц (в большей степени диафрагмы) в грудной клетке создается отрицательное давление, способствующее засасыванию атмосферного воздуха в дыхательные пути. В механизме расправления легких большое значение имеет сосудистый компонент. Заполнение кровью легочных сосудов приводит к медленному расширению мелких ветвей легочной артерии и заканчивается к 4-5 дням жизни.
Сурфактантная система, выстилающая эпителий бронхов и бронхиол, изменяет в них силу поверхностного натяжения во время вдоха и выдоха. Эта саморегулирующая многокомпонентная система, в которой большое значение имеют дисдилимеры, отличающиеся высоким содержанием ненасыщенных жирных кислот, играет особую роль в расправлении и остаточной функциональной емкости легких.
В первую неделю жизни у новорожденного частота дыханий колеблется от 30 до 60 в минуту и зависит от функционального состояния органов и систем и особенностей метаболизма.
В первую неделю жизни выявляется физиологический ацидоз и снижение напряжения кислорода в крови, изменяются глюкоза и липиды крови. В качестве источников энергии в этот момент используются высокие концентрации неэстерифицированных жирных кислот. Метаболические процессы в жировой ткани протекают активно.
ОСНОВНЫЕ ПРИНЦИПЫ ОКАЗАНИЯ ПОМОЩИ
НОВОРОЖДЕННЫМ В РОДИЛЬНОМ ЗАЛЕ.
Сразу же после рождения головки необходимо отсосать из полости рта и носоглотки с помощью катетера, соединенного с электровакуумным прибором, массы, состоящие из околоплодных вод, слизи и крови.
Ребенка принимают на согретый лоток, покрытый двумя стерильными пеленками, расположенный у ног матери и осуществляют:
· повторную аспирацию из полости рта и носоглотки;
· профилактику бленореи;
· первичную перевязку пуповины;
· показывают ребенка матери и выкладывают на живот;
· оценивают состояние по шкале Апгар на первой минуте.
Проведение вторичной обработки пуповины и вторичной профилактики бленореи осуществляют в специально отведенном месте для новорожденных детей на подогретом пеленальном столе и, только, при условии переодевания акушерки в стерильный халат и подготовки ее рук с соблюдением правил асептики и антисептики.
Скобу на пуповинный остаток не накладывают, а заменяют лигатурой при условии: толстой и сочной пуповины, резус-отрицательной принадлежности крови матери, маловесным новорожденным и детям в тяжелом состоянии.
Проводят первичную обработку кожных покровов, взвешивание, измерение длины, окружности головы, окружности груди и пеленание. Непременно перед переводом матери и ребенка в послеродовое отделение малыша прикладывают к груди матери.
Первичная оценка функционального состояния новорожденного проводится по шкале Вирджинии Апгар, предложенной в 1953 году. В России принята двухкратная оценка по шкале Апгар: на 1 и 5 минутах после рождения всех новорожденных независимо от срока беременности и массы тела при рождении. Основными показателями жизнедеятельности являются: сердцебиение, дыхание, мышечный тонус, активность рефлекторных ответов и цвет кожных покровов, которые оценивают 0, 1, 2 балла. Здоровый новорожденный имеет оценку 8-10 баллов. Прогностическое значение шкала имеет в группе доношенных детей. Клинические симптомы, указанные в шкале Апгар зависят от многих факторов, прежде всего от степени зрелости, метаболических изменений и тяжести асфиксии.
Таблица
ШКАЛА АПГАР
|
Клинический признак |
Оценка в баллах | ||
|
0 |
1 |
2 | |
|
Сердцебиение |
Отсутствует |
Меньше 100 в 1мин. |
Больше 100 в 1 мин. |
|
Дыхание |
Отсутствует |
Брадипное, нерегулярное |
Нормальное, крик громкий |
|
Мышечный тонус |
Отсутствует |
Легкое сгибание рук и ног |
Активные движения |
|
Рефлекторная возбудимость |
Отсутствует |
Гримаса |
Чихание, кашель |
|
Цвет кожи |
Общая бледность или цианоз |
Розовое туловище, цианоз рук и ног |
Розовый |
Зрелость новорожденного определяют по совокупности клинических, функциональных и биохимических параметров. В каждый возрастной период, начиная с зиготы, особенности адаптации плода, новорожденного и младенца соответствуют его календарному возрасту в совокупности со средой, окружающей его и взаимодействующей с ним. Состояние центральной нервной системы является информативной характеристикой зрелости. При исследовании ребенка оценивают позу, положение, спонтанную моторику лица, эмоциональные реакции, врожденные безусловные рефлексы и активность сосания.
По клиническим признакам зрелость новорожденного определяют с помощью оценочных таблиц по сумме балов каждого признака.
ОЦЕНКА ФИЗИЧЕСКОГО РАЗВИТИЯ НОВОРОЖДЕННЫХ.
Для оценки используют средние статистические показатели (М С) основных параметров М+- s в зависимости от гестационного возраста или перцентильные оценочные таблицы. По статистическим данным М+-2s или Р10 - Р90 относятся к нормальным физическим показателям для данного гестационного возраста. Параметры физического развития новорожденных зависят от параметра и возраста его родителей, особенностей питания, условий жизни и порядкового номера беременности у женщины. Имеет значение характеристика пропорциональности телосложения и питания новорожденных.
Доношенный новорожденный - ребенок, родившийся при сроке беременности 37-42 недели. У доношенного новорожденного из-за превалирующего развития мозга голова составляет 1/4 часть тела. Особое значение имеет определение окружности головы при рождении (и в динамике) массы тела, а так же ее формы. К вариантам нормальной формы относят следующие: долихоцефалическая - вытянутая в передне-заднем направлении, брахиоцефалическая - в поперечном, и башенный череп. Кости черепа податливы, могут заходить друг на друга по сагитальному и венечному швам. Особенности отражены в таблице зрелости.
Недоношенный новорожденный - ребенок, родившийся при сроке ниже 37 недель беременности. Родившиеся живыми при сроке гестациинедель и выжившие в первые 168 часов жизни. К нормальным параметрам развития в сроки 28-37 недель относят детей с массой тела от 1000,0 до 2500,0 г, длиной 38-47 см, окружностью головы 26-34 см и груди 24-33 см. По статистическим данным разных стран недоношенными рождаются от 6 до 13% детей.
Масса тела не может быть основным критерием недоношенности. Существует понятие "низкая масса тела при рождении" или "маловесные" - это дети с массой менее 2500,0 г при рождении, которые родились в срок.
К переношеннм новорожденным относят детей, родившихся после 294 дней или42 недель гестации. Частота рождения таких детей от 8 до 12%. У детей наблюдают клинические признаки трофических нарушений: снижение тургора кожи, истончение подкожно-жирового слоя, десквамация, сухость и шелушение кожи, отсутствие смазки, плотные кости черепа, нередко с закрытыми швами.
При сопоставлении гестационного возраста и показателей физического развития выделяют следующие группы:
· новорожденные с крупной массой тела, которая выше средней к данному сроку на 2G или 90 перцентилей и больше;
· с нормальным физическим развитием для данного гестационного возраста;
· с низкой массой тела по отношению к гестационному возрасту или с задержкой внутриутробного развития. Встречаются следующие типы ЗВУР: незрелость или "small for date", диспластический или асимметричный и поздний тип или внутриутробная гипотрофия. Сочетания различных типов ЗВУР могут встречаться у одного ребенка. Патогенез задержки развития и роста у плода многообразен. При отставании лишь массы тела от гестационного возраста плода неблагоприятные факторы, как правило, взаимодействуют в последнем триместре беременности. При отставании в массе и длине тела от гестационного возраста - неблагоприятные условия существования плода наблюдаются в конце первого и начале второго триместра беременности. Нарушение пропорции тела, часто сочетающиеся с дисэсбриогенетическими стигмами и пороками развития, относят к диспластическому типу и наблюдают у детей с хромосомными и геномными нарушениями, а так же при внутриутробных, генерализованных инфекциях. Различные типы ЗВУР встречают у доношенных, недоношенных и переношенных новорожденных.
СОВРЕМЕННЫЕ ПЕРИНАТАЛЬНЫЕ ТЕХНОЛОГИИ в родильном доме, обеспечивающие физиологическую адаптацию и формирование здоровья новорожденных.
Физиологическая, иммунобиологическая и психоэмоциональная связь матери и ребенка не прерывается до 1,5 лет его постнатального развития. Физиологическое формирование реакций адаптации новорожденного и последующее развитие младенца возможно только при условии совместного пребывания матери и ребенка в родильном стационаре. Постоянный контакт матери и ребенка, который начинается с рождения: после первичного отсечения пуповинного остатка. Ребенка выкладывают на живот матери и прикладывают к груди. На формирование защитных сил организма ребенка крайне негативно влияет обработка груди дезинфицирующими средствами или обмывания проточной водой с мылом. На ареоле сосков вырабатывается (особенно перед кормлением, когда мама слышит голос своего ребенка) огромное количество биологически активных и защитных факторов (лизоцима, иммуноглобулинов, бифидобактерий и т. д.), которые необходимы для физиологического формирования локальной и общей системы иммунитета, микробиоценоза и пищеварительной функции. Гигиенические мероприятия женщина должна проводить только после кормления ребенка, грудного вскармливания с первых минут жизни и в дальнейшем по требованию ребенка без определенного временного интервала, включая ночь, исключая выпаивание растворами и назначение адаптированных смесей. Необходимо (по возможности) кормить ребенка только молоком его мамы. Сохраняющаяся после родов прямая и обратная иммунобиологическая связь опосредована через лактацию универсальным составом молока мамы, идеально подходящим только ее малышу. Состав меняется по часам и дням жизни новорожденного и идеально обеспечивает адаптацию нутритивных процессов и формирование собственной экологической системы ребенка. Нарушение адаптации новорожденного, как и его заболевание, влияет на изменения качественного состава молока и повышения его иммунологической активности. Несмотря на малый объем молозива, в первые 3 дня после родов при создании условий частого прикладывания новорожденного к груди (по его требованию), не реже 10-12 раз в сутки в период адаптации, обеспечивает его необходимыми калориями и защитными факторами. Частые прикладывания новорожденного к груди отражаются на усилении продукта окситоцина и пролактина в организме матери, профилактируют послеродовые кровотечения и являются необходимым условием становления лактационной функции.
Ранняя выписки из родильного стационара (на 3-4 день) возможна при условии хирургического отсечения пуповинного остатка (после 12 часов жизни). К 3 дню пребывания родильницы и новорожденного в родильном доме наблюдается повышенная колонизация их госпитальными штаммами бактерий, обладающих высокой устойчивостью к антибактериальным препаратам и дезинфицирующим средствам, вирулентностью и токсигенностью. К 6 дню колонизированы практически все мамы и дети. Это значительно нарушает формирование нормальной эндомикроэкологической системы новорожденного и ослабляет защитные силы матери.
ПАРАФИЗИОЛОГИЧЕСКИЕ СОСТОЯНИЯ НОВОРОЖДЕННЫХ:
· первоначальная убыль массы тела, не превышающая 6-8% от массы тела при рождении;
· расширение потовых желез;
· токсическая эритема;
· половой криз;
· физиологическая гипербилирубинемия;
· транзиторная диарея.
К факторам риска развития синдрома нарушенной адаптации здорового новорожденного (у здоровой матери с физиологическим течением беременности) чаще относят условия, разделяющие мать и ребенка в раннем неонатальном периоде и нарушающие правильное грудное вскармливание. Во всех других случаях изменения функционального состояния новорожденного обусловлено факторами риска со стороны матери и плода.
Контрольные вопросы:
1. Какова продолжительность периода новорожденности.
2. Что такое шкала Апгар.
3. Признаки зрелости новорожденного.
4. Что необходимо для 2-х моментной обработки новорожденного.
5. Какую оценку по шкале Апгар имеет здоровый новорожденный.
6. Значение первого крика новорожденного.
7. Причины и продолжительность желтухи новорожденных.
8. Как производится обработка глаз новорожденных. Выпишите необходимый для этого препарат.
9. Правила первичной обработки новорожденного.
10. Что необходимо для вторичной обработки новорожденного.
11. Как производится обработка остатка пуповины.
12. Правила вторичной обработки новорожденного.
13. Особенности кожи новорожденных.
14. Особенности сердечно-сосудистой системы новорожденных.
15. Чем объясняют половой криз у новорожденных.
Задача № 1
Через 1 минуту после рождения при осмотре новорожденного выявлено: акроцианоз, крик громкий, сердцебиение 146 ударов в минуту, тонус мышц несколько снижен, рефлексы живые. Оцените состояние новорожденного по шкале Апгар.
Задача № 2
Через минуту после рождения при осмотре новорожденного выявлено: акроцианоз кожных покровов, крик слабый, сердцебиение 140 ударов в минуту, мышечный тонус и рефлексы снижены. Масса плода 2400 г, длина новорожденного 45 см, на коже выраженный пушковый покров и обильная сыровидная смазка, низкое расположение пупочного кольца и ушных раковин, большие половые губы не прикрывают малые. Оцените состояние новорожденного.
Тема № 11
I. МНОГОПЛОДНАЯ БЕРЕМЕННОСТЬ.
II. ПАТОЛОГИЯ ОКОЛОПЛОДНОЙ СРЕДЫ (маловодие, многоводие).
Продолжительность занятия - 180 минут.
Цель занятия: изучить этиологию, диагностику, особенности течения многоплодной беременно, особенности развития плодов, особенности течения и ведения родов, послеродового периода, профилактику осложнений, причины развития патологии околоплодной среды (многоводие, маловодие), классификацию, клинику, диагностику, дифференциальную диагностику, лечение, сроки и методы родоразрешения, профилактику.
Студент должен знать: определение многоплодной беременности, особенности строения плодного яйца, течение беременности и особенности развития плодов, методы диагностики многоплодной беременности, течение родов и особенности их ведения, возможные осложнения со стороны матери и плодов, методы их лечения и профилактику, ведение П периода родов после рождения I плода, особенности течения и ведения III периода родов и послеродового периода, определение многоводия и маловодия, этиологию, патогенез, особенности течения беременности, влияние на плод, диагностику, лечение, прогноз и тактику ведения беременности и родов, осложнения и профилактику.
Студент должен уметь: проводить пальпацию и аускультацию при многоплодной беременности, измерения ВСДМ и ОЖ, массы плодов, определить расположение плодов в матке, оценить количество околоплодных вод и подвижность плода, оценить результаты УЗИ при многоплодии и патологии околоплодной среды.
Место занятия: учебная комната, отделение патологии беременных, родовой блок.
Оснащение: муляжи, таблицы, сонограммы, инструменты для измерений и аускультации.
План организации занятия:
Обоснование темы занятия, организационные вопросы - 10 мин.
Контроль исходного уровня знаний студентов по теме - 40 мин.
Занятия теоретические по теме с демонстрацией таблиц и муляжей, работа в отделении патологии или в родблоке - 120 мин.
Итоги занятия, домашнее задание - 10 мин.
Содержание занятия:
МНОГОПЛОДНАЯ БЕРЕМЕННОСТЬ.
Многоплодной называют беременность двумя или большим количеством плодов. При наличии беременности двумя плодами говорят о двойне, тремя - о тройне и т. д. Каждый из плодов при многоплодной беременности называется близнецом. Роды двойней встречаются один раз на 87 родов, тройней - один раз надвоен, четверней - один раз натроен и т. д. (согласно формуле Галлина). Причины многоплодной беременности недостаточно изучены. Доказано, что в одном яичнике могут созревать два фолликула и более. Кроме того, овуляция может происходить одновременно в обоих яичниках. В пользу перечисленных возможностей говорят факты обнаружения во время операции по поводу трубной беременности в одном и том же яичнике двух цветущих желтых тел или в каждом из яичников по одному цветущему желтому телу. Кроме того, в одном фолликуле может быть две и более яйцеклетки. Причиной многоплодной беременности может стать оплодотворение спермой разных партнеров, оплодотворение на фоне уже существующей беременности, индуцированная беременность. Двойни, образовавшиеся от оплодотворения двух яйцеклеток, называются двуяйцевыми, однояйцевая двойня возникает в результате атипического дробления яйца. Там, где разделение яйца происходит полностью, образуется два совершенно одинаковых близнеца. Такие двойни называются однояйцевыми. Однояйцевые двойни встречаются гораздо реже, чем двуяйцевые (1:10). Если при полном разделении яйца оба зачатка расположены в матке на достаточном расстоянии друг от друга, то развивающиеся из них зародыши образуют каждый для себя отдельный амнион и остаются обособленными - биамниотическая двойня. Если оба амниональных мешка заключены в один общий для обоих близнецов хорион, а перегородка между ними состоит из двух оболочек (двух амнионов), то такие двойни называются монохориальными. Плацента у них общая. Если оба зачатка лежат рядом, это приводит к образованию одной общей для обеих амниотической полости (моноамниотическая двойня). Однояйцевые близнецы всегда однополы - или оба мальчика, или обе девочки, они похожи друг на друга, группа крови у них всегда одинаковая.
ТЕЧЕНИЕ И ВЕДЕНИЕ МНОГОПЛОДНОЙ БЕРЕМЕННОСТИ.
При многоплодной беременности, из-за большой нагрузки на организм, женщины отмечают раннюю утомляемость, одышку, нарушение мочеиспускания, запоры. Частыми и ранними осложнениями беременности являются преждевременные роды (50% случаев), токсикозы и гестозы, варикозная болезнь, многоводие, низкая масса и незрелость плодов, гибель одного из плодов. В некоторых случаях многоводие в одной полости может сопутствовать маловодию в другой.
Распознавание многоплодной беременности в первые месяцы довольно затруднено и становится легче во второй половине беременности. Обращают внимание на несоответствие размеров матки сроку беременности. При пальпации определяют много мелких частей, две головки, две спинки. При аускультации - две или более точек определения сердцебиения плода и зоны молчания между ними. Высота стояния дна матки больше, чем при одноплодной беременности в эти же сроки. При измерении длины плода тазомером - большая длина плода при небольшой головке.
Наиболее достоверным диагностическим методом является УЗИ.
В подавляющем большинстве двоен (88,0%) оба плода находятся в продольном положении и занимают один правую, другой - левую половину матки. Чаще всего оба плода предлежат головкой (45,0 %). Возможны другие варианты расположения плодов в матке. Один плод может быть в головном предлежании, второй - в тазовом (43,0%). Оба плода - в тазовом предлежании (6,0%). Один плод - в продольном, другой - в поперечном положении (5,5%), или оба плода - в поперечном положении (0,5%).
Врачебное наблюдение беременных с многоплодием осуществляют с учетом возможных осложнений, выделяя их в группу риска по развитию перинатальной патологии.
ТЕЧЕНИЕ И ВЕДЕНИЕ РОДОВ.
Прогноз беременности и родов при многоплодной беременности менее благоприятен, чем при одном плоде. При малейшем отклонении от нормального течения беременности показана обязательная госпитализация. Повторную госпитализацию в дородовое отделение осуществляют за 2-3 недели до срока родов, целью которой является обследование беременной и определение срока и метода родоразрешения.
Многоплодие сопровождается частыми осложнениями родового акта. Большинство родов наступает преждевременно, масса новорожденных меньше 2500,0г, возможно тазовые и поперечные положения второго плода. Частое несвоевременное излитие околоплодных вод может сопровождаться выпадением мелких частей плода и пуповины, чему способствуют тазовое и поперечное положения и небольшие размеры плода.
В период раскрытия проявляется функциональная недостаточность перерастянутой, истонченной мускулатуры матки, развивается слабость родовых сил, происходит преждевременное излитие околоплодных вод, поэтому период раскрытия затягивается.
Период изгнания также может затягиваться из-за развития аномалий родовой деятельности. Затянувшиеся роды представляет опасность для матери (кровотечения, инфекция) и плода (гипоксия).
Отслойка плаценты до рождения второго плода приводит к его внутриутробной смерти. Могут быть поперечное положение второго плода, коллизия близнецов (сцепление двух крупных частей тела), кровотечение в третьем периоде родов, в раннем послеродовом периоде, задержка инволюции матки и инфекционные заболевания.
Ведение родов при многоплодии требует большого внимания, четкой ориентации в акушерской ситуации и высокой квалификации, позволяющей выполнить любую операцию.
В периоде раскрытия надо внимательно следить за состоянием роженицы и плодов. Если имеется многоводие, показано вскрытие плодного пузыря при открытии шейки матки на 4 см и медленное выведение вод (в течение 1-2 часов).
В целях снижения осложнений родов при многоплодии и перинатальной смертности второго плода в настоящее время рекомендуют производить вскрытие плодного пузыря второго плода сразу после рождения первого плода, и тотчас начинать внутривенное капельное введение 5 ед. окситоцина на 5 % растворе глюкозы с целью ускорения II периода родов до отделения плаценты. При кровотечении, развитии гипоксии второго плода или его поперечном положении с целью быстрого родоразрешения показан классический наружно-внутренний акушерский поворот плода на ножку с последующим его извлечением за тазовый конец
Особенно опасны III период родов и ранний послеродовый период развитием кровотечения. После рождения последа производят тщательный осмотр его для выяснения целости долек и оболочек и вида двойни (одно - или двуяйцовая).
В послеродовом периоде необходимо тщательное наблюдение за родильницей, профилактика субинволюции матки.
Перинатальная смертность при многоплодии в 2 раза чаще, чем при родах одним плодом. Поэтому в современном акушерстве существует тенденция к расширению показаний к абдоминальному родоразрешению в интересах плодов. Показаниями к кесареву сечению, связанными с многоводием, считают тройню, поперечное положение обоих или одного из плодов, тазовое предлежание обоих плодов или первого из них, и не связанные с многоплодием – гипоксия плода, аномалии родовой деятельности, выпадение пуповины, экстрагенитальная патология матери, тяжелые гестозы, предлежание и отслойка плаценты.
Профилактика осложнений при многоплодии – это профилактика осложнений во время беременности.
ПАТОЛОГИЯ ОКОЛОПЛОДНОЙ СРЕДЫ (МНОГОВОДИЕ, МАЛОВОДИЕ).
Маловодие (олигогидрамнион) – это состояние, при котором имеет место малое количество вод, т. е. менее 0,5 л; или полное их отсутствие – ангидрамнион, встречается в 0,3-0,4% всех родов. При врожденных пороках развития у плодов встречается в 10 раз чаще.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ. Обычно маловодие объясняют недостаточным развитием эпителия, выстилающего водную оболочку или понижением ее секреторной функции. Наиболее часто маловодие сочетается с пороками развития плода - агенезией почек, двухсторонней дисплазией почек, синдромом Меккель-Грубера (комплекс наследственных аномалий: поли - и синдактилия, гипоспадия, эписпадия, эктопия мочевого пузыря, кистомы почек, печени, поджелудочной железы), синдром Поттера (комплекс наследственных аномалий почек и лица). Часто маловодие возникает на фоне гипертонической болезни, причем частота развития маловодия и степень ее тяжести зависят от длительности течения сосудистой патологии и степени ее компенсации. При гипертонической болезни выраженное маловодие сочетается с задержкой внутриутробного роста плода. Инфекционно-воспалительные заболевания матери как причина маловодия составляют 40%, причем при бактериологическом исследовании патогенную микрофлору выявляли в родовых путях (28%) и в околоплодных водах (2,8%). У 19,6% женщин маловодие развивается на фоне нарушения обменных процессов (ожирения 3 степени) и фетоплацентарной недостаточности. Таким образом причины маловодия следующие: инфекционно-воспалительные экстрагенитальные и генитальные заболевания матери, нарушение обменных процессов (ожирение), органические аномалии мочевыделительной системы плода, фетоплацентарная недостаточность. Патогенез маловодия – недостаточное развитие эпителия амниона или пониженная его функция.
ФОРМЫ МАЛОВОДИЯ.
1. Раннее - диагностируют с помощью УЗИ в сроки от 16 до 20 недель беременности, оно обусловлено функциональной несостоятельностью плодных оболочек.
2. Позднее - выявляют после 26 недель беременности, когда маловодие наступает вследствие гидрорреи из-за частичного дородового разрыва плодных оболочек, встречается в 24% наблюдений.
3. Пролонгированная, ранняя форма при благоприятных регенеративных процессах в амнионе, которые способствуют прекращению истечения околоплодных вод, может перейти в позднюю.
ПРОГНОЗИРОВАНИЕ ИСХОДА БЕРЕМЕННОСТИ И РОДОВ ПРИ МАЛОВОДИИ.
Тактика ведения беременности и исход родов зависят от времени возникновения и степени выраженности маловодия. Наиболее плохим прогностическим признаком для плода является развитие маловодия во II триместре беременности, в связи с чем, необходимо своевременно решить вопрос о целесообразности пролонгирования беременности. При выявлении маловодия в начале III триместра в сочетании с задержкой развития плода – пролонгирование беременности остается проблематичным.
ВОЗМОЖНАЯ ТЕРАПИЯ: лечения основного заболевания, на фоне которого развилось маловодие, заместительная терапия путем интраамниального введения ультрафильтрата плазмы материнской крови. При диагностике задержки внутриутробного роста плод проводят коррекцию плацентарной недостаточности и ЗВРП. (магнезиальный и - адреномиметический токолиз, метилксантины - трентал по 7 мл/кг; 2,4% раствор эуфиллина по 10 мл с 5% раствором глюкозы 200,0 мл в/в капельно, эссенциале по 0,5 мг/кг, метионин по 0,25 4 раза в день или глутаминовая кислота по 0,5 4 раза в день, энпит белковый в суточной дозе до 45 г в виде дотаций к пище).
При маловодии, развившемся в III триместре беременности, без нарушения роста плода возможен благоприятный исход родов, оправданно родоразрешение в 37-38 недель беременности.
Многоводие (гидрамнион) - патологическое состояние, характеризующееся наличием избыточного количества околоплодных вод в амниотической полости (свыше 1,5 л). Встречается в 0,3-0,6% всех родов.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ. Многоводие может развиваться у беременных, страдающих сахарным диабетом, заболеваниями почек, сердечно-сосудистыми заболеваниями, после инфекционных заболеваний во время беременности, вследствие иммунологической несовместимости крови матери и плода. Многоводие развивается при нарушении секреторной и резорбционной функции амниона.
ТЕЧЕНИЕ БЕРЕМЕННОСТИ И ВЛИЯНИЕ МНОГОВОДИЯ НА ПЛОД.
Многоводие может быть острым и хроническим. При остром многоводии беременность, как правило, прерывается досрочно, плод гибнет (фетоплацентарная недостаточность, преждевременная отслойка плаценты) или рождается с пороками развития, возможна угроза или разрыв матки. При хроническом многоводии количество околоплодных вод увеличивается постепенно, прогноз беременности зависит от степени его выраженности и скорости нарастания. Возможно многоводие и при однояйцовой двойне. Диагноз ставят на основании увеличения матки, несоответствия ее размеров (окружности живота, высоты стояния ее дна над лоном) сроку беременности. Матка становится тугоэластической консистенции, напряженная. Плод - подвижен, отмечают его неустойчивое положение, затрудненную пальпацию частей плода, приглушенное сердцебиение. Решающее значение при диагностике многоводия имеет УЗИ (наличие больших эхонегативных пространств в полости матки, измерение свободного от частей плода пространства околоплодных вод в двух взаимно перпендикулярных сечениях).
При многоводии чаще наблюдают различные осложнения беременности. Рвота бывает у 36%, преждевременное прерывание беременности – у 28,4% беременных. Неправильные положения и предлежания плода диагностируют у 6,5%, кровотечения – у 38,4% (при остром многоводии - 41,3%, при хроническом - 6,2%), поздние гестозы – у 5-20% беременных с многоводием.
Кроме того, многоводие может прогрессировать и способствовать развитию фето-плацентарной недостаточности и, следовательно, хронической гипоксии и гибели плода.
Беременные с подозрением на многоводие должны быть госпитализированы для уточнения диагноза, лечения и, при наличии показаний, родоразрешения.
Роды при многоводии являются довольно опасными для матери и плода, так как часто сопровождаются осложнениями (преждевременные роды, дородовое излитие околоплодных вод, аномалии родовой деятельности, преждевременная отслойка плаценты, выпадение мелких частей и пуповины, неправильные положения плода, его гипоксия). В связи с увеличением акушерской патологии у женщин с многоводием возрастает и количество акушерских пособий и оперативных вмешательств во время беременности и в родах до 21,5-57,7%.
В случае наличия пороков развития плода беременность прерывают по медицинским показаниям.
При не выраженных симптомах многоводия (легкая и средняя степень) беременность пролонгируют до физиологического завершения на фоне соответствующего лечения. Обязательным является терапия антибиотиками (интраамниально, при определении чувствительности), диуретиками, витаминотерапия, терапевтический амниоцентез (под контролем УЗИ - 500 мл в 1 час с интервалом 1 сутки). Используют ингибитор простагландинсинтетазы – индометацин, (начинают в срок 24-25 недель и заканчивают в 35-38 недель по 2,2-3 мл/кг массы) в течение 2-11 недель.
При нарастании клинических симптомов многоводия, несмотря на лечение, появления признаков внутриутробного страдания плода применяют досрочное родоразрешение. Родовозбуждение при многоводии начинают амниотомией. При этом следует соблюдать определенные правила: околоплодные воды выпускать медленно по игле, плодные оболочки вскрывать не в центре, а сбоку, выше внутреннего зева, не извлекать руку из влагалища, чтобы предупредить выпадение пуповины или ручки плода. Медикаментозное родовозбуждение начинают не ранее, чем через 2 часа после выведения околоплодных вод, конец II и весь III период родов до полного сокращения матки ведут на фоне утеротонических средств.
ПРОФИЛАКТИКА. В женской консультации выделяют группу риска по возможности развития многоводия. В нее входят беременные, страдающие сахарным диабетом, хроническими инфекциями, Rh-отрицательной принадлежностью крови, уродствами плода в анамнезе, с двойней. Проводят всестороннее обследование - бактериологическое, иммунологическое, генетическое, эндокринологическое, биохимическое.
Контрольные вопросы:
1. Что такое многоплодная беременность?
2. Как диагностировать многоплодную беременность?
3. Каковы осложнения в течение многоплодной беременности?
4. Каковы особенности ведения родов при многоплодной беременности?
5. Определение маловодия.
6. В чем заключается диагностика маловодия?
7. Какова тактика врача при ведении беременности при маловодии?
8. Определение многоводия.
9. Основные причины многоводия?
10. Лечение и тактика ведения беременности при хроническом многоводии.
Задача № 1.
Беременная 22 лет поступила с жалобами на тошноту, рвоту до 6-8 раз в день. Предполагаемый срок беременности 9 недель, однако, при влагалищном исследовании обнаружено, что матка увеличена соответственно 12 недельной беременности.
Предполагаемый диагноз? Какие методы обследования следует провести для уточнения диагноза? План ведения.
Задача № 2.
Беременная 25 лет поступила с указанием на увеличение массы тела, увеличение ОЖ, повышение тонуса матки (тянущие боли внизу живота и пояснице), быструю утомляемость. Эти симптомы появились с 25 недель и продолжают нарастать за последнюю неделю беременности. В 1 триместре перенесла ОРЗ с температурой 38,8, лечилась домашними средствами. Срок беременности 32 недели.
Предполагаемый диагноз? Какие методы обследования следует провести для уточнения диагноза? План лечения.
Тема № 12.
РОДЫ У СТАРЫХ, ЮНЫХ ПЕРВОРОДЯЩИХ И МНОГОРОЖАВШИХ
Продолжительность занятия - 90 минут.
Цель занятия: изучить особенности течения и тактику ведения беременности, родов и послеродового периода у старых, юных и много рожавших женщин, осложнения, их диагностику, лечение и профилактику.
Студент должен знать: определение понятий старая и юная первородящая, много рожавшая; осложнения течения беременности, родов и послеродового периода, их терапию.
Студент должен уметь: наблюдать динамику развития родовой деятельности, состояние плода, диагностировать слабость и дискоординацию родовой деятельности.
Место занятия: учебная комната, отделение патологии беременных, родовой блок.
Оснащение: таблицы, партограммы, препараты для коррекции родовой деятельности и подготовки к родам, профилактики и лечения гипоксии плода, профилактики кровотечения в III периоде родов и раннем послеродовом периоде.
План организации занятия:
Организационные вопросы, обоснование темы занятия - 5 мин.
Контроль исходного уровня знаний студентов - 30 мин.
Клинический разбор течения беременности, родов, послеродового периода у юных, старых первородящих и у многорожавших - 50 мин.
Итоги занятия, домашнее задание - 5 мин.
Содержание занятия.
Первые роды у женщин моложе 18 лет и старше 30 лет не всегда протекают благоприятно и сопровождаются большим числом осложнений, чем роды у женщин в возрасте 19-25 лет. Высокой остается перинатальная заболеваемость и смертность, количество оперативных вмешательств во время беременности и родов в данной группе первородящих женщин. Понятие старая и юная первородящие трактуют по-разному. Пожилой первородящей считают беременную в возрасте 25-29 лет, старой - 30 лет и старше, юной – до 18 лет включительно. Особую категорию составляют многорожавшие женщины (7 и более родов в анамнезе).
Вследствие незрелости организма у юной первородящей течение беременности чаще осложняют ранние токсикозы и гестозы, преждевременное прерывание беременности, фетоплацентарная недостаточность, гипоксия плода. В родах возможно развитие аномалий родовой деятельности, функционально узкого таза, гипоксии плода, кровотечения в последовом и послеродовом периодах, инфекционных заболеваний.
В последние десятилетия увеличилось число женщин и супружеских пар, которые, в силу социально-экономических условий, поздно вступают в брак или рожают ребенка. Помимо социально-экономических условий к причинам поздних браков и родов относят позднее начало половой жизни, различные формы полового инфантилизма, острые и хронические инфекционные заболевания в пуберантном возрасте, экстрагенитальные заболевания в зрелом возрасте, эндокринопатии, искусственные и самопроизвольные аборты, воспалительные заболевания гениталий, 1 и 2 бесплодие, доброкачественные заболевания шейки, тела матки и ее придатков.
Особенности течения и осложнения беременности и родов у старых первородящих определяют не возраст, а сопутствующая патология, которая может быть у них в данном возрасте. В ранних сроках беременности - это токсикоз беременных и самопроизвольные аборты, причиной которых могут быть нарушения формирования эмбриона и плода. В поздних сроках - это угроза прерывания беременности, рано развивающиеся и длительно текущие поздние гестозы, патология прикрепления плаценты (низкое или центральное положение), хроническая фетоплацентарная недостаточность, патология околоплодной среды (многоводие, маловодие). Во время родов, как правило, отмечают следующие осложнения: несвоевременное излитие околоплодных вод (от 18,3 до 20,45%), что в свою очередь сопровождается слабостью родовой деятельности, первичной и чаще вторичной, в том числе и слабостью потуг. Это влияет на общую продолжительность родов в сторону их увеличения (у 52,2%). Все эти факторы, особенно на фоне осложнений течения беременности, приводят к гипоксии плода и асфиксии новорожденного. Последовый период родов может осложнить патология отделения и выделения последа, гипотония матки, что так же возможно и в раннем послеродовом периоде.
В связи с возможными осложнениями беременности и родов следует своевременно проводить дородовую госпитализацию беременных для их профилактики (смотри соответствующие разделы), а в случаях нескольких осложнений, неэффективности проведенной терапии следует своевременно решать вопрос родоразрешения в пользу операции кесарева сечения. В то же для таких женщин велика ценность ребенка. В силу этого, старый возраст первородящей часто является единственным показанием к кесареву сечению.
Юной называют первородящую женщину моложе 18 лет (не достигшую возраста для вступления в брак). Вследствие незрелости организма юной первородящей в целом, особенностью родов является нарушение родовой деятельности по типу дискоординации (смотри соответствующий раздел), а так же и вышеперечисленные осложнения течения родов и послеродового периода. В связи с этим, следует перечислить комплекс мероприятий при ведении таких беременных. В них включены: дородовая подготовка в отделении патологии беременных, антенатальная диагностика состояния плода. Важна последовательность мероприятий при несвоевременном излитии околоплодных вод, своевременная диагностика аномалий родовых сил, выработка тактики ведения родов, проведение комплексного лечения и профилактики осложнений, выявление показаний для оперативного родоразрешения (кесарево сечение), профилактика кровотечений в III периоде родов и раннем послеродовом периоде.
Многорожавшей считают женщину, которая имела 7 и более родов. Особенности течения беременности и родов у этих женщин объясняют дистрофическими процессами, которые особенно выражены в матке, преждевременным старением всех органов и систем.
Синдром истощения материнского организма развивается после 7 и/или частых родов (интервал между родами менее 2 лет). Комплекс этих особенностей способствует развитию тех же осложнений течения беременности и родов, что и у старых первородящих. Грозным осложнением беременности и родов является спонтанный разрыв матки, особенно тяжело протекающий на фоне хронической анемии. Наличием анемии объясняют тяжесть течения у них гестозов, хронической и фетоплацентарной недостаточности. Наиболее опасна патология отделения и выделения детского места, а также гипотонические кровотечения в III периоде родов и раннем послеродовом периоде, гнойно-септические заболевания. Среди многорожавших отмечен рост перинатальной и материнской смертности
Профилактика осложнений у многорожавших – наблюдение в женской консультации в группе риска, своевременная госпитализация для обследования и лечения в условиях стационара. Роль центров планирования семьи в профилактике осложнений у многорожавших женщин заключается в прекращении репродуктивной функции у них после 40 лет и обеспечение интергенетического интервала не менее двух лет.
Контрольные вопросы
1. Определение - старая первородящая.
2. Определение - юная первородящая.
3. Каковы особенности течения родов у "старых" первородящих.
4. Каковы особенности течения родов у "юных" первородящих.
5. Каковы особенности течения родов у многорожавших.
6. Перечислить показания для оперативного родоразрешения у "старых" первородящих.
7. Какова роль женской консультации в подготовке к родам "юных" первородящих.
8. Профилактика осложнений в родах у многорожавших.
9. Каковы причины осложнений течения беременности и родов у "старых" первородящих
10. Планирование семьи, его цели у многорожавших
Задача № 1.
Первородящая, 32 лет поступила с указанием на излитие околоплодных вод час назад при сроке беременности 40 недель. Родовой деятельности нет.
При наружном исследовании выявлено: размеры таза нормальные, предполагаемая масса плода 3100,0. Положение плода продольное, спинка слева, головка плода прижата ко входу в малый таз. С/б плода ясное, ритмичное, 140 уд. в мин.
Предполагаемый диагноз? Какие дополнительные методы обследования следует провести для уточнения диагноза? План ведения родов.
Задача № 2.
Первородящая 36 лет, поступила с указанием на излитие околоплодных вод 2 часа назад при сроке беременности 39-40 недель. В анамнезе 1 медицинский аборт без осложнений. Во время беременности отмечала неравномерную прибавку массы тела, в анализах мочи - белок 0,165 о/оо, пастозность голеней и стоп. При наружном исследовании выявлено, что размеры таза нормальные, предполагаемая масса плода 3700,0. Положение плода продольное, предлежит тазовый конец плода, головка - в дне матки. С/б плода ясное, ритмичное, 140 уд. в мин.
Предполагаемый диагноз? Какие методы исследования следует произвести для уточнения диагноза? План родоразрешения.
Тема № 13.
РАННИЕ ТОКСИКОЗЫ
Продолжительность занятия 180 минут.
Цель занятия: изучение этиологии, патогенеза, клиники ранних токсикозов беременных, методы диагностики и лечения, профилактика.
Студент должен знать: часто встречающиеся формы токсикозов (слюнотечение, рвота беременных), а также редкие формы токсикозов (хорея беременных, остеомаляция, дерматозы, острая желтая дистрофия печени), этиологию и патогенез рвоты беременных, классификацию по клинической картине, методы диагностики, принципы лечения, показания для прерывания беременности.
Студент должен уметь: на основании жалоб, анамнеза, клинической картины, дополнительных методов исследования поставить диагноз и определить степень тяжести токсикоза, составить план лечения.
Место занятия: учебная комната, отделение патологии беременных.
Оснащение: таблицы классификации токсикозов беременных, история болезни беременных.
План организации занятия:
Обоснование темы - 5 мин.
Контроль исходного уровня знаний студентов - 30 мин.
Теоретический разбор темы и осмотр беременных с ранними токсикозами - 140 мин.
Итоги занятия, домашнее задание - 5 мин.
Содержание занятия
Токсикозами (гестозами) называют состояния беременных женщин, возникающие в связи с развитием всего плодного яйца или отдельных его элементов, характеризующиеся множественностью симптомов, из которых наиболее постоянными и выраженными являются нарушение функции центральной нервной системы, сосудистые расстройства и нарушения обмена веществ.
При удалении плодного яйца или его элементов заболевание, как правило, прекращается.
Эти состояния беременных классифицируют по сроку возникновения. Различают ранние токсикозы и поздние гестозы. Они отличаются по своему клиническому течению.
Ранний токсикоз обычно наблюдают в I триместре, и он проходит в начале II триместра беременности. Гестозы возникают во втором или третьем триместрах беременности.
Существовало множество теорий, пытающихся объяснит механизм развития раннего токсикоза: рефлекторная, неврогенная, гормональная, аллергическая, иммунная, кортико-висцеральная.
В патогенезе раннего токсикоза ведущую роль занимает нарушение функционального состояния центральной нервной системы. В ранние сроки беременности симптомы раннего токсикоза (невроза) проявляются расстройством функции желудочно-кишечного тракта. Пищевые рефлексы связаны с вегетативными центрами диэнцефальной области. Поступающие сюда с периферии афферентные сигналы могут носить извращенный характер (либо из-за изменений в рецепторах матки, либо в проводящих путях), возможны изменения и в самих центрах диэнцефальной области, что может изменить характер ответных эфферентных импульсов. При нарушенной чувствительности системы быстро наступает изменение рефлекторных реакций, нарушение пищевых функций: потеря аппетита, тошнота, слюнотечение (саливация), рвота.
Огромную роль в возникновении раннего токсикоза играют нейроэндокринные и обменные нарушения, в связи с этим при прогрессировании заболевания, постепенно развиваются изменения водно-солевого, углеводного и жирового, а затем и белкового метаболизма на фоне нарастающего истощения и снижения массы тела.
Нарушение гормонального состояния может вызывать патологические рефлекторные реакции. При рвоте беременных отмечают временное совпадение начала рвоты с пиком содержания хорионического гонадотропина, нередко отмечается снижение кортикостероидной функции надпочечников.
КЛИНИЧЕСКОЕ ТЕЧЕНИЕ.
Выделяют часто встречающиеся (рвота беременных, слюнотечение) и редкие формы раннего токсикоза (дерматозы беременных, тетания, остеомаляция, острая желтая атрофия печени, бронхиальная астма беременных).
Рвота беременных (emesis gravidarum) возникает примерно у 50-60% беременных, но в лечении нуждаются не более 8-10% из них. Чем раньше возникает рвота беременных, тем тяжелее она протекает. В зависимости от выраженности рвоты различают три степени тяжести: легкая, средняя и тяжелая.
При легкой степени (I степень) рвоты беременных общее состояние больной остается удовлетворительным. Рвота наблюдается 5 раз в сутки чаще после еды, иногда натощак. Это снижает аппетит и угнетает настроение беременной женщины. Больная теряет в массе не более 3 кг, температура тела остается в пределах нормы. Влажность кожных покровов и слизистых оболочек остается нормальной, частота пульса не превышает 80 уд/мин. Артериальное давление не изменяется. Клинические анализы мочи и крови без патологических изменений.
II степень – рвота средней степени тяжести. Общее состояние женщины заметно нарушается: рвота наблюдается от 6 до 10 раз в сутки и уже не связана с приемом пищи, потеря массы тела от 2 до 3 кг за 1,5-2 недели. Возможна субфебрильная температура. Влажность кожных покровов и слизистых оболочек остается нормальной. Тахикардия до 90-100 уд/мин. Артериальное давление может быть незначительно снижено. Ацетонурия у 20-50% больных.
III степень – тяжелая (чрезмерная) рвота беременных.
Общее состояние женщины резко ухудшается. Рвота бывает до 20-25 раз в сутки, иногда при любом движении больной. Нарушен сон, адинамия. Потеря массы тела до 8-10 кг. Кожные покровы и слизистые оболочки становятся сухими, язык обложен. Повышается температура ,2-37,5°). Тахикардия до 110-120 уд/мин, артериальное давление снижается. Беременные не удерживают ни пищу, ни воду, что приводит к обезвоживанию организма и метаболическим нарушениям. Нарушаются все виды обмена веществ. Суточный диурез снижен, ацетонурия, нередко белок и цилиндры в моче. Иногда повышается содержание гемоглобина в крови, связанное с обезвоживанием организма.
В анализах крови гипо - и диспротеинемия, гипербилирубинемия, повышение креатинина. Сдвиг кислотно-щелочного равновесия в сторону ацидоза. При исследовании электролитов находят снижение калия, натрия и кальция.
СХЕМА ДЛЯ УСТАНОВЛЕНИЯ СТЕПЕНИ ТЯЖЕСТИ РВОТЫ БЕРЕМЕННЫХ
|
Симптоматика |
Степень тяжести рвоты беременных | ||
|
Легкая |
Средняя |
Тяжелая | |
|
Аппетит |
Умеренно снижен |
значительно снижен |
отсутствует |
|
Тошнота |
Умеренная |
значительная |
постоянная, мучительная |
|
Саливация |
Умеренная |
выраженная |
густая вязкая |
|
Частота рвоты (в сутки) |
3-5 раз |
6-10 раз |
11-15 раз и чаще (до непрерывной) |
|
Частота пульса |
80-90 |
90-100 |
свыше 100 |
|
Систолическое АД |
120-110 мм. рт. ст. |
110-100 мм. рт. ст. |
ниже 100 мм. рт. ст. |
|
Удержание пищи |
в основном удерживают |
частично удерживают |
не удерживают |
|
Снижение массы тела |
1-3 кг (до 5% от исх. массы) |
3-5 кг (1 кг в нед., 6-10% исх. массы) |
св. 5 кг (2-3 кг в нед., св. 10% исх. массы) |
|
Головокружение |
Редко |
у 30-40% больных (выражено умеренно) |
у 50-60% больных (выражено значительно) |
|
Субфебрилитет |
¾ |
наблюдают редко |
у 35-80% больных |
|
Желтушность склер и кожи |
¾ |
у 5-7% больных |
у 20-30% больных |
|
Гипербилирубинемия |
¾ |
21-40 мкмоль/л |
21-60 мкмоль/л |
|
Сухость кожи |
¾ + |
++ |
+++ |
|
Стул |
один раз в 2-3 дня |
задержка стула | |
|
Диурез |
900-800 мл |
800-700 мл |
менее 700мл |
|
Ацетонурия |
¾ |
периодически у 20-50% |
у 70-100% |
Проявления раннего токсикоза беременных необходимо дифференцировать с рядом заболеваний, при которых также отмечается рвота (пищевая токсикоинфекция, гастрит, панкреатит, желчно-каменная болезнь, рак желудка, нейроинфекция и др.).
Лечение больных рвотой беременных должно быть комплексным и дифференцированным с одновременным многосторонним воздействием на различные стороны патогенеза заболевания.
Комплексная терапия рвоты беременных включает препараты, воздействующие на ЦНС, нормализующие эндокринные и обменные нарушения (в частности, водно-электролитный баланс), антигистаминные средства, витамины. При лечении необходимо соблюдать лечебно-охранительный режим. Нельзя помещать в палату двух подобных больных, так как у выздоравливающей женщины может возникнуть рецидив заболевания под влиянием больной с продолжающейся рвотой.
Для нормализации функции ЦНС используют электросон или электроанальгезию. Длительность воздействия – 60-90 минут. Курс лечения состоит из 6-8 сеансов. С целью воздействия на ЦНС может быть использована гипносуггестивная терапия. Хороший эффект дают различные варианты рефлексотерапии.
Для борьбы с обезвоживанием организма, для детоксикации и восстановления КОС применяют инфузионную терапию в количестве 2,0-2,5 л в сутки. Ежедневно в течение 5-7 дней вводят раствор Рингера-Локка ( мл), 5,0% раствор глюкозы ( мл) с аскорбиновой кислотой (5,0% раствор 3-5 мл) и инсулином (из расчета 1 ед инсулина на 4,0 г сухого вещества глюкозы). Для коррекции гипопротеинемии используют альбумин (10,0 или 20,0% раствор в количестве 100-150 мл), плазму. При нарушении КОС рекомендуют внутривенное введение натрия гидрокарбоната (5,0% раствор) или лактосола и др. В результате ликвидации обезвоживания и потери солей, а также дефицита альбуминов состояние больных быстро улучшается.
Для подавления возбудимости рвотного центра можно использовать церукал, торекан, дроперидол и др. Основным правилом медикаментозной терапии при тяжелой и средней степени тяжести рвоты является парентеральный метод введения в течение 5-7 дней (до достижения стойкого эффекта).
В комплексную терапию рвоты беременных включают внутримышечные инъекции витаминов (В1, В6, В12, С) и коферментов (кокарбоксилаза). Используют дипразин (пипольфен), оказывающий седативное действие на ЦНС, способствующий уменьшению рвоты. Препарат обладает пролонгированной антигистаминной активностью. В комплекс медикаментозной терапии включают и другие антигистаминные препараты – супрастин, диазолин, тавегил и др.
Критериями достаточности инфузионной терапии являются уменьшение обезвоживания и повышение тургора кожи, нормализация величины гематокрита, увеличение диуреза, улучшение самочувствия. Комплексную терапию продолжают до стойкого прекращения рвоты, нормализации общего состояния, постепенного нарастания массы тела. Выписка через 5 – 7 дней после прекращения рвоты.
Неэффективность проводимой терапии является показанием для прерывания беременности.
Показанием для прерывания беременности являются:
- непрекращающаяся рвота,
- нарастающее обезвоживание организма,
- прогрессирующее снижение массы тела,
- прогрессирующая ацетонурия в течение 3-4 дней,
- выраженная тахикардия,
- нарушение функций нервной системы (адинамия, апатия, бред, эйфория),
- билирубинемия (до 40-80 мкмоль/л), а гипербилирубинемия 100 мкмоль/л является критической,
- желтушное окрашивание склер и кожи.
Основой профилактики ранних токсикозов является выявление и устранение психогенных факторов и оздоровление женщин с хроническими заболеваниями печени, желудочно-кишечного тракта и т. д. до наступления беременности.
Слюнотечение (ptyalismus) может сопровождать рвоту беременных, реже возникает как самостоятельная форма раннего токсикоза. При выраженном слюнотечении за сутки беременная может терять 1 л жидкости. Обильное слюнотечение приводит к обезвоживанию организма, гипопротеинемии, мацерации кожи лица, отрицательно влияет на психику, масса тела снижается.
Лечение выраженного слюнотечения должны проводить в стационаре. Назначают полоскание полости рта настоем шалфея, ромашки, коры дуба, раствором ментола и средства, снижающие слюноотделение (церукал, дроперидол). При большой потере жидкости назначают внутривенно капельно растворы Рингера-Локка, 5,0 % глюкозы. При значительной гипопротеинемии показано вливание растворов альбумина, плазмы. Хороший эффект достигают при проведении гипноза, иглорефлексотерапии. Для предупреждения и устранения мацерации слюной кожи лица используют смазывание ее цинковой пастой, пастой Лассара или вазелином.
Дерматозы беременных – редкие формы раннего токсикоза. Это группа различных кожных заболеваний, которые возникают при беременности и проходят после ее окончания. Дерматозы появляются в виде зуда, крапивницы, герпетических высыпаний.
Наиболее частой формой дерматоза является зуд беременных (pruritus gravidarum). Зуд может появляться в первые месяцы и в конце беременности, ограничиваться областью наружных половых органов или распространяется по всему телу. Зуд нередко бывает мучительным, вызывает бессонницу, раздражительность или подавление настроения. Зуд при беременности необходимо дифференцировать с заболеваниями, которые сопровождаются зудом: сахарный диабет, грибковые заболевания кожи, трихомониаз, аллергические реакции.
Лечение заключается в назначении седативных средств, десенсибилизирующих (димедрола, пипольфена), витаминов В1 и В6, общее ультрафиолетового облучения.
Тетания беременных (tetania gravidarum) проявляется судорогами мышц верхних конечностей ("рука акушера"), реже нижних конечностей ("нога балерины"), лица ("рыбий рот"). В основе заболевания лежит понижение или выпадение функции паращитовидных желез и, как следствие, нарушение обмена кальция. При тяжелом течении заболевания или обострении во время беременности латентно протекающей тетании, следует прервать беременность. Для лечения применяют паратиреоидин, кальций, дигидротахистерол, витамин D.
Остеомаляция беременных (osteomalacia gravidarum) в выраженной форме встречается крайне редко. Беременность в этих случаях абсолютно противопоказана. Чаще наблюдают стертую форму остеомаляции - симфизиопатию. Заболевание связано с нарушением фосфорно-кальциевого обмена, декальцинацией и размягчением костей скелета. Основными проявлениями симфизиопатии являются боли в ногах, костях таза, мышцах. Появляются общая слабость, утомляемость, парестезии; изменяется походка ("утиная"), повышаются сухожильные рефлексы. Пальпация лобкового сочленения болезненна. На рентгенограммах таза иногда обнаруживают расхождение костей лобкового сочленения, однако, в отличие от истинной остеомаляции в костях отсутствуют деструктивные изменения. Стертая форма остеомаляции – проявление гиповитаминоза D.
Лечение заболевания. Хороший эффект дает применение витамина D, рыбьего жира, общего ультрафиолетового облучения, общего и местного, прогестерона.
Острая желтая атрофия печени. (atrophia heratis blava acuta) наблюдается чрезвычайно редко и может быть исходом чрезмерной рвоты беременных или возникнуть независимо от нее. В результате жирового и белкового перерождения печеночных клеток происходит уменьшение размеров печени, возникновение некрозов и атрофии печени. Заболевание крайне тяжелое (интенсивная желтуха, зуд, рвота, судорожные припадки, кома), обычно приводит к гибели больной.
Лечение заключается в немедленном прерывании беременности, хотя и прерывание беременности редко улучшает прогноз.
Бронхиальная астма беременных (asthma bronchiale gravidarum) наблюдается очень редко. Причиной возникновения бронхиальной астмы является гипофункция паращитовидных желез и нарушение кальциевого обмена.
Лечение: препараты кальция, витамины группы «В», седативные средства, обычно, дают положительный результат.
Бронхиальную астму беременных необходимо дифференцировать с обострением бронхиальной астмы, существовавшей до беременности.
Профилактика ранних токсикозов заключается в своевременном лечении хронических заболеваний, устранении психических нагрузок, неблагоприятных воздействий внешней среды.
Большое значение имеет ранняя диагностика и лечение начальных (легких) проявлений токсикоза, а, следовательно, предупреждение развития тяжелых форм заболеваний.
Контрольные вопросы:
1. Что называют гестозами.
2. Классификация гестозов в зависимости от срока беременности.
3. Назвать основные формы ранних токсикозов.
4. Классификация рвоты беременных по степени тяжести.
5. Клиника легкой степени рвоты беременных.
6. Клиника средней степени рвоты беременных.
7. Клиника тяжелой степени рвоты беременных.
8. Объем лечения при легкой степени рвоты беременных.
9. Объем лечения при средней степени рвоты беременных.
10. Объем лечения при тяжелой степени рвоты беременных.
11. Показания к прерыванию беременности при рвоте беременных.
12. Профилактика ранних токсикозов.
Задача № 1.
В отделение поступила беременная Д. 24 лет с жалобами на тошноту, рвоту 3-5 раз в сутки, чаще после приема пищи, снижение аппетита, раздражительность. За последнюю неделю снижение массы тела на 1 кг. Срок беременности 6-7 недель.
Общее состояние при поступлении удовлетворительное. Температура тема нормальная. Кожные покровы и слизистые обычной окраски и влажности. Пульс 90 уд. в мин. Артериальное давление 120/70 мм рт. ст.
Анализ крови и мочи без патологических изменений.
Диагноз? План ведения?
Задача № 2.
В отделение доставлена машиной скорой помощи беременная Т. 21 года. Беременность 7-8 нед. Жалобы на постоянную тошноту, рвоту 15-16 раз и чаще в сутки, пищу не удерживает. Слабость, апатия. За 10 дней снижение массы тела на 3,5 кг.
Состояние больной средней тяжести, истощена, изо рта запах ацетона. Температура субфебрильная, кожа желтушная, сухая. Пульс 110 уд., слабого наполнения и напряжения. Артериальное давление 90/60 мм рт. ст. Тоны сердца приглушены. Язык обложен белым налетом, сухой. Живот мягкий, безболезненный. Диурез снижен до 400 мл в сутки. В крови повышение остаточного азота, мочевины, билирубина, снижение содержания альбуминов, холестерина, калия, хлоридов. В анализе мочи протеино - и цилиндрурия, реакция на ацетон резко положительная.
Диагноз? План ведения?
Тема № 14.
ПОЗДНИЕ ГЕСТОЗЫ
Продолжительность занятия - 180 минут.
Цель занятия: изучение этиологии, патогенеза, клинических проявлений позднего гестоза, дополнительных методов исследования, принципов терапии и профилактики данной патологии, выбора способа и срока родоразрешения в зависимости от степени тяжести гестоза, необходимости взаимодействия акушера-гинеколога и анестезиолога для разработки плана интенсивной терапии.
Студент должен знать: определение понятия позднего гестоза, классификацию, патогенез, клинику, диагностику, дифференциальную диагностику, терапию во время беременности, в родах, послеродовом периоде, влияние на показатель материнской и перинатальной заболеваемости и смертности, значение триады Цангемейстера в диагностике данной патологии, клинических и лабораторных методов исследования (офтальмоскопия, УЗИ, гемостазиограмма, кардиомониторное исследование и др.), фармакологические препараты, применяемые в терапии позднего гестоза, основные принципы интенсивной терапии и оказания экстренной медицинской помощи при тяжелых формах заболевания, а также принципы ведения родов при данной патологии.
Студент должен уметь: собрать анамнез, произвести осмотр беременной, оценить данные лабораторных и дополнительных исследований, поставить диагноз и оценить степень тяжести позднего гестоза, назначить лечение.
Место занятия: палата отделения патологии беременных, палата интенсивной терапии (палата эклампсии), учебная комната.
Оснащение: истории болезни, таблицы, кардиомонитор, ультразвуковой аппарат, тонометр, набор для оказания экстренной помощи при эклампсии.
План организации занятия:
Организационные вопросы, обоснование темы занятия - 10мин.
Контроль исходного уровня знаний студентов - 35 мин.
Теоретический разбор и демонстрация беременных с поздним гестозом, разбор их истории родов. Обучение методике осмотра и выявления клинических проявлений заболевания, оценке показателей дополнительных методов исследования. Изучение принципов рациональной терапии и оценки ее эффективности. Демонстрация набора для оказания экстренной помощи при эклампсии - 140 мин.
Подведение итогов занятия, домашнее задание - 5 мин..
Содержание занятия:
Поздний гестоз – патологическое состояние беременных, которое возникает во второй половине беременности (после 16 нед.), после родоразрешения признаки болезни уменьшаются и у большинства женщин полностью исчезают. Поздний гестоз характеризуется функциональной недостаточностью органов и систем, проявляется триадой основных симптомов (отеки, протеинурия, гипертензия). В современном акушерстве наряду с термином "поздний гестоз" используют термины "нефропатия", "гипертензия беременных", "капилляротоксикоз", "преэклампсия" и др. Частота позднего гестоза в среднем колеблется от 2 до 14%. Значительно чаще поздний гестоз встречают у беременных с экстрагенитальной патологией (заболевания почек, сердечно-сосудистой системы и др.), у старых и юных первородящих, у женщин из социально-экономически неблагополучной группы населения; и у близких родственниц которых (матерей, сестер) наблюдался поздний гестоз. Известно, что поздний гестоз вызывает нарушение функции фетоплацентарной системы тем в большей степени, чем тяжелее проявления позднего гестоза.
Этиология позднего гестоза до настоящего времени окончательно не установлена. Существующее представление о причинах развития позднего гестоза включает более 20 теорий: иммунологическая, теория интоксикации и повреждения эндотелия, гемодинамическая, эндокринологическая, плацентарная (морфологические изменения в плаценте, нарушение продукции гормонов), психогенная и неврологическая, наследственная и др. Большинство исследователей склоняются к мнению о полиэтиологичности возникновения позднего гестоза.
Во второй половине беременности имеет место ряд физиологических изменений в организме беременных, предрасполагающих к развитию позднего гестоза: увеличение объема циркулирующей крови до 150% от исходного уровня, умеренное повышение периферического сопротивления, образование маточно-плацентарного кровотока, увеличение легочного кровотока со склонностью к гипертензии, частичная окклюзия в системе нижней полой вены, умеренная гиперкоагуляция, нарастание скорости клубочковой фильтрации за счет повышения эффективного почечного плазмотока, умеренная протеинурия, т. е. более 300 мг в сутки, снижение абсорбции в канальцах, задержка реабсорбции натрия за счет прогестерона, повышение альдостерона в крови в 20 раз.
Основными патофизиологическими аспектами развития позднего гестоза являются: спазм артериол, изменение внутрисосудистого объема (уменьшение объема плазмы, повышение показателей гемоглобина и гематокрита), прогрессивное снижение резистентности к прессорному действию катехоламинов и ангиотензина П, нарушение свертывания крови в виде хронического синдрома диссеминированного внутрисосудистого свертывания, поражение почек в виде клубочкового эндотелиоза, который имеет почти полное сходство с мембранозным гломерулонефритом, избыточный выброс ренина и ангиотензина, повышение активности альдостерона, снижение дезинтоксикационной и белковообразующей функции печени, развитие почечной недостаточности на фоне ишемии, задержка жидкости в интерстициальном пространстве, метаболический ацидоз, отек мозга, спазм сосудов головного мозга, кровоизлияния, которые проявляются мозговыми симптомами и наступлением судорожных припадков; нарушением маточно-плацентарного кровотока, вследствие чего развивается внутриутробная гипоксия плода и его гипотрофия.
Поздний гестоз классифицируют по клиническим признакам на 4 формы: водянку, нефропатию беременных (легкая, средней тяжести, тяжелая), преэклампсию и эклампсию. Различные формы гестоза рассматривают как этапы единого патологического процесса. Некоторые авторы признают существование гипертензии беременных, как моносимптомной формы гестоза.
В зарубежной классификации различают гипертензию беременных, преэклампсию и эклампсию беременных.
Всемирная организация здравоохранения (1989) предлагает следующую классификацию:
1. Артериальная гипертензия беременных без протеинурии.
2. Протеинурия беременных.
3. Преэклампсия – сочетание артериальной гипертензии с протеинурией.
4. Эклампсия.
5. Скрытая артериальная гипертензия, скрытая болезнь почек и другие заболевания, проявляющиеся только во время беременности.
6. Ранее известные заболевания, сопровождающиеся артериальной гипертензией.
7. Преэклампсия и эклампсия, осложнившая ранее известные
a) артериальную гипертензию
b) болезнь почек.
По этой классификации каждый вид гестоза по времени возникновения подразделяют на возникшие во время беременности, во время родов и в первые 48 часов послеродового периода.
Широко используют разделение поздних гестозов на "чистые", развившиеся у ранее соматически здоровых женщин, и "сочетанные", т. е. развившиеся на фоне заболеваний сердечно-сосудистой системы, почек и др.
Классическая триада симптомов позднего гестоза (отеки, протеинурия и гипертензия), описанная в 1913 г. немецким акушером Цангенмейстером, обусловлена рядом патогенетических факторов, которые взаимосвязаны друг с другом и представляют собой нарушения жизненно важных функций организма.
Клиника позднего гестоза и его диагностика основывается на определении симптомов триады Цангенмейстера. Оценку степени тяжести нефропатии осуществляют с помощью шкалы Виттлингера.
ШКАЛА ВИТТЛИНГЕРА
Симптомы Баллы
Отеки:
отсутствуют 0
локальные 2
генерализованные 4
Прибавка массы тела:
до 12 кг 0
от 13 до 15 кг 2
от 16 кг и выше 4
Протеинурия:
отсутствует 0
до 1 г в сутки 2
от 2 до 3 г в сутки 4
от 4 г и выше 6
Артериальное давление:
120/80 мм рт. ст. 0
140/90 мм рт. ст. 2
160/100 мм рт. ст. 4
180/110 мм рт. ст. 8
Диурез:
более 1000 мл в сутки 0
900-600 мл в сутки 4
менее 500 мл в сутки 6
анурия более 6 часов 8
Субъективные симптомы:
отсутствуют 0
имеются 4
Сумма от2 до 10 баллов - легкая степень нефропатии, от 11 до 20 баллов - средняя степень тяжести нефропатии, более 21 балла - тяжелая нефропатия.
В практическом отношении полезно определять среднее АД по формуле:
![]() =
=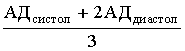
В норме среднее АД должно быть не более 100 мм рт. ст., увеличение показателя на 15 мм рт. ст. свидетельствует о начале заболевания.
С целью диагностики гестоза следует производить взвешивание беременных, измерение АД на обеих руках, исследование мочи еженедельно в III триместре беременности, осуществлять тщательное акушерское исследование, при необходимости привлекать других специалистов (окулиста, терапевта, невропатолога и др.). Применяют пробу на гидрофильность тканей по Мак Клюру-Олдричу (определяется "волдырь" после внутрикожного введения 0,9% NaCl, который рассасывается менее, чем за 35 минут при отеках). Традиционное значение имеет определение протеинурии, контроль за диурезом. К ранним симптомам артериальной гипертензии относят снижение пульсового давления до 30 мм. рт. ст. и ниже, асимметрию показателей АД. Особого внимания заслуживает диагностика нарушений функции почек. С этой целью определяют уровень протеинурии и цилиндрурии в однократной и суточной пробах мочи, относительная плотность мочи и суточный диурез в пробе мочи по Зимницкому (для позднего гестоза характерна изостенурия и никтурия). Диагностическое значение имеют и показатели биохимического исследования крови: гипопротеинемия, снижение коэффициента альбумин-глобулин ниже единицы, нарастание содержания мочевины и креатинина и т. д. Важную роль играет исследование свертывающей системы крови, при котором возможна тромбоцитопения (снижение количества тромбоцитов до 160 тыс. и ниже), увеличение продуктов деградации фибрина. С целью оценки состояния плода производят УЗ исследование, кардиомониторинг, амниоскопию (диагностика гипоксии плода и внутриутробной задержки роста плода). Офтальмоскопия является информативным методом оценки состояния сосудов глазного дна, при котором выявляют ангиопатию, кровоизлияния, отек и отслойку сетчатки. Поздний гестоз дифференцируют от заболеваний почек (гломеруло - и пиелонефрита), гипертонической болезни. Для чего определяют пробу Зимницкого и Нечипоренко, проводят бактериологическое исследование мочи.
Наиболее легкой формой позднего гестоза является водянка беременных, которая проявляется отеками. Различают 4 степени их распространения: 1 степень – отеки ног, 2 степень – отеки ног и живота, 3 степень – отеки ног, живота и лица, 4 степень – анасарка. Масса тела беременной вследствие отеков увеличивается свыше 350 г в неделю. Снижается суточный диурез. Дефицит выделения воды может достигнуть 30-60% и более. Лечение этой формы гестоза можно производить амбулаторно, но при нарастании отеков беременную госпитализируют в стационар. Водянка беременных может переходить в следующую стадию позднего гестоза (ПГ) – нефропатию беременных.
Классическими признаками нефропатии являются отеки, протеинурия и гипертензия. У части больных наблюдают только 2 признака. К более редким формам относят моносимптомные гестозы: гипертензия беременных и протеинурия.
Следующей стадией развития ПГ является преэклампсия. Кроме признаков, свойственных нефропатии, появляются симптомы нарушения мозгового кровообращения, повышения внутричерепного давления и отека мозга: головная боль, нарушение зрения, боли в эпигастральной области, тошнота, рвота, сонливость, снижение реакции на внешние раздражители или, наоборот, возбуждение и эйфория. Длительность преэклампсии может быть от нескольких часов до нескольких минут.
Высшей формой ПГ является эклампсия – тяжелейшая форма гестоза, основным проявлением которой являются судороги с потерей сознания на фоне спазма сосудов, кровоизлияний и отека головного мозга. Припадки могут возникать внезапно, но чаще развиваются на фоне симптомов преэклампсии. Клинические проявления эклампсии развиваются в определенной последовательности. Различают 4 этапа судорожного припадка: 1 этап – фибриллярные сокращения мышц лица, 2 этап – тонические судороги с нарушением дыхания и потерей сознания, 3 этап – клонические судороги, на высоте припадка резко повышается АД, появляются кровоизлияния, прогрессирует отек мозга (такие же изменения проявляются в легких и других паренхиматозных органах), 4 этап – разрешающий. Осложнения эклампсии: сердечная недостаточность, отек легких, мозговая кома, кровоизлияния в мозг, в сетчатку глаза, печеночная и почечная недостаточность, преждевременная отслойка нормально расположенной плаценты, гипоксия и гибель плода. При данной патологии все манипуляции (влагалищное исследование, венопункция и т. д.) производят под масочным наркозом. При возникновении предвестников приступа эклампсии производят введение дроперидола 5-10 мг в сочетании с седуксеном 5-10 мг. Если судорожная готовность не купируется, то дополнительно вводят промедол 20 мг или пипольфен 25-50 мг. При возникновении приступа вводят роторасширитель, язык захватывают языкодержателем, начинают вспомогательную вентиляцию маской или переводят на искусственную вентиляцию легких, внутривенно вводят препараты, как и при возникновении предвестников эклампсии. На фоне медикаментозного лечебно-охранительного режима начинают гипотензивную терапию. При лечении сульфатом магния доза сухого магния составляет 50 г в сутки, из них 12,5 г вводят в течение первого часа. При введении сульфата магния используют инфузоматы. Осуществляют строгий контроль частоты дыхания и сердцебиения пациентки. Параллельно проводят инфузионную терапию с целью восполнения ОЦК.
Лечение позднего гестоза целесообразно осуществлять совместно с анестезиологом-реаниматологом.
Применение патологически обоснованной терапии, оказание неотложной помощи и определение сроков родоразрешения позволяет избежать перехода в более тяжелые формы – преэклампсию и эклампсию.
ТЕРАПИЯ ГЕСТОЗОВ.
Лечение позднего гестоза должно быть патогенетически обоснованным и должно зависеть от степени тяжести гестоза. Терапия включает в себя прежде всего воздействие на центральную нервную систему (понятие лечебно-охранительного режима по Строганову), гипотензивную терапию (препараты центрального и периферического действия, ганглиоблокаторы, магнезиальная терапия по Бровкину), устранение сосудистых расстройств, гиповолемии, хронического ДВС синдрома, нормализацию водно-электролитного, белкового, углеводного баланса, КОС крови, маточно-плацентарного кровотока и т. д.
При проведении терапии следует согласовать назначения с анестезиологом и придерживаться следующих положений:
· воздействовать на центральную нервную систему с целью создания лечебно-охранительного режима;
· снять генерализованный спазм сосудов – магнезиальная терапия;
· нормализация сосудистой проницаемости, ликвидация гиповолемии;
· улучшить кровоток в почках и стимулировать их мочевыделительную функцию;
· регулировать водно-солевой обмен;
· нормализовать метаболизм;
· нормализовать реологические и коагуляционные свойства крови;
· проводить антиоксидантную терапию;
· профилактика и лечение внутриутробной гипоксии и гипотрофии плода;
· не допускать утяжеления гестоза путем своевременного щадящегородоразрешения;
· проводить роды с адекватным обезболиванием, ранней амниотомией, с применением управляемой нормотонии или наложением акушерских щипцов во II периоде родов;
· проводить профилактику кровопотери и коагуляционных расстройств в родах и раннем послеродовом периоде;
· обратить внимание на ведение послеродового периода.
Магнезиальная терапия: 15 г сульфата магния при нефропатии I степени, 25 г – при нефропатии II степени, 30 г – при нефропатии III степени. Точность дозировки и ритма введения достигается использованием инфузомата. Управляемая гипотензия в родах – пентамин, арфонад.
Степень тяжести позднего гестоза определяет сроки родоразрешения. Показаниями к досрочному родоразрешению являются: нефропатия II степени тяжести, при отсутствии эффекта от лечения в течение 1-2 недель; нефропатия, сопровождающаяся выраженной гипотрофией плода и фето-плацентарной недостаточностью, тяжелая форма гестоза при безуспешной терапии в течение 1-2 дней; преэклампсия, при которой родоразрешение производится в течение 12-24 часов на фоне проводимой интенсивной терапии; экстренное родоразрешение при возникновении эклампсии.
Родоразрешение через естественные родовые пути проводят при подготовленной шейке матки путем амниотомии с последующим введением утеротонических средств. Ведение родов осуществляют под кардиомониторным контролем за состоянием плода и сократительной деятельностью матки.
У женщин с поздним гестозом кесарево сечение проводят по следующим показаниям: эклампсия, преэклампсия, тяжелая форма нефропатии при безуспешной интенсивной терапии, коматозное состояние, анурия, амавроз, отслойка сетчатки, кровоизлияние в сетчатку, в мозг; отсутствие эффекта от проводимого родовозбуждения, сочетание позднего гестоза с акушерской патологией.
Профилактические мероприятия включают в себя выявление и взятие на особый учет беременных, составляющих группу повышенного риска развития позднего гестоза, раннюю диагностику и госпитализацию данных больных.
Показанием к досрочному прерыванию беременности является нефропатия II степени тяжести при отсутствии эффекта от лечения в течение 1-2 недель, нефропатия, сопровождающаяся выраженной гипотрофией плода, тяжелые формы гестоза при отсутствии эффекта от проводимой интенсивной терапии в течение 1-2 суток..
ОСЛОЖНЕНИЯ ЭКЛАМПСИИ.
1. Аритмия, сердечная недостаточность, отек легких.
2. Отек мозга, кома, тромбозы, геморрагии.
3. Синдром диссеминированного внутрисосудистого свертывания, гемолитическая ангиопатия.
4. Некроз печени, кровоизлияния, разрыв капсулы.
5. Острая обструкция дыхательных путей, шоковое легкое.
6. Острый некроз почек, кровоизлияние.
7. Отслойка сетчатки, кровоизлияние.
Контрольные вопросы:
1. Определение понятия позднего гестоза.
2. Основные патогенетические звенья развития позднего гестоза.
3. Классификация позднего гестоза.
4. Клинические проявления различных форм позднего гестоза.
5. Способы диагностики и дифференциальной диагностики.
6. Принципы терапии водянки и легкой формы нефропатии беременных.
7. Принципы терапии тяжелых форм гестозов.
8. Оказание первой помощи и принципы интенсивной терапии при эклампсии.
9. Способы подготовки к родам и особенности ведения родов при позднем гестозе.
10. Осложнения гестоза.
Задача № 1.
В родильный дом поступила первобеременная 17 лет со сроком беременности 34 нед. Отмечает прибавку в весе 2 кг за последние 2 недели, периодическое повышение АД до 135/90 мм рт. ст. В возрасте 13 лет беременная перенесла пиелонефрит.
При обследовании обнаружено: в анализе мочи содержание белка 0,99 г/л, лейкоцитов 20-25 в поле зрения, эритроцитов 0-1 в поле зрения, большое количество бактерий.
Диагноз? План обследования, терапия?
Задача № 2.
В родильный дом доставлена машиной "скорой помощи" первородящая 26 лет. Беременность доношенная. В течение 2 часов отмечает схваткообразные боли внизу живота, ,боли в эпигастральной области, тошноту, головную боль.
При осмотре наблюдаются фибриллярные подергивания мимических мышц, АД 140/95 мм рт. ст. Пастозность голеней.
При влагалищном исследовании обнаружена "зрелая" шейка матки, головное предлежание.
Диагноз? Что делать?
Тема № 15.
ПРЕДЛЕЖАНИЕ ПЛАЦЕНТЫ. ПРЕЖДЕВРЕМЕННАЯ ОТСЛОЙКА НОРМАЛЬНО РАСПОЛОЖЕННОЙ ПЛАЦЕНТЫ.
Продолжительность занятия - 180 минут.
Цель занятия: научить студентов выявлять причины кровотечений до рождения плода, особенно при предлежании плаценты и преждевременной отслойке нормально расположенной плаценты, научить диагностике и рациональному лечению при этой патологии.
Студент должен знать: этиологию, классификацию, клинику, диагностику, течение беременности и родов, лечение (консервативное и хирургическое), методы родоразрешения при предлежании и преждевременной отслойке нормально расположенной плаценты: этиология, диагностика, лечение, геморрагический шок и ДВС-синдром при этих состояниях.
Студент должен уметь: на основании анамнеза, жалоб больной, объективного исследования и дополнительных методов обследования поставить диагноз предлежания плаценты или преждевременной отслойки нормально расположенной плаценты, оценить состояние беременной или роженицы и составить план ведения беременности или родов, определить показания к хирургическому лечению.
Место занятия: отделение патологии беременных, родильное отделение, операционная, послеродовое отделение.

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 4 5 6 7 8 9 10 |



