Симптомы
При выписке, подгруппы
Через 1 год, подгруппы
р А.1.
- А.1-1.
р А.2.
- А.2-2.
рА.3.
- А.3-3.
А.1.,
n=11
А.2.,
n=28
А.3.,
n=7
А.1.-1.,
n=11
А.2.-2.,
n=28
А.3.-3.,
n=7
ЧСС/ мин.2
77,3
(74,5-91,0)
79,3
(75,1-83,5)
82,7
(73,8-91,7)
75,4
(68,3-82,4)
73,0
(70,2-75,8)
81,4
(70,2-92,6)
0,58
0,01
0,83
Тромбоциты х109/л
354,25
(234,12-414,38)
467,04
(394,17-539,91)
349,67
(245,1-
454,24)
245,45
(192,62-298,28)
240,54 (212,91-268,17)
207,43 (163,48-251,38)
0,006
0,00001
0,02
Лейкоциты х109/л
7,41
(6,13-8,69)
9,53
(8,82-10,25)
10,20
(7,42-12,98)
6,38
(4,76-8,00)
7,78
(6,94-8,61)
7,37
(5,96-8,78)
0,27
0,001
0,05
СОЭ,
мм/час
32,25
(16,09-48,41)
38,35
(31,87-44,83)
37,83
(21,85-53,81)
14,73
(8,34-21,12)
13,29
(8,87-17,70)
14,00
(4,31-23,69)
0,04
0,0000
0,01
Уровень АСТ, МЕ/л
54,00
(32,33-75,67)
85,35
(62,79-107,91)
32,74
(21,28-44,21)
34,10
(17,73-50,47)
22,82
(18,93-26,71)
34,10
(15,29-52,91)
0,11
0,00001
0,88
Уровень АЛТ, МЕ/л
46,62
(31,93-61,32)
90,56
(64,85-116,27)
41,16
(8,42-65,75)
41,60
(18,06-65,14)
26,43
(19,97-32,90)
30,47
(11,01-49,94)
0,57
0,0001
0,42
На основании изучения динамики уровней АЛТ и АСТ, нами получены данные, позволяющие утверждать, что синдром цитолиза гепатоцитов, имевший место у больных нетяжелого и тяжелого течения при выписке из стационара, носил преходящий характер, связан с массивной АБТ, что подтвердилось нормализацией уровня трансаминаз через 12 месяцев.
Сравнение основных клинико-лабораторных показателей у больных легионеллезной внебольничной пневмонией с нетяжелым (подгруппа А.1.), тяжелым (подгруппа А.2.) и крайне тяжелым течением (подгруппа А.3.) при выписке из стационара и через 1 год показано в табл. 11.
Что касается патологических изменений в легких, определяемых у некоторых пациентов по данным лучевой диагностики (рентгенография) при выписке из стационара, аналогичные изменения нами отмечены у этих же больных через 12 месяцев (рентгенография и у части больных компьютерная томография).
Нами установлено, что качество жизни у больных, перенесших легионеллезную внебольничную пневмонию, в сравнении с взрослым населением РФ имеет разнонаправленные достоверные отличия по пяти показателям из восьми, оцениваемым по опроснику SF-36.
Сниженное качество жизни по сравнению с качеством жизни взрослого населения РФ обусловлено ограничением уровня физической активности у мужчин, повышенным объемом субъективных болевых ощущений и уменьшенным объемом социальных связей и социальной активности.
В то же время мы обнаружили у больных, перенесших легионеллезную пневмонию, позитивные отличия: меньшую тревожность и беспокойство и увеличенные значения показателей, отражающих жизнеспособность, в сравнении с взрослым населением РФ, что, по нашему мнению, может быть обусловлено позитивным влиянием на ментальную сферу благополучного исхода «неизвестной», «опасной», «смертельной» болезни, которая «миновала». Сравнительные данные по исследованию качества жизни отражены на рис. 2 – 5.
Аналогичное катамнестическое исследование КЖ (опросник SF-36) было проведено в Нидерландах. Качество жизни 122 человек, перенесших болезнь легионеров во время эпидемической вспышки легионеллеза в Нидерландах, через 17 месяцев после окончания стационарного лечения сравнивали со среднепопуляционными показателями КЖ взрослого населения Нидерландов. У лиц, перенесших болезнь легионеров, по семи показателям из восьми качество жизни было снижено в сравнении с взрослым населением Нидерландов [Lettinga K. D., et al. 2002].
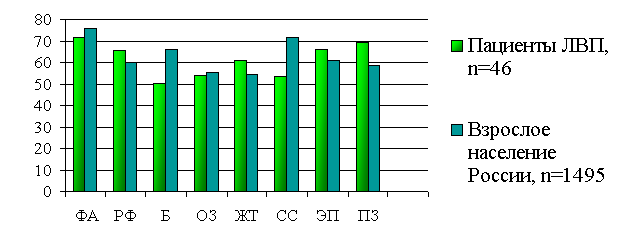
*- достоверные различия между пациентами, перенесшими легионеллезную внебольничную пневмонию (ЛВП), и взрослым населением РФ.
Рис. 2. Качество жизни пациентов через 12 месяцев после перенесенной легионеллезной внебольничной пневмонии в сравнении с взрослым населением РФ


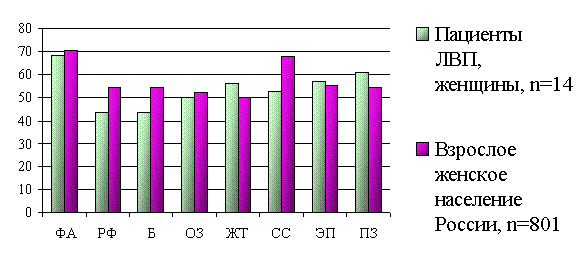
*
*
*- достоверные различия между пациентами женщинами, перенесшими легионеллезную внебольничную пневмонию (ЛПВ), и взрослым женским населением РФ.
Рис. 3. Качество жизни пациентов женщин через 12 месяцев после перенесенной легионеллезной внебольничной пневмонии в сравнении с взрослым женским населением РФ
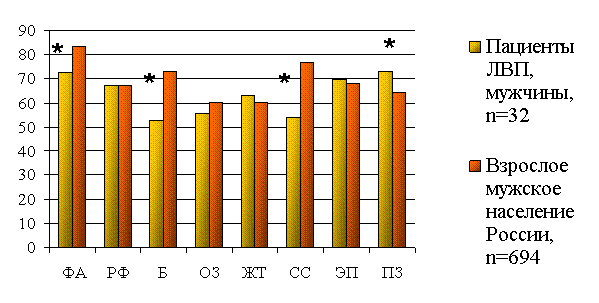
*- достоверные различия между пациентами мужчинами, перенесшими легионеллезную внебольничную пневмонию (ВЛП), и взрослым мужским населением РФ.
Рис. 4. Качество жизни пациентов мужчин через 12 месяцев после перенесенной легионеллезной внебольничной пневмонии в сравнении с взрослым мужским населением РФ
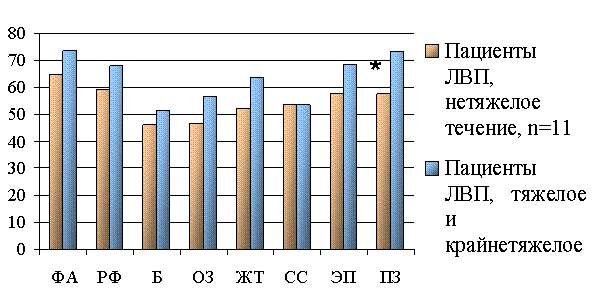
*- достоверные различия между пациентами, перенесшими легионеллезную внебольничную пневмонию (ЛВП) разной тяжести.
Рис. 5. Качество жизни пациентов через 12 месяцев после перенесенной легионеллезной внебольничной пневмонии различной тяжести
Фактором, усугубляющим нарушение качества жизни, является посттравматическое стрессовое расстройство (ПТСР), характеризующееся развитием типичных симптомов после пережитых травмирующих событий. У выживших пациентов в ОРИТ доказана связь между развитием ПТСР и нарушением качества жизни, обусловленного состоянием здоровья [Schelling G., et al. 1998]. Опасная для жизни болезнь легионеров является примером такого стрессового события [Wilson J. P., 1994].
В связи с этим, по мнению Lettinga K. D. нельзя исключить вероятность того, что опасная для жизни болезнь, эпидемическая вспышка которой широко и часто освещалась в СМИ, играет роль в развитии наблюдаемых последствий. Кроме того, сильный и преувеличенный страх ситуаций в повседневной жизни, связанных с болезнью легионеров, таких, как контакт с водой в душевых установках, который может привести к повторному заражению от возбудителя L. pneumophila, может играть дополнительную роль в развитии хронического стресса и дальнейшей устойчивости симптомов [Lettinga K. D., et al. 2002].
Результаты нашего исследования свидетельствуют о том, что медицинские работники должны быть осведомлены о возможности устойчивости симптомов и нарушения качества жизни, обусловленного состоянием здоровья, особенно в ситуации эпидемии, поскольку пациенты будут обращаться к ним за помощью с подобными жалобами. Осведомленность в этих вопросах поможет оказать более качественную помощь таким пациентам.
5. Клинико-организационное руководство «Порядок оказания медицинской помощи при легионеллезной инфекции»
На основе комплексного подхода разработано руководство по своевременному выявлению легионеллезной инфекции и оказанию медицинской помощи в условиях возникновения вспышки легионеллеза.
Руководство позволяет обеспечить своевременное и качественное оказание медицинской помощи от момента первичного обращения пациентов с внебольничной пневмонией и подозрением на легионеллезную инфекцию, до диагностики легионеллезной внебольничной пневмонии, лечения, реабилитации и последующего динамического наблюдения за больными. В организации медицинской помощи при легионеллезной инфекции выделяются 2 этапа.
1 этап – доэпидемический, в задачу которого входит контроль текущей заболеваемости внебольничной пневмонией. При подъеме заболеваемости внебольничной пневмонией более чем на 20-25% от ординарного уровня (уровень среднемесячной заболеваемости в данном муниципальном образовании) необходимо незамедлительное уведомление органа управления здравоохранением и территориальное управление Роспотребнадзора субъекта РФ.
Срочное направление биологических сред пациентов (образцы сыворотки крови, мочи, мокроты, мазков из ротоглотки, ротоглоточных смывов, бронхиального секрета) с диагнозом «внебольничная пневмония» в референс-лабораторию (прикрепление к лаборатории утверждается заранее) для идентификации возбудителя. О каждом случае заболевания легионеллезной инфекцией главный врач медицинского учреждения в установленном порядке в течение 12 часов посылает экстренное извещение по установленной форме (ф.058/у) в территориальное учреждение Роспотребнадзора по месту выявления заболевания, указав диагноз и результаты лабораторного исследования, на основании которых диагноз установлен.
При выявлении 2-х и более, подтвержденных лабораторно, случаев легионеллеза, связанных с одним источником, территориальное учреждение Роспотребнадзора в установленном порядке в течение 24 часов направляет экстренное донесение в адрес Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека и в адрес Центра по легионеллезу, сотрудничающего с ВОЗ ( г. Москва, ул. , ГУ НИИЭМ им. Гамалеи РАМН).
Подозрение на эпидемическую вспышку легионеллезной этиологии возникает при выявлении в очаге 2-х и более случаев инфекции, подтвержденных клинически, рентгенологически и хотя бы одним из микробиологических методов, входящим в стандарты лабораторной диагностики легионеллеза.
2 этап – при установлении эпидемической вспышки легионеллеза (компетенция Управления Роспотребнадзора субъекта РФ). На этом этапе проводятся мероприятия по формированию оперативного штаба по координации действий в период вспышки легионеллезной инфекции и организации работы медицинского учреждения муниципального образования в режиме чрезвычайной ситуации (ЧС).
Диагностический и лечебный алгоритмы медицинской помощи изложены в разработанном нами клинико-организационном руководстве «Порядок оказания медицинской помощи при легионеллезной инфекции» (Екатеринбург, 2007) и обеспечивались в период вспышки его неукоснительным выполнением. В руководстве отражены вопросы эпидемиологии, диагностики, критерии тяжести легионеллезной пневмонии, показания для госпитализации в инфекционное отделение и ОРИТ; объем диагностических исследований, формулировка диагноза в очаге легионеллезной инфекции; тактика антибактериальной терапии и критерии достаточности антибактериальной терапии, показания к выписке из стационара и динамическое наблюдение за больными после выписки из стационара.
Клинико-организационное руководство включает 6 практических приложений (представлены в диссертации в разделе Приложения):
1. Схема организационной модели медицинской помощи в условиях возникновения эпидемической вспышки легионеллезной инфекции.
2. Функции оперативного штаба по координации действий в период вспышки легионеллезной инфекции.
3. Функции медицинского учреждения муниципального образования, участвующего в оказании медицинской помощи пациентам с легионеллезной инфекцией (ЦРБ, ЦГБ).
4. Объем обязательных исследований в приемном покое у пациентов с диагнозом «Внебольничная пневмония» в ЦГБ г. Верхняя Пышма.
5. Алгоритм динамического наблюдения пациентов, перенесших легионеллезную пневмонию.
6. Формы отчета: 1) бригады скорой медицинской помощи, 2) бригады, работавшей в очаге, 3) поликлинического отделения.
Таким образом, вспышка легионеллеза в Свердловской области в 2007 году придала особое эпидемиологическое значение бактерии Legionella pneumophila, как реальному возбудителю внебольничной пневмонии. Высокий уровень одномоментной заболеваемости пневмониями, преимущественно в варианте тяжелого и жизнеугрожающего течения (75,4%), летальные исходы (6,6%), нанесение значительного ущерба здоровью населения муниципального образования г. Верхняя Пышма, потребность в существенных людских и экономических ресурсах для ликвидации вспышки определяют высокую степень ответственности системы здравоохранения.
ВЫВОДЫ
1. Типичными клиническими признаками легионеллезной внебольничной пневмонии являются малопродуктивный кашель (0,87 [95%ДИ:0,76-0,94]) без гнойной мокроты, боль в грудной клетке при глубоком дыхании (0,34 [95%ДИ: 0,23-0,48]) в сочетании с фебрильной температурой тела в первые 2-е суток болезни (39,00С [95%ДИ:38,8-39,2]), одышка (24,5 мин-1 [95%ДИ 23,0-26,1]) и скудные объективные пневмонические симптомы. У трети пациентов лихорадка сопровождается ознобом (0,32 [95%ДИ:0,20-0,44]).
2. Легионеллезная внебольничная пневмония в период вспышки легионеллеза в Свердловской области при схожести клинической картины, описанной в литературных источниках, имеет отличительные особенности: в продромальном периоде отсутствовала сонливость, и в 1,3 раза чаще беспокоил кашель, в 10 раз реже с гнойной мокротой; в 15 раз реже отмечено кровохарканье; в 6,7 раза реже беспокоили диспепсические расстройства и в 17 раз реже - диарея; отсутствовали гипонатриемия и тромбоцитопения; повышение уровня трансаминаз при госпитализации с увеличением после окончания курса антибиотикотерапии. ХОБЛ является дополнительным фактором риска легионеллезной пневмонии (по нашим данным у 50% больных по сравнению с 8,0% по данным литературы).
3. Установлены предрасполагающие факторы и характерные признаки крайне тяжелого течения легионеллезной внебольничной пневмонии: мужской пол (86%), ХОБЛ (71%), курение (57%), продолжительность лихорадочного периода (10,8 суток), одышка (32,6 дыханий/минуту), гипоксемия (SpO2 84,1%), лимфоцитопения (9,08%; 0,67х109/л), двусторонняя локализация пневмонической инфильтрации (64%) с долевым поражением (50%), 100% госпитализация в ОРИТ.
3. Болезнь легионеров по сравнению с нелегионеллезной внебольничной пневмонией отличает более тяжелое течение: синдром СВР в 75,4% vs 30,6% (р < 0,001), 2-х сторонняя пневмоническая инфильтрация в 26% vs 2% (р < 0,000), долевое поражение легких в 26% vs 2% (р < 0,000), и требует более длительного пребывания в ОРИТ - 3,8 суток vs 2,6 суток (р < 0,05).
4. На основании множественного регрессионного анализа получено значимое линейное уравнение регрессии, позволяющее при госпитализации достоверно оценить тяжесть легионеллезной внебольничной пневмонии с учетом гендерных различий (коэффициент множественной корреляции (R)=0,86; p<0,001).
5. Установлено, что через 12 месяцев у больных после перенесенной тяжелой или крайне-тяжелой легионеллезной внебольничной пневмонии в 2,1 раза чаще отмечается кашель со слизистой мокротой по сравнению с больными, перенесшими нетяжелую пневмонию (ОШ 3,25[95%ДИ 0,62-17,01); частота респираторных симптомов не зависит от сопутствующего ХОБЛ; у одной трети пациентов после крайне тяжелой легионеллезной внебольничной пневмонии формируется метапневмонический пневмосклероз.
6. Сравнительный анализ качества жизни между пациентами через 12 месяцев после перенесенной легионеллезной внебольничной пневмонии и взрослым населением РФ выявил разнонаправленные отличия: негативные - снижение уровня физической активности у пациентов мужчин (р < 0,05); увеличение объема субъективных болевых ощущений всеми пациентами (и мужчинами, и женщинами) (р < 0,05); уменьшение объема социальных связей и социальной активности (р < 0,001); и позитивные – увеличение жизненного тонуса (р < 0,05); снижение тревожности и беспокойства (р < 0,0001).
7. Внедрение системы своевременного выявления легионеллезной инфекции и оказания медицинской помощи в условиях вспышки легионеллеза позволяют: добиться своевременной идентификации возбудителя L. Pneumophila; сократить длительность госпитализации при внебольничной пневмонии на 31,9% (по сравнению со среднеобластным показателем при внебольничной пневмонии); снизить летальность до 6,6% по сравнению с существующими среднестатистическими данными.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
1. Рекомендуется в практической деятельности медицинских учреждений РФ использовать разработанные диагностический и лечебный алгоритмы при легионеллезной внебольничной пневмонии (клинико-организационное руководство «Порядок оказания медицинской помощи при легионеллезной инфекции»), в связи с высокой вероятностью повсеместного (в любой географической зоне) возникновения вспышек легионеллезной инфекции.
2. Обязательное включение в практическую деятельность экспресс-диагностики легионеллеза (определение антигена Legionella sg1 в моче) в качестве рутинного метода или «закрепление» медицинских учреждений за референс-лабораториями, что позволит своевременно провести этиологическую диагностику внебольничной пневмонии в первые часы пребывания больного в госпитальном учреждении.
3. Рекомендуется определение содержания лимфоцитов в клиническом анализе крови с целью ранней прогностической оценки степени тяжести течения легионеллезной внебольничной пневмонии.
4. Использование лечебного алгоритма антибиотикотерапии при болезни легионеров включающего следующие схемы: без синдрома СВР курсы азитромицина 500 мг внутрь в течение 7 дней или левофлоксацина 500 мг внутрь в течение 10 дней; при синдроме СВР, используя принцип «step down», - курс азитромицина 500 мг - 3 дня внутривенно и 7 дней внутрь или левофлоксацина 750 мг - 2-3 дня внутривенно и 12 дней внутрь, позволит сократить летальность.
5. В стационарных отделениях больниц необходимо обеспечить мониторинг уровня трансаминаз до начала, и после окончания курса этиотропной антибиотикотерапии азитромицином или левофлоксацином во избежание развития тяжелых осложнений, связанных как с основным заболеванием, так и антибиотикотерапией (печеночной недостаточности).
6. Для обеспечения своевременного принятия решения о «маршруте» пациента в ЛПУ, объеме диагностических и лечебных процедур следует проводить экспресс-диагностику оценки тяжести больных - выявление синдрома СВР и расчет уравнения «оценки тяжести», включающих определение доступных для больниц любого уровня клинических (температура, ЧД, ЧСС) и лабораторных (количество лейкоцитов и процентное содержание палочкоядерных нейтрофилов) параметров.
7. Включение проведений занятий с психологами в реабилитационную программу пациентов, перенесших легионеллезную внебольничную пневмонию, обеспечит коррекцию психосоциального статуса.
8. Рекомендуется включить раздел по легионеллезной инфекции в государственный образовательный стандарт РФ по специальностям «Терапия», «Пульмонология», «Общая врачебная практика (семейная медицина)» для преподавания на факультетах повышения квалификации врачей.
СПИСОК НАУЧНЫХ РАБОТ,
ОПУБЛИКОВАННЫХ ПО ТЕМЕ ДИССЕРТАЦИИ
1. Трифанова, летальности и оценка эффективности антибактериальной терапии при внебольничной пневмонии в Свердловской области / , , , , // Клиническая микробиология и антибактериальная химиотерапия. - 2006. - № 8 (3). - С. 280-288.
2. Тартаковский, стандартов лабораторной диагностики легионеллёза во время эпидемической вспышки пневмоний в городе Верхняя Пышма Свердловской области / , , , , Е. П. Омон, Ю. М. Романова, , Г. А. Шипулин, Ю. Е. Дронина // Клиническая микробиология и антибактериальная химиотерапия№9 (4). - С. 361-368.
3. Михайлова, значение различных иммунологических методов лабораторной диагностики легионеллеза / , , , // Журнал микробиологии, эпидемиологии и иммунобиологии. - 2008. - №2. - С. 51-54. (тематический номер по легионеллезной инфекции)
4. Сырочкина, информационного взаимодействия между органами управления здравоохранением и Территориальным управлением Роспотребнадзора по Свердловской области во время вспышки легионеллезной пневмонии в г. Верхняя Пышма Свердловской области в июле-августе 2007 года / , , , , // Журнал микробиологии, эпидемиологии и иммунобиологии№2. - С. 95-97. (тематический номер по легионеллезной инфекции)
5. Михайлова, медицинской помощи больным с легионеллезной пневмонией в период вспышки в Свердловской области / , , , , , // Журнал микробиологии, эпидемиологии и иммунобиологии. - 2008. - №2. - С. 107-110. (тематический номер по легионеллезной инфекции)
6. Бобылева, З. Д. Клиническое течение легионеллезной пневмонии в период эпидемической вспышки легионеллеза в Свердловской области / , // Уральский медицинский журнал. - 2009. - №3. - С. 123-133.
7. Бобылева, З. Д. Сравнительный анализ клинико-лабораторных и рентгенологических данных у пациентов с легионеллезной и нелегионеллезной пневмонией в период эпидемической вспышки легионеллеза в Свердловской области / , , .// Пульмонология. - 2009. - №6. - С. 45-52.
8. Царькова, и пневмония. Новые штрихи к старому портрету / , , , , // Уральский медицинский журнал№6. - С.5-16.
9. Бобылева, З. Д. Клинико-лабораторная характеристика легионеллезной пневмонии различной тяжести (по материалам эпидемической вспышки легионеллеза в Свердловской области) / , // Клиническая микробиология и антибактериальная химиотерапия. - 2010. - №2(12). - С. 117-126.
10. Бобылева, З. Д. Катамнестическое исследование пациентов, перенесших болезнь легионеров, во время эпидемической вспышки легионеллеза в Свердловской области / , , // Уральский медицинский журнал. - 2010. - №7. - С. 9-21.
11. Бобылева, З. Д. Особенности клинического течения и отдаленные результаты легионеллезной пневмонии в период эпидемической вспышки легионеллеза в Свердловской области / , // Клиническая медицина. - 2010. - №4. - С. 72-77.
12. Бобылева, З. Д. Современные взгляды на этиологию, эпидемиологию, клиническое течение, диагностику, лечение, прогноз и качество жизни при легионеллезной пневмонии (обзор литературы) / // Уральский медицинский журнал№10. - С. 5-17.
13. Лещенко, пневмонии: диагностика и лечение / , // Атмосфера. Пульмонология и аллергология№3 (6). - С. 19-22.
14. Лещенко, пневмонии: диагностика и лечение (продолжение) / , // Атмосфера. Пульмонология и аллергология№4 (7). – С. 6-9.
15. Лещенко, и лечение внебольничных пневмоний в амбулаторных условиях / , //Здравоохранение Урала№2. - С. 2-8.
16. Михайлова, вспышка легионеллезной инфекции в Свердловской области. Алгоритм диагностики и лечения / , , , , // Уральский медицинский журнал№8. - С. 4-10.
17. Bobyleva, Z.D. A major outbreak of Legionella pneumonia in July-August 2007 in Sverdlovsk region (Russia) / Z. D. Bobyleva, I. V. Leshchenko //Eur. Respir. J. – 2Suppl.53): Abstract N E4706.
18. Бобылева, З. Д. Кинические аспекты внебольничной легионеллезной и нелегионеллезной пневмонии в период эпидемической вспышки легионеллеза в Свердловской области в июле-августе 2007 года / , , // Сборник трудов XIX Национального конгресса по болезням органов дыхания/ Москва, 2009: Абстракт № 000.
СПИСОК СОКРАЩЕНИЙ
АБТ
- антибиотикотерапия
АЛТ
- аланин аминотрансфераза
АСТ
- аспартат аминотрансфераза
ВП
- внебольничная пневмония
ЖС
- жизнеспособность
КЖ
- качество жизни
КОЕ
- колониеобразующихся единиц
ОЗ
- общее здоровье
ОРИТ
- отделение реанимации и интенсивной терапии
ПЗ
ПТСР
- посттравматическое стрессовое расстройство
ПЦР
- полимеразная цепная реакция
РФ
- роль физических проблем в ограничении жизнедеятельности
РЭ
- роль эмоциональных проблем в ограничении жизнедеятельности
СА
- социальная активность
Синдром СВР
- синдром системной воспалительной реакции
СМИ
- средства массовой информации
ФА
- физическая активность
ХОБЛ
- хроническая обструктивная болезнь легких
ХПН
- хроническая почечная недостаточность
ЦГБ
- центральная городская больница
ЧД
- частота дыхательных движений
ЧСС
- частота сердечных сокращений
ЭКГ
- электрокардиография
IgG
- иммуноглобулин класса G
IgM
- иммуноглобулин класса М
L. pneumophila (sg1 )
- Legionella pneumophila serogroup 1 – Legionella рneumophila серогруппа1
SpO2
- насыщение гемоглобина кислородом артериальной крови
vs
- (versus) в сравнении
Подписано в печать 15.09.2010г. Формат 60х84 1/16 усл. печ. л. 3,2
Тираж 150 экз. Заказ № 53
Отпечатано в типографии ГОУ ВПО УГМА Росздрава

|
Из за большого объема этот материал размещен на нескольких страницах:
1 2 3 |





